Los estudios de prevalencia pueden subestimar la frecuencia de algunas enfermedades crónicas como la gota, ya que cursan asintomáticas por largos periodos; diversos artículos han reportado que la osteoartritis (OA) y la artritis reumatoide (AR) son las enfermedades reumáticas mas prevalentes1-3. En un estudio epidemiológico en nuestro país, en el cual se empleó la metodología COPCORD, se reportó una prevalencia del 10,5 y el 1,6% para OA y AR, respectivamente; en cambio, la prevalencia de gota en este mismo reporte fue del 0,3%4. Los reportes de incidencia realizados en otros países parecen indicar que la gota es la artropatía inflamatoria más frecuente, a diferencia de lo que indican algunos estudios con otra metodología5,6. En nuestro país, no hay reportes epidemiológicos sobre la incidencia de diversas enfermedades reumáticas, pero tenemos la percepción de que algunas de ellas son más frecuentes que otras.
Con este objetivo, entrevistamos a 111 médicos, a los cuales preguntamos el número de personas entre sus «conocidos» —familiares de primer o segundo grado, familia política y amigos— que tenían el diagnóstico de OA, fibromialgia (FM), AR, lupus eritematoso sistémico (LES), espondilitis anquilosante (EA) o gota. El análisis estadístico lo realizamos mediante estadística descriptiva.
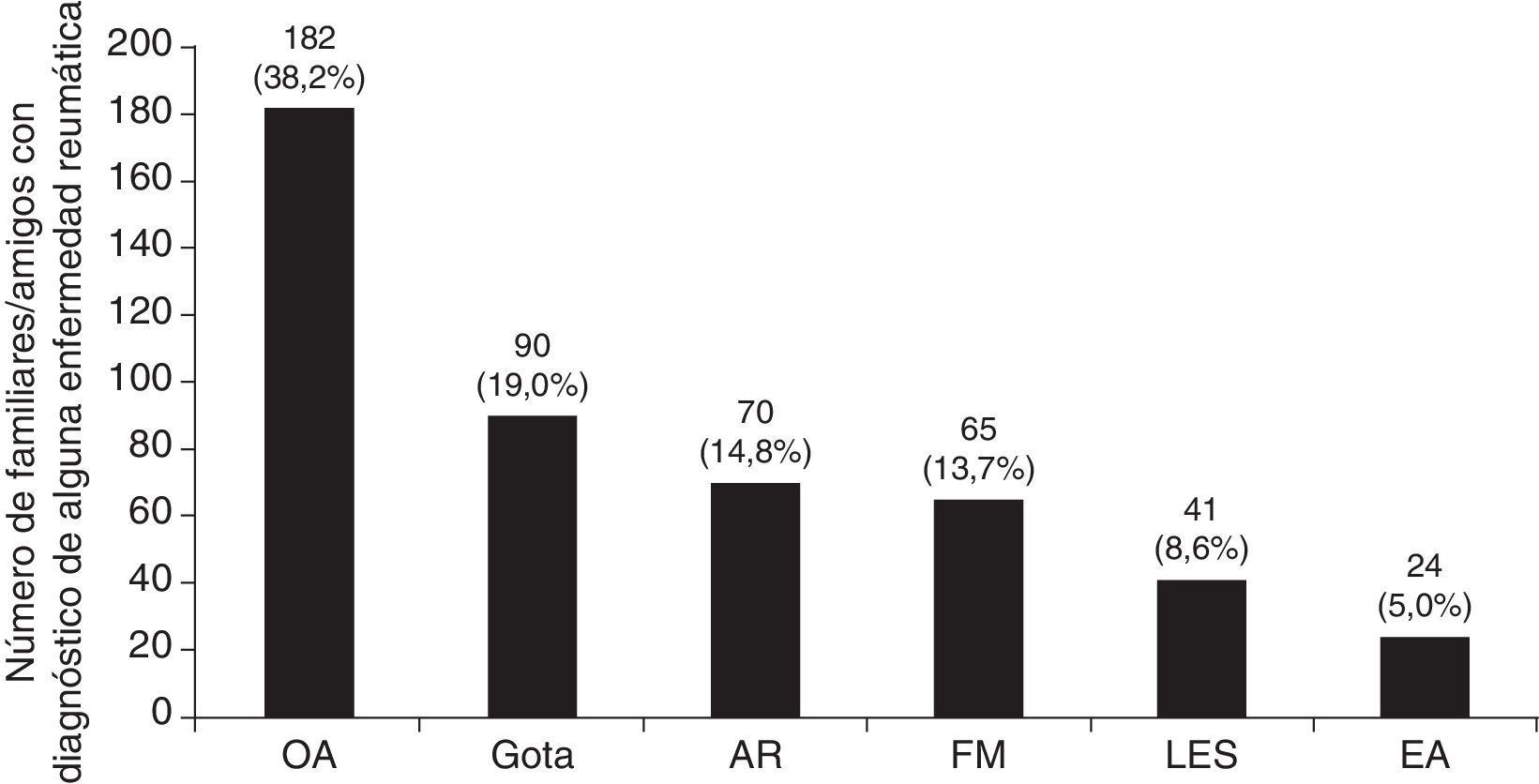
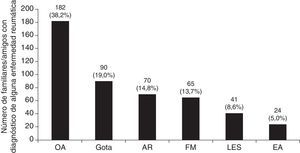
Los médicos que respondieron la encuesta fueron 57 hombres/54 mujeres, 45 (40,5%) médicos residentes, principalmente de Medicina Interna (17), Reumatología (5) y Gastroenterología (4); 37 (33.3%) fueron médicos especialistas, de los cuales el 29,7% atiende enfermedades musculoesqueléticas, el 70,3% son médicos internistas o subespecialistas afines (9 médicos internistas, 2 endocrinólogos y 2 geriatras, principalmente), finalmente 24 (21,6%) médicos generales y 5 (4,5%) médicos familiares; con edad promedio ± desviación estándar de 30,9 ± 6,7 años. Según la percepción de los encuestados, el 85,5% tienen al menos un familiar/amigo con alguna de las enfermedades mencionadas. Cada encuestado tiene en promedio 4,3 ± 7,2 (mediana 2) familiares/amigos con uno de los diagnósticos. Como era esperado, la OA fue la enfermedad reumática más frecuente seguida por la gota, AR, FM, LES y EA (fig. 1).
Los médicos encuestados conocen 1,3 veces más pacientes con gota entre sus familiares y amigos que con diagnóstico de AR; de forma adicional, encontramos que hay 1,38, 1,7 y 3,75 veces más pacientes con gota que los observados con FM, LES y EA, respectivamente.
Las diferencias reportadas en la frecuencia de la gota están relacionadas con la metodología, el tipo de estudio realizado y el abordaje para el diagnóstico. También es posible que estas diferencias estén relacionadas con las características propias de la enfermedad, ya que, a diferencia de la OA y la AR, la gota tiene manifestaciones clínicas episódicas y puede cursar asintomática durante largos periodos. En los diversos estudios, el diagnóstico se establece de forma variable ya sea por autorreporte del paciente, bases de datos clínicas y de uso de medicamentos, evaluación por un médico familiar, internista o reumatólogo. En ocasiones, establecer el diagnóstico puede ser un reto para los médicos de primer contacto; los criterios preliminares de la Asociación Americana de Reumatología7 han sido evaluados en diversos estudios y se han demostrado grandes limitaciones8,9.
Existen por lo menos 5 propuestas para el diagnóstico clínico de gota, 2 de ellas muy recientes10,11; sin embargo, en ambas hay algunos puntos controversiales12 y estas se han tomado como base para un estudio multicéntrico y multinacional, que se está realizando con el objeto de proponer criterios clínicos para la clasificación de gota que puedan utilizarse en los diferentes estudios y por médicos de primer contacto13. Seguramente, la mejor detección de esta enfermedad será determinante en los reportes de la frecuencia de la misma.