La arteritis de Takayasu (AT) o «enfermedad sin pulsos» es la tercera vasculitis más frecuente en la infancia. Es crónica, idiopática, granulomatosa y afecta a vasos grandes. Afecta a las mujeres, con una relación 4:1; con una edad promedio de 26 años. Su causa es desconocida.
Presentamos el caso de una niña de 7 años y 7 meses de edad, con AT tipo III de la clasificación de Numano, en fase isquémica, a la que se le inició tratamiento con glucocorticoides e inmunosupresores, así como angioplastia temprana, por la severidad del cuadro clínico. Tuvo una evolución satisfactoria.
El diagnóstico de AT antes de los 10 años se realiza en el 2% de los pacientes; el retraso en el diagnóstico es en promedio de 19 meses; el curso de la enfermedad es variable a pesar del tratamiento inmunosupresor y quirúrgico.
Takayasu's arteritis (TA), also known as “pulseless disease”, is the third most common vasculitis in childhood. It is a chronic, idiopathic, granulomatous vasculitis that involves large vessels. It occurs most commonly in females with a 4:1 ratio over males; the average age of appearance is 26 years. Its cause is unknown.
Here we report the case of a 7 year old girl, with type III TA according to the Numano classification, in the ischemic phase, treated with corticosteroids and immunosuppressive agents and early angioplasty due to the severity of the disease. The outcome was satisfactory.
The diagnosis of TA in children under 10 years of age is made only in 2% of them. The delay in diagnosis reaches a mean of 19 months. The course of the disease is variable despite surgical and immunosuppressive treatment.
La arteritis de Takayasu (AT) es la tercera vasculitis más común en la infancia, después de la púrpura de Henoch Schönlein y la enfermedad de Kawasaki1. Su causa es desconocida, pero se sabe que es mediada por células T y que no hay anticuerpos órgano-específicos; se han descrito de manera ocasional anticuerpos antiaorta, antiendotelio y antianexina V1.
Existe una posible injerencia de la tuberculosis como causa; se han encontrado granulomas de células gigantes de Langhans, cuya morfología semeja lesiones tuberculosas en pacientes con AT. Hay una alta incidencia de positividad de intradermorreacciones (tuberculina)2.
La edad promedio de presentación es de 11,4 años; se diagnostica antes de los 19 años en el 20% de los casos y antes de los 10 años en el 2% de los casos. Se tiene un retraso en el diagnóstico de 19 meses2.
En la infancia, el cuadro clínico es inespecífico; se pueden presentar: fiebre, ataque al estado general, anorexia, mialgias, artralgias, dolor abdominal, hipertensión arterial sistémica, retinopatía hipertensiva, falla cardiaca, cefalea y crisis convulsivas. La presencia de soplos y ausencia de pulsos se presentan en la etapa isquémica de la enfermedad2.
El curso de la AT es variable, a pesar del uso de glucocorticoides, que disminuyen en un 50% la progresión de las lesiones; la terapia inmunosupresora (metotrexato/azatioprina/micofenolato de mofetilo) tiene un mejor control de la enfermedad y evita la reestenosis3.
La estenosis no es reversible y la angioplastia temprana es necesaria en pacientes con: hipertensión renovascular, claudicación severa, infarto cerebral, infarto del miocardio, estenosis de las arterias renales, regurgitación moderada de la válvula aórtica y presencia de más de 3 sitios de estenosis4. Un diagnóstico temprano y un tratamiento apropiado previenen las complicaciones relacionadas a la enfermedad.
Caso clínicoPaciente femenino de 7 años y 7 meses de edad, previamente sana, originaria del Estado de México. Inició su enfermedad actual un mes antes, con ataque al estado general, mialgias, vómitos, marcha claudicante, cefalea, acúfenos, fosfenos, tinnitus, dolor abdominal y precordalgia. Ingresó en un hospital de segundo nivel por hipertensión arterial e insuficiencia cardiaca; se envía al hospital de tercer nivel por ausencia de pulsos e hipertrofia del ventrículo izquierdo. Ingresó por hipertensión arterial, ausencia de pulsos (braquial izquierdo y miembros pélvicos), soplo aórtico holosistólico de grado II/VI, hepatomegalia y claudicación. Su protocolo de estudio se puede apreciar en la tabla 1.
Abordaje diagnóstico del paciente
| Estudio | Resultado | Valor de referencia |
| Fondo de ojo | Sin evidencia de vasculitis | Sin evidencia de vasculitis |
| Baciloscopias en jugo gástrico | Negativo | Negativo |
| Ecocardiograma | Movilidad cardiaca disminuida; dilatación de cavidades izquierdas, insuficiencia mitral moderada, aorta trivalva con patrón coronario normal, arco aórtico a la izquierda.FE 40%, FA 19%, índice de masa del VI 165 g/m2s | Índice de masa del VI 64g/m2s |
| Electrocardiograma | Ritmo sinusal, Fr C 140 latidos por minuto, aP +50, aQRS +45, PR 0,12, QRS 0,04, QTc 0.4, hipertrofia del ventrículo izquierdo | Fr C media 109-169QRS + 60Intervalo +20 - + 120 |
| Radiografía de tórax | Situs solitus, levocardia, ICT 0,61, flujo pulmonar normal | ICT 0,6-0,7 |
| Laboratorios | Biometría hemática:Hb 11,8 g/dl, Hto 35,8%, plaquetas 405.000, leucocitos 11,700/m3, neutrófilos 9.240/m3, linfocitos 2.460/m3Reactantes de fase aguda:VSG 10 mm/h, PCR 0,302 mg/dl, procalcitonina 0,51 ng/mlPruebas de función renal:BUN 6 mg/dl, Cr 0,6 mg/dlOtros: reninas 4,6 ng/ml/h, C3 135 mg/dl, C4 18,3 mg/dl, FR negativo, IgA 409 mg/dl, IgG 1.260 mg/dl, IgM 262 mg/dl, AAN y anti-ADN negativo | Biometría hemática:Hb: 12-18 g/dl, Hto: 37-47%, plaquetas: 145.000-450.000 leucocitos: 4.000-11.000, neutrófilos:4.500-7.500, linfocitos: 1.000-4.800.Reactantes de fase aguda:VSG: 0-10 mm/h, PCR: 0-0,300 mg/dl, procalcitonina: 2,0 ng/dlPruebas de función renal: BUN: 2-23 mg/dl, Cr: 0,4-1,5 mg/dlOtros: reninas: 0,5-5,7 ng/ml/h, C3: 75-135 mg/dl, C4: 12-75 mg/dl, FR negativo, IgA:124-170 mg/dl, Ig G: 923-1.110 mg/dl, IgM: 65-90 mg/dl, AAN y anti-ADN negativo |
| Ultrasonido renal | Riñón derecho: 83×44×46mm, izquierdo 82×39×35mmDoppler con adecuada permeabilidad vascular | Riñón derecho: 85×44×47mm, izquierdo 81×40×35mm |
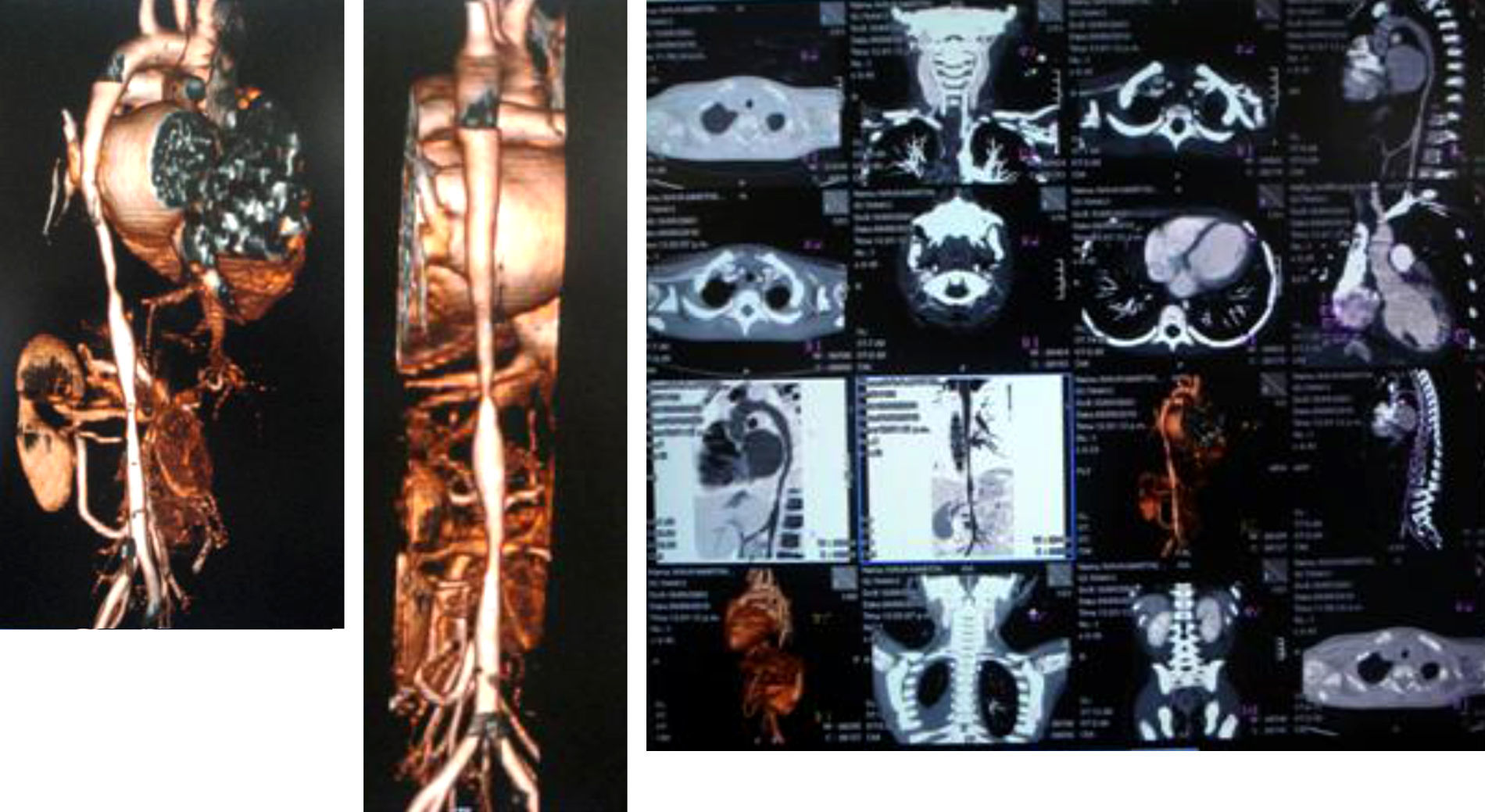
En la angiotomografía computarizada se apreciaron hipoplasia de la arteria vertebral derecha (V4), estenosis de la subclavia izquierda y disminución del calibre de la aorta descendente, con datos de arteritis en la pared, yuxtadiafragmática, y diámetros transversos de 4,5-5,0mm. Se observaron también estenosis en el origen de la arteria mesentérica superior (3,3mm) y estenosis significativa en el origen de la arteria renal derecha (fig. 1).
El diagnóstico de AT tipo III se basó en lo siguiente: pulsos arteriales y periféricos disminuidos y claudicación de extremidades, diferencia de presión mayor de 10mmHg, soplo sobre la aorta, hipertensión arterial de acuerdo con la edad y alteraciones angiográficas (aorta ascendente torácica, aorta abdominal y arterias renales).
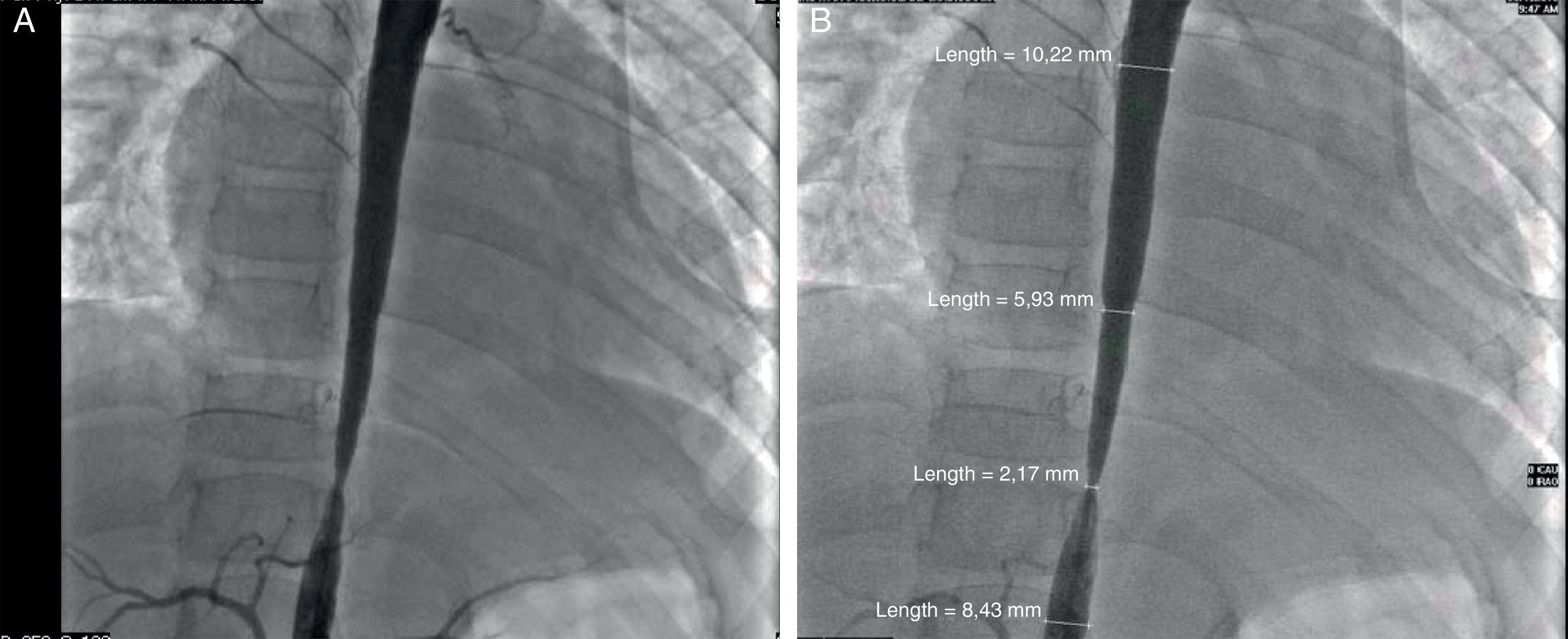
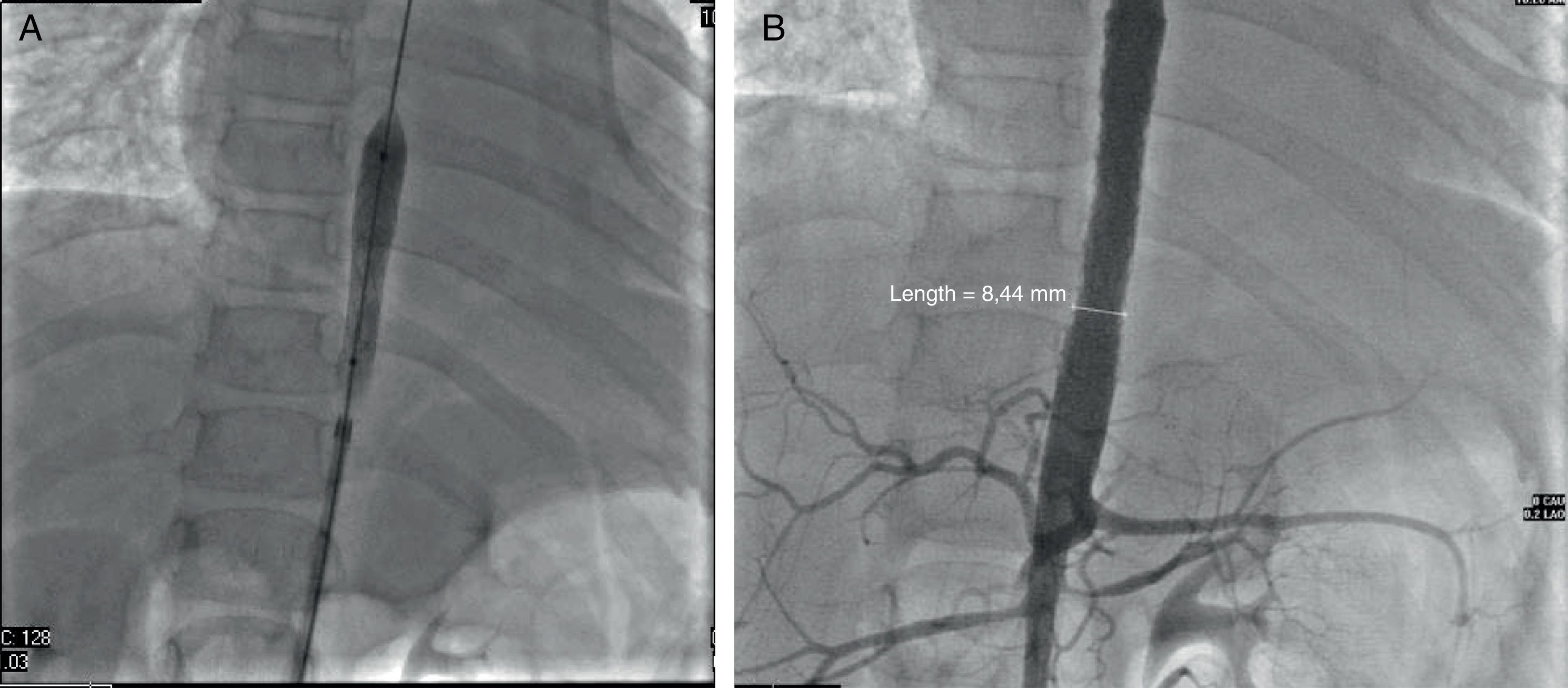
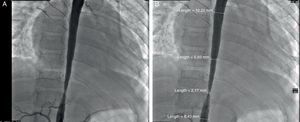
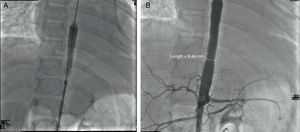
Se iniciaron glucocorticoide y metotrexato. Se realizó un cateterismo cardiaco por presencia de más de 3 sitios de estenosis. Se documentaron disfunción diastólica, insuficiencia mitral moderada, estenosis severa de la aorta toracoabdominal con un gradiente de 50mmHg y estenosis de las arterias renales no severa (gradiente de 10mmHg) (fig. 2 A y B). Se realizó una angioplastia en la que se colocaron 2 stents en la zona estenótica, con un gradiente posquirúrgico de 0 (fig. 3 A y B). Actualmente, está asintomática, sin gradiente residual. Ya no recibe glucocorticoides; está recibiendo metotrexato, ácido fólico, vitaminas A, C y D, ácido acetilsalicílico, furosemida, espironolactona y captopril.
La AT representa el 1,5% de las vasculitis en la infancia; el 2% de los casos se diagnostica antes de los 10 años de edad. El curso es variable, dependerá del grado de actividad, el tiempo del diagnóstico, la presentación y los síntomas asociados, así como la afectación a otros órganos. Se tienen múltiples recaídas a pesar del tratamiento5. El proceso inflamatorio provoca trombosis en las arterias afectadas; aparición progresiva de estenosis, dilatación y aneurismas. La terapia antiplaquetaria con dosis bajas de ácido acetilsalicílico disminuye la frecuencia de eventos isquémicos6,7.
El tratamiento se basa en el uso de glucocorticoides y terapia inmunosupresora. El uso de inhibidores de la ECA es controvertido, por los efectos renales; sin embargo, se puede considerar su uso en pacientes con función renal normal. La corrección quirúrgica con técnicas de angioplastia es eficaz; eleva la supervivencia a 5 años, del 80 al 95%8. La reestenosis ocurre en el 31,7% durante el primer año. El riesgo disminuye en un 50% con el uso de glucocorticoides e inmunosupresores. La angiografía deberá realizarse cada 12 meses, para la monitorización9.
La experiencia en nuestro país ha sido descrita por Lupi-Herrera en una serie de 107 pacientes con AT, cuyas edades oscilaron entre los 11 y los 30 años, edad media de 26 años. Las manifestaciones clínicas más importantes fueron astenia, pérdida de peso, cefalea, claudicación e hipertensión. Las estenosis se presentaron en la aorta torácica (ascendente 25%/descendente 67%), la subclavia (85%) y las renales (62%). Se observó una mayor morbilidad asociada al fenotipo de los mexicanos, severidad de expresión de la enfermedad y variaciones según en el tratamiento médico y quirúrgico empleado10.
La experiencia a nivel mundial es muy similar; existen pocos casos reportados en la literatura pediátrica. Los estudios concluyen que es una patología que debe de ser sospechada para iniciar un tratamiento oportuno que disminuya la mortalidad. En nuestro país, hay pocas publicaciones y la experiencia en cuanto al tratamiento es escasa.
En este caso reportado, una buena historia clínica con semiología adecuada permitió orientar hacia un diagnóstico de certeza, lo que brindó la oportunidad a la paciente de recibir un adecuado tratamiento médico y quirúrgico.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores de este artículo agracen al Dr. José Agustín Ramírez y Barreto su colaboración en la traducción de este artículo.