Categorizar a los pacientes con diagnóstico de sarcoidosis ocular en el período comprendido entre 2009 y 2014.
MétodosSe revisaron las historias clínicas de los pacientes con sarcoidosis ocular y se recopilaron las variables para categorizar a los pacientes según los criterios del FIWOS.
ResultadosSe encontró a un total de 11 pacientes con uveítis sarcoidea, 7 mujeres y 4 hombres, con una mediana de edad de 58 años. El patrón de panuveítis bilateral crónica fue el más frecuente en un 54,5%, seguido de la uveítis anterior crónica unilateral, con 27,2%. El diagnóstico de sarcoidosis fue definitivo en 4 pacientes (36,3%), presunto en 5 pacientes (45,4%), probable en un paciente (9%) y posible en un paciente (9%).
ConclusionesMás de la mitad de los pacientes sin biopsia confirmatoria fueron diagnosticados de sarcoidosis ocular. La panuveítis bilateral crónica y la uveítis anterior crónica fueron los patrones predominantes.
Categorization of patients diagnosed with ocular sarcoidosis during the period 2009-2014.
MethodsThe medical records of patients with ocular sarcoidosis were reviewed and variables were collected to categorize the patients according to the criteria of the FIWOS.
ResultsWe found 11 patients, 7 women and 4 men, with sarcoid uveitis; the median age was 58 years. Bilateral panuveitis was the most common pattern (54.5%), followed by chronic anterior uveitis (27.2%). The diagnosis of sarcoidosis was definitive in 4 patients (36.3%), presumed in 5 (45.4%), probable in 1 (9%) and possible in 1 (9%).
ConclusionsOcular sarcoidosis was diagnosed in more than half of the patients who had no confirmatory biopsy. Bilateral panuveitis and chronic anterior uveitis were the patterns most frequently observed.
La sarcoidosis en un trastorno multisistémico de causa desconocida, caracterizado por inflamación granulomatosa no caseificante1. Afecta al parénquima de casi cualquier órgano y los síntomas intratorácicos son los más frecuentes. El 30-60% de los pacientes presentan afectación ocular comúnmente en forma de uveítis bilateral y en ocasiones la uveítis puede desarrollarse en ausencia de enfermedad sistémica o podría ser la manifestación predominante sin repercusión extraocular significativa2-4. En la práctica clínica el diagnóstico de sarcoidosis sistémica se basa en la combinación de hallazgos clínicos, radiográficos e histopatológicos. Recientemente se han validado los criterios diagnósticos propuestos por el First International Workshop on Ocular Sarcoidosis (FIWOS)5. Estos criterios clasifican la sarcoidosis ocular como definitiva (uveítis y biopsia positiva), presunta (adenopatías hiliares bilaterales y uveítis sin biopsia), probable (3 signos oculares y 2 de laboratorio sin biopsia ni adenopatías hiliares bilaterales) y posible (4 signos oculares y 2 de laboratorio con biopsia negativa), según cumplan hallazgos oftalmológicos y de laboratorio específicos6. Son especialmente útiles cuando no se ha obtenido una biopsia o cuando esta es negativa.
ObjetivosCategorizar, según los criterios diagnósticos validados del FIWOS, a los pacientes con diagnóstico de sarcoidosis ocular desde 2009 hasta 2014 en el Hospital Universitario Donostia en Guipúzcoa, España.
Material y métodosSe revisaron retrospectivamente las historias clínicas de los pacientes diagnosticados de sarcoidosis ocular. El diagnóstico de sarcoidosis se basó en la combinación de criterios clínicos, radiográficos e histológicos de la FIWOS, así como en la exclusión de otras enfermedades granulomatosas como la tuberculosis.
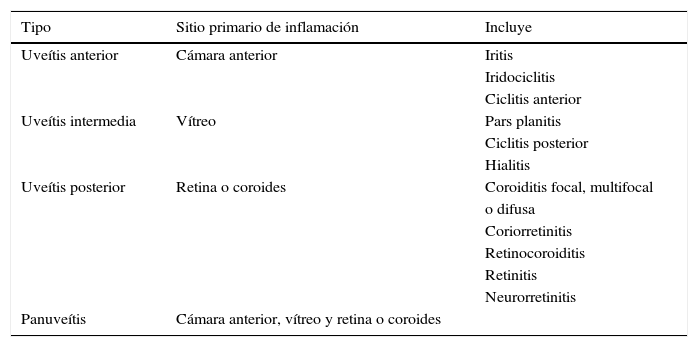
Las variables recogidas fueron la edad, el sexo, la presencia de manifestaciones sistémicas, el patrón de uveítis, el cribado de tuberculosis, la positividad para la enzima conversora de angiotensina, la realización de biopsia ganglionar, los hallazgos de la radiografía de tórax y el tratamiento. Para clasificar la uveítis se siguió la clasificación anatómica del Standarization Uveitis Nomenclature (SUN) Working Group7 (tabla 1). Se excluyó a aquellos pacientes que presentaron positividad para la prueba de Quantiferon®. Con las variables recogidas se categorizó a los pacientes según los criterios del FIWOS.
Clasificación anatómica de las uveítis (Sun Working Group, 2005)
| Tipo | Sitio primario de inflamación | Incluye |
|---|---|---|
| Uveítis anterior | Cámara anterior | Iritis |
| Iridociclitis | ||
| Ciclitis anterior | ||
| Uveítis intermedia | Vítreo | Pars planitis |
| Ciclitis posterior | ||
| Hialitis | ||
| Uveítis posterior | Retina o coroides | Coroiditis focal, multifocal |
| o difusa | ||
| Coriorretinitis | ||
| Retinocoroiditis | ||
| Retinitis | ||
| Neurorretinitis | ||
| Panuveítis | Cámara anterior, vítreo y retina o coroides |
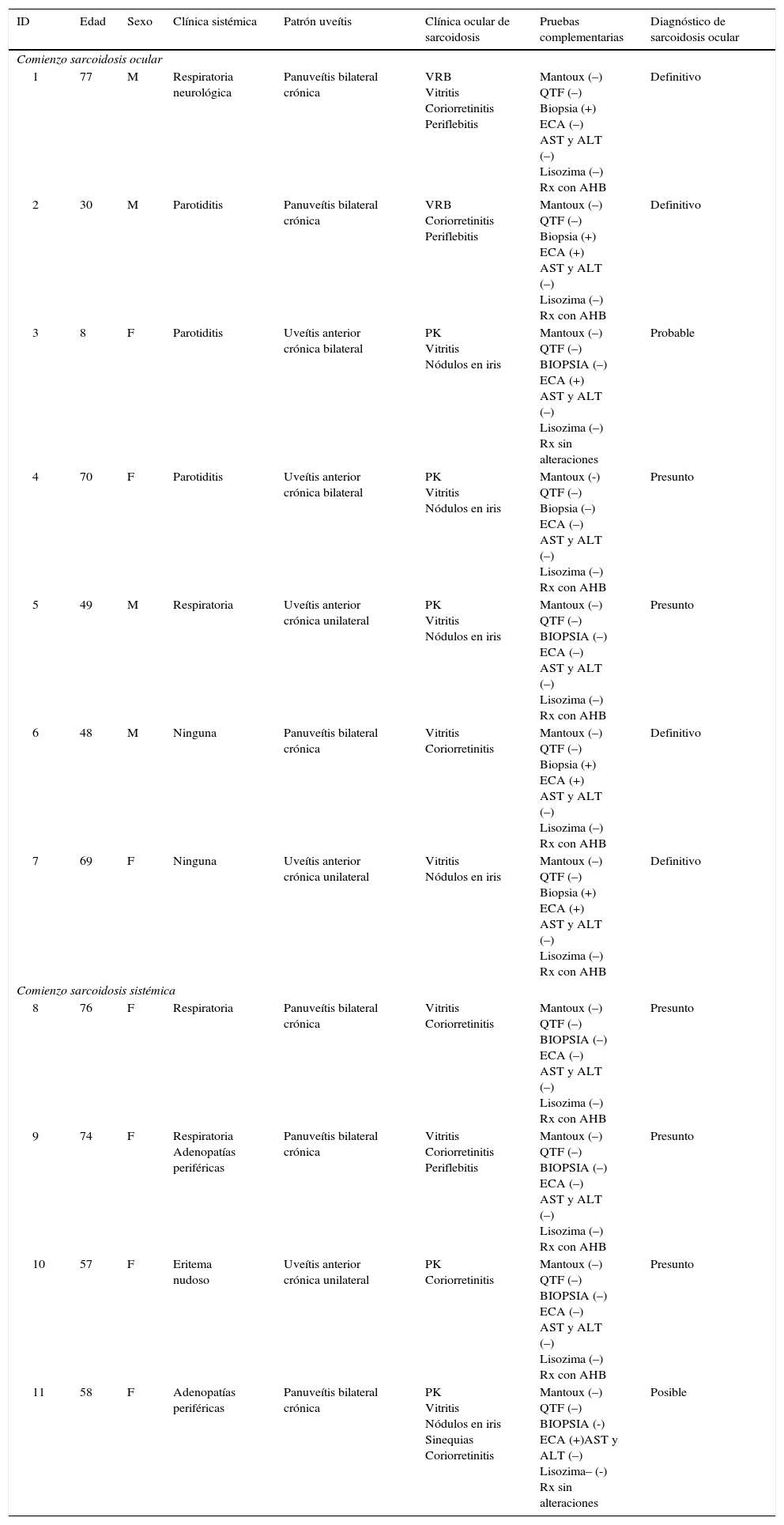
Se encontraron un total de 11 pacientes con diagnóstico de uveítis sarcoidea, 7 mujeres (63,6%) y 4 hombres (36,3%). La mediana de edad ± desviación estándar fue de 58 ± 20,5 años. En 7 pacientes (63,6%) el ojo fue el primer órgano afectado, 5 de ellos desarrollaron posteriormente clínica sistémica y 2 presentaron sólo clínica ocular. Cuatro pacientes (36,3%) comenzaron con manifestaciones sistémicas extraoculares, que, en orden de frecuencia, fueron: adenopatías hiliares bilaterales 81,8%, clínica respiratoria 36,3%, adenopatías periféricas 18,1%, parotiditis 27,2% y eritema nudoso 9%. Los patrones de uveítis más frecuentemente observados fueron el de panuveítis bilateral crónica en un 54,5%, uveítis anterior crónica unilateral en un 27,2% y uveítis anterior crónica bilateral en un 18,1%. Se categorizó a los pacientes, de los cuales 4 (36,3%) resultaron tener un diagnóstico definitivo de sarcoidosis, 5 pacientes (45,4%) diagnóstico presunto, un paciente (9%) diagnóstico probable y un paciente (9%) diagnóstico posible de sarcoidosis.
En la tabla 2 se muestran las variables medidas de los pacientes diagnosticados de sarcoidosis ocular.
Características demográficas, clínicas, patrón de uveítis, signos de sarcoidosis ocular, pruebas complementarias, diagnóstico y tratamiento de la serie de casos presentados
| ID | Edad | Sexo | Clínica sistémica | Patrón uveítis | Clínica ocular de sarcoidosis | Pruebas complementarias | Diagnóstico de sarcoidosis ocular |
|---|---|---|---|---|---|---|---|
| Comienzo sarcoidosis ocular | |||||||
| 1 | 77 | M | Respiratoria neurológica | Panuveítis bilateral crónica | VRB Vitritis Coriorretinitis Periflebitis | Mantoux (–) QTF (–) Biopsia (+) ECA (–) AST y ALT (–) Lisozima (–) Rx con AHB | Definitivo |
| 2 | 30 | M | Parotiditis | Panuveítis bilateral crónica | VRB Coriorretinitis Periflebitis | Mantoux (–) QTF (–) Biopsia (+) ECA (+) AST y ALT (–) Lisozima (–) Rx con AHB | Definitivo |
| 3 | 8 | F | Parotiditis | Uveítis anterior crónica bilateral | PK Vitritis Nódulos en iris | Mantoux (–) QTF (–) BIOPSIA (–) ECA (+) AST y ALT (–) Lisozima (–) Rx sin alteraciones | Probable |
| 4 | 70 | F | Parotiditis | Uveítis anterior crónica bilateral | PK Vitritis Nódulos en iris | Mantoux (-) QTF (–) Biopsia (–) ECA (–) AST y ALT (–) Lisozima (–) Rx con AHB | Presunto |
| 5 | 49 | M | Respiratoria | Uveítis anterior crónica unilateral | PK Vitritis Nódulos en iris | Mantoux (–) QTF (–) BIOPSIA (–) ECA (–) AST y ALT (–) Lisozima (–) Rx con AHB | Presunto |
| 6 | 48 | M | Ninguna | Panuveítis bilateral crónica | Vitritis Coriorretinitis | Mantoux (–) QTF (–) Biopsia (+) ECA (+) AST y ALT (–) Lisozima (–) Rx con AHB | Definitivo |
| 7 | 69 | F | Ninguna | Uveítis anterior crónica unilateral | Vitritis Nódulos en iris | Mantoux (–) QTF (–) Biopsia (+) ECA (+) AST y ALT (–) Lisozima (–) Rx con AHB | Definitivo |
| Comienzo sarcoidosis sistémica | |||||||
| 8 | 76 | F | Respiratoria | Panuveítis bilateral crónica | Vitritis Coriorretinitis | Mantoux (–) QTF (–) BIOPSIA (–) ECA (–) AST y ALT (–) Lisozima (–) Rx con AHB | Presunto |
| 9 | 74 | F | Respiratoria Adenopatías periféricas | Panuveítis bilateral crónica | Vitritis Coriorretinitis Periflebitis | Mantoux (–) QTF (–) BIOPSIA (–) ECA (–) AST y ALT (–) Lisozima (–) Rx con AHB | Presunto |
| 10 | 57 | F | Eritema nudoso | Uveítis anterior crónica unilateral | PK Coriorretinitis | Mantoux (–) QTF (–) BIOPSIA (–) ECA (–) AST y ALT (–) Lisozima (–) Rx con AHB | Presunto |
| 11 | 58 | F | Adenopatías periféricas | Panuveítis bilateral crónica | PK Vitritis Nódulos en iris Sinequias Coriorretinitis | Mantoux (–) QTF (–) BIOPSIA (-) ECA (+)AST y ALT (–) Lisozima– (-) Rx sin alteraciones | Posible |
ALT: alanino aminotransferasa; AHB: adenopatías hiliares bilaterales; AST: aspartato aminotransferasa; ECA: enzima conversora de angiotensina; ID: identificación; PK: precipitados queráticos en grasa de carnero; QTF: Quantiferon®; Rx: radiografía; VRB: vasculitis retiniana bilateral.
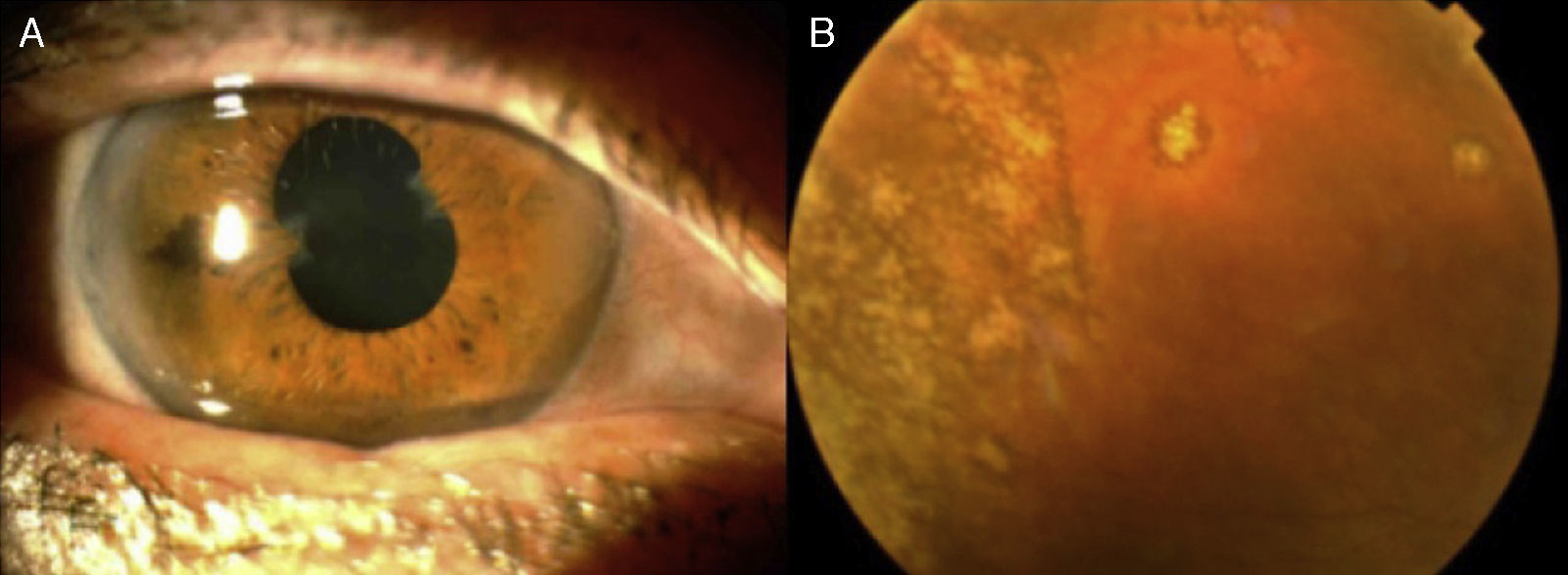
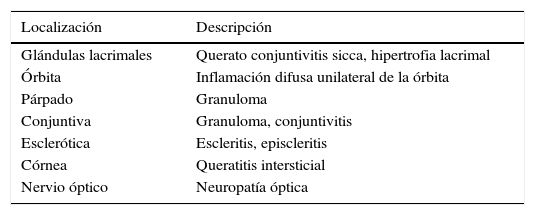
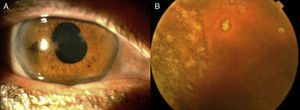
El diagnóstico de sarcoidosis sistémica hoy en día se basa en la combinación de hallazgos clínicos y radiográficos junto con la confirmación histológica y la exclusión de otras enfermedades granulomatosas, como la tuberculosis8. En la práctica clínica, la medición de niveles de enzima conversora de angiotensina, la calcemia, la radiografía simple de tórax, la gammagrafía y la realización de pruebas de cribado, como el Mantoux o Quantiferon®, inicialmente indican afectación sarcoidea sistémica. La afectación ocular en la sarcoidosis se presenta hasta en la mitad de los pacientes y puede incluso ser la manifestación inicial de esta. La sarcoidosis puede afectar a las glándulas lacrimales y causar queratoconjuntivitis sicca y también al iris, causando diferentes formas de uveítis e incluso el desarrollo de una neuritis óptica cuando afecta al polo posterior. Los patrones de uveítis en la sarcoidosis afectan principalmente al segmento posterior y de forma crónica, frecuentemente son uveítis bilaterales recidivantes e incluso pueden causar afectación generalizada en forma de panuveítis bilateral asociada a vasculitis retiniana9,10. Los hallazgos más frecuentemente encontrados en las uveítis asociadas a sarcoidosis incluyen los precipitados queráticos en grasa de carnero, nódulos en iris, sinequias anteriores periféricas en tienda de campaña, opacidades vítreas con «copos de nieve», múltiples lesiones coriorretinianas periféricas y periflebitis nodular (fig. 1). Además existen otros signos oculares que podrían indicar afectación sarcoidea, especialmente si se valoran en presencia de pruebas complementarias positivas para sarcoidosis11-14 (tabla 3). En 2010 se validaron los criterios diagnósticos propuestos por la FIWOS, los cuales incluyen varios signos oftalmológicos indicativos de sarcoidosis y pruebas complementarias5 (tabla 4). Estos criterios no incorporan pruebas invasivas y en la práctica clínica son útiles cuando no se dispone de una biopsia confirmatoria o cuando esta es negativa.
Afectación del ojo y sus anexos excepto afectación del iris
| Localización | Descripción |
|---|---|
| Glándulas lacrimales | Querato conjuntivitis sicca, hipertrofia lacrimal |
| Órbita | Inflamación difusa unilateral de la órbita |
| Párpado | Granuloma |
| Conjuntiva | Granuloma, conjuntivitis |
| Esclerótica | Escleritis, episcleritis |
| Córnea | Queratitis intersticial |
| Nervio óptico | Neuropatía óptica |
Criterios diagnósticos del FIWOS
| Signos intraoculares indicativos de sarcoidosis ocular |
| 1. Precipitados queráticos en grasa de carnero y/o nódulos en iris (Koeppe/Bussaca) |
| 2. Nódulos en mallas trabecular y/o sinequias anteriores periféricas en tienda de campaña |
| 3. Opacidades vítreas con «copos de nieve» o collar de perlas |
| 4. Múltiples lesiones periféricas coriorretinianas (activas y/o atróficas) |
| 5. Periflebitis segmentaria y/o nodular y/o macroaneurismas en un ojo inflamado |
| 6. Nódulos o granulomas en el disco óptico y/o nódulo coroideo solitario |
| 7. Inflamación bilateral |
| Pruebas complementarias sugestivas de sarcoidosis ocular |
| 1. Prueba de la tuberculina negativa en paciente vacunado con BCG o en uno que haya tenido Mantoux positivo previamente |
| 2. Enzima conversora de angiotensina elevada y/o lisozima elevada |
| 3. Rx de tórax, buscar adenopatías hiliares bilaterales |
| 4. Alteración de enzimas hepáticas |
| 5. Tomografía de tórax en pacientes con Rx negativa |
BCG: Bacillus Calmette; RX: radiografía.
Las manifestaciones oculares y sistémicas de la sarcoidosis, así como las pruebas complementarias, muestran gran variabilidad, lo que dificulta su diagnóstico. Con nuestro trabajo hemos puesto en práctica los criterios de la FIWOS, los cuales nos permitieron categorizar a los pacientes que tenían clínica sistémica indicativa de sarcoidosis junto con manifestaciones oculares y pruebas complementarias positivas. Debido a la heterogeneidad de esta patología, no todos los pacientes podían cumplir criterios diagnósticos de sarcoidosis; por esta razón, tras la categorización diagnóstica, se puede apreciar que, luego de haber cumplido criterios clínicos, oftalmológicos y de pruebas complementarias, los pacientes fueron catalogados como portadores de sarcoidosis. La mayoría de nuestros pacientes, y coincidiendo con la literatura, fueron mujeres (63,6%). La clínica ocular fue el síntoma de inicio en 7 de ellos y la mayoría tenía clínica ocular indicativa de enfermedad sarcoidea. Todos los pacientes fueron negativos para tuberculosis y solo 3 pacientes tenían biopsia ganglionar compatible. Aquellos de los que no se disponía de biopsia tras los criterios de clasificación, y luego de la categorización, mostraron un diagnóstico «presunto» de sarcoidosis. Los datos oftalmológicos mostraron que el patrón más frecuente fue el de una panuveítis bilateral crónica, con un 54,5%. En segundo lugar, la uveítis anterior crónica unilateral, con un 27,2%, fue el patrón más frecuente. La mayoría de los pacientes comenzó con clínica de uveítis, desarrollando posteriormente clínica sistémica. Tras la categorización de los pacientes, se pudo determinar que el diagnóstico de sarcoidosis fue definitivo en 4 pacientes, presunto en 5, probable en uno y posible en un paciente.
El presente estudio es de especial interés para reumatólogos que trabajan de manera conjunta con oftalmólogos en las unidades de uveítis, ya que, al tratarse la sarcoidosis de una enfermedad poco frecuente, se hace más fácil unificar criterios para el diagnóstico correcto de esta patología. Cabe señalar también que el uso de estos criterios permite hacer un diagnóstico sin la necesidad de una biopsia, que podría ser iatrógena o difícil en ciertos pacientes.
Estos criterios categorizan a pacientes que presentan datos indicativos de sarcoidosis y que, debido a la variabilidad en su curso clínico y afectación orgánica, no han podido ser catalogados como portadores de enfermedad sarcoidea. La afectación ocular sarcoidea desempeña un papel muy importante en el momento de la categorización y por esa razón es importante hacer hincapié en la exploración oftalmológica detallada en busca de signos oculares indicativos de una enfermedad inflamatoria granulomatosa.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.