La artritis infecciosa es una urgencia médica de cuyo rápido diagnóstico depende el pronóstico a corto y medio plazo del estado general del paciente y de la funcionalidad final de la articulación. La articulación esternoclavicular es una región de baja prevalencia de este tipo de artritis, aunque su frecuencia se suele concentrar en pacientes inmunosuprimidos, usuarios de drogas parenterales o tras procedimientos traumáticos. Presentamos una serie de 5 casos microbiológicamente documentados de artritis infecciosa esternoclavicular, 3 de los cuales se presentaron en pacientes inmunocompetentes, y una revisión de esta peculiar enfermedad.
Infectious arthritis is a medical emergency whose prognosis, in terms of general morbidity and the final functionality of the joint, depends on rapid diagnosis and treatment. The sternoclavicular joint is an area of low prevalence of this type of arthritis, although its frequency is often concentrated in immunosuppressed patients, users of parenteral drugs or after traumatic events. We present a series of 5 microbiologically documented cases of sternoclavicular septic arthritis, 3 of which occurred in immunocompetent patients, and a short review of this pathology.
Las artritis sépticas de articulaciones nativas (ASAN) representan un problema diagnóstico dado que su clínica cardinal y semiología es superponible a la de otras formas de artritis1,2. Además, ciertas localizaciones topográficas hacen más difícil su reconocimiento por tratarse de sinoviales escasamente distensibles, con poca permeabilidad inflamatoria o ciertamente infrecuentes. Este es el caso de la articulación esternoclavicular, una articulación en la que enfermedad infecciosa es considerada muy infrecuente1,3, y que, por otra parte, se ha asociado a situaciones de inmunosupresión infecciosa, neoplásica, metabólica o secundaria a estados carenciales2–6.
Observación clínicaPresentamos una serie de 5 casos de ASAN esternoclavicular diagnosticados en el Servicio de Urgencias de nuestro hospital entre 2012 y 2013, ninguno de los cuales ha sido incluido previamente en otras series (tabla 1).
Resumen demográfico, pruebas complementarias y manejo-evolución
| Paciente | Sexo y edad (años) | Comorbilidades | Puerta de entrada | Tiempo de síntomas |
|---|---|---|---|---|
| 1 | Varón, 45 | Ninguna | No identificada | 14 días |
| 2 | Varón, 56 | HTA | No identificada | 21 días |
| 3 | Mujer, 55 | HTA, insuficiencia renal crónica (ClCr 50mg/dL) | Hematógena, infección respiratoria baja | 19 días |
| 4 | Hombre, 75 | HTA, adenocarcinoma de próstata, metástasis óseas | No identificada | 15 días |
| 5 | Varón, 55 | Hiperferritinemia, hipercolesterolemia | No identificada | 4 días |
| Paciente | Leucocitos (% neutrófilos) | PCR (mg/L) | Rx de articulación esternoclavicular | Ecografía | TAC |
|---|---|---|---|---|---|
| 1 | 12.500 (80) | 240 | Sin hallazgos | Distensión de la cápsula articular, señal PD(+++/+++) | Artritis esternoclavicular, osteomielitis esternal |
| 2 | 16.800 (85) | 188 | No realizada | Distensión de la cápsula articular, señal PD(++/+++) | Artritis esternoclavicular, osteomielitis esternal y clavicular, miositis del esternohioideo y del vientre clavicular del esternocleidomastoideo |
| 3 | 13.400 (85) | 211 | Irregularidades corticales en la vertiente clavicular | Distensión de la cápsula, irregularidades corticales, señal PD negativa | Artritis esternoclavicular, miositis del vientre clavicular del esternocleidomastoideo |
| 4 | 12.300 (86,1) | 290 | No realizada | No realizada | Artritis de articulación esternoclavicular con derrame sin daño cortical. Miositis en el esternocleidomastoideo, platisma y musculatura prelaríngea y en tejido celular subcutáneo |
| 5 | 7.550 (78,3) | 391 | No realizada | Distensión de la cápsula, señal PD positiva, presencia de absceso subcutáneo periarticular | Artritis de la articulación esternoclavicular con derrame. Afectación de la rama clavicular del esternocleidomastoideo. Absceso subcutáneo superficial a la articulación |
| Paciente | Germen aislado | Tratamiento intravenoso | Tratamiento oral | Evolución |
|---|---|---|---|---|
| 1 | Staphylococcus aureus | Cloxacilina, 6sem | Amoxicilina, 4sem | Rápida mejoría del estado general, desaparición de la fiebre al tercer día. Recuperación funcional completa |
| 2 | Staphylococcus aureus | Vancomicina, 4sem | Amoxicilina, 4sem | Requirió desbridación quirúrgica. Posteriormente, buena evolución. Requirió fisioterapia por limitación a la rotación externa del hombro y a la lateralización contralateral del cuello |
| 3 | Streptococcus pneumoniae | Cloxacilina, 6sem | Cloxacilina, 6sem | Requirió desbridación quirúrgica. Posteriormente, buena evolución. Requirió fisioterapia por limitación a la extensión cervical en grados intermedios y a la rotación en sentido contralateral a la lesión |
| 4 | Staphylococcus aureus | Vancomicina+metronidazol 3sem | Vancomicina+metronizadol 6sem | Recuperación favorable |
| 5 | Staphylococcus aureus | Cloxacilina 16 días | Clindamicina, 8sem | Requirió desbridación quirúrgica. Buena evolución posterior |
ClCr: aclaramiento de creatinina en orina de 24h; HTA: hipertensión arterial; PCR: proteína C reactiva; PD: señal power doppler; Rx: radiografía; TAC: tomografía axial computarizada.
Caso 1. Varón de 45 años. Consultó por dolor clavicular de 2 semanas de evolución y fiebre de inicio reciente con dolor y tumefacción esternoclavicular. La ecografía demostró distensión capsular con señal power doppler (SPD) intraarticular y periarticular. El paciente fue tratado satisfactoriamente con cloxacilina durante 6 semanas y posteriormente con amoxicilina durante 4 semanas. Se aisló Staphylococcus aureus tanto en el líquido sinovial (LS) como en los hemocultivos.
Caso 2. Varón de 56 años. Consultó por dolor clavicular y cervical de 3 semanas de evolución. No se identificó la puerta de entrada. Un día antes del ingreso presentó fiebre alta y astenia intensa. En Urgencias se documentó fiebre, taquicardia y mal estado general, aunque con tensiones normales. En la ecografía se identificó distensión capsular de la articulación esternoclavicular con SPD(+) intraarticular, así como en el territorio de la rama clavicular del esternocleidomastoideo. La tomografía axial computarizada (TAC) demostró miositis de fibras distales del esternohiodeo y mediales de la rama clavicular del esternocleidomastoideo. Requirió limpieza quirúrgica. Se aisló Staphylococcus aureus en el LS y en los hemocultivos.
Caso 3. Mujer de 55 años. Presentaba dolor mecánico de hombro irradiado a la clavícula, de 19 días de evolución. Había estado hospitalizada hasta hacía 5 días por una neumonía, y tras el alta consultaba por el dolor progresivo en el hombro y fiebre en los últimos 2 días, sin clínica respiratoria. La ecografía demostró distensión capsular, irregularidades corticales en ambas vertientes, con SPD(-) intraarticular y SPD(+/+++) en las fibras del vientre clavicular del esternocleidomastoideo. Se realizó limpieza quirúrgica y se inició tratamiento con cloxacilina, con buena respuesta clínica. Los cultivos del LS demostraron Streptococcus pneumoniae.
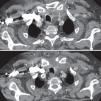
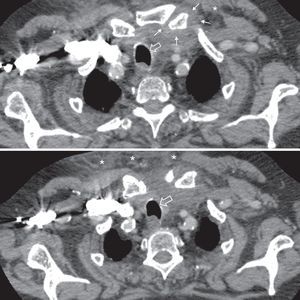
Caso 4. Varón de 75 años, alérgico a betalactámicos, diagnosticado de proctitis actínica. Consultó por rectorragia, fiebre de 39°C y dolor en la región cervical, de 2 días de evolución. En Urgencias desarrolló eritema y edema en la región cervical anterior, dolorosa a la palpación. Una angio-TAC cervical determinó inflamación articular esternoclavicular y del esternocleidomastoideo, con protrusión hacia el espacio premediastínico (fig. 1), contactando con el tronco venoso braquiocefálico. En el LS se aisló Staphylococcus aureus.
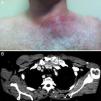
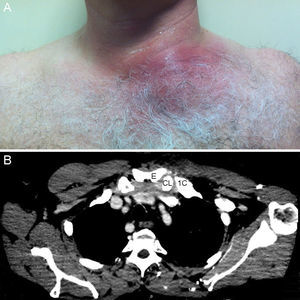
Caso 5. Varón de 55 años. Consultó por tumefacción dolorosa en el hemitórax izquierdo, de 24h de evolución. Cuatro días antes había consultado por omalgia atraumática izquierda. Presentaba tumefacción eritematosa y dolorosa en la articulación esternoclavicular, fluctuante y de bordes bien definidos. La ecografía demostró distensión capsular SPD(+) intracapsular y extracapsular. También se identificó un absceso superficial a la articulación. Una TAC confirmó los hallazgos y detectó, además, compromiso distal del vientre clavicular del esternocleidomastoideo (fig. 2). Se precisó drenaje quirúrgico. En el cultivo se aisló Staphylococcus aureus.
Discusión y conclusionesLa ASAN esternoclavicular es una enfermedad infrecuente, tanto en pacientes inmunocompetentes como en inmunosuprimidos1,7. La recopilación más grande de la literatura científica mundial incluye 170 casos provenientes de más de 70 series publicadas entre 1970 y 20046. Otra recopilación más reciente publicada en 2004 recoge 15 casos, suficientemente documentados entre 1989 y 20125. Se ha descrito habitualmente entre la cuarta y quinta década de la vida, al igual que otras ASAN de localización atípica1,4,6. Los factores de riesgo identificados en la literatura son: uso de drogas intravenosas, infecciones a distancia, diabetes mellitus, traumatismos locales, infección de vía central, insuficiencia renal crónica, alcoholismo, infección por el VIH, enfermedades neoplásicas y cirrosis1–3. Suele ser clínicamente insidiosa y puede confundirse con una omalgia o cervicalgia mecánica con irradiación clavicular1. En nuestra serie, el diagnóstico se ha establecido después de la segunda semana de iniciados los síntomas, con excepción del caso 4. La prueba más utilizada para hacer el diagnóstico fue la ecografía, aunque la confirmación y valoración del alcance cortical requirieron una TAC. La complicación más frecuente en nuestra serie es la miositis, situación que requiere desbridamiento quirúrgico, estancia hospitalaria prolongada y fisioterapia por limitación funcional residual. La osteomielitis también ha sido descrita en otras series8. En la nuestra, la osteomielitis fue descrita fundamentalmente en pacientes con SPD(+) intraarticular, signo ecográfico que denota una intensa hiperemia9.
La articulación esternoclavicular está poco vascularizada, por lo que el tratamiento antibiótico suele ser prolongado y su manejo sigue un patrón de elección antibiótica empírica similar al de las infecciones de las articulaciones habituales2,3.
En términos generales, la clínica de instauración en pacientes inmunocomprometidos no es diferente de la que se presenta en pacientes inmunocompetentes. En nuestra serie, tampoco se han visto llamativas diferencias en la forma de presentación de los cuadros clínicos: carácter insidioso, dolor referido al cuello o al hombro, y fiebre1,3. En ese sentido, concluimos que la situación de inmunocompetencia no debe descartar el diagnóstico ni deferir el manejo empírico de las sospechas de ASAN esternoclavicular.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.