La relevancia clínica de la poliautoinmunidad, definida como la presencia de 2o más enfermedades autoinmunes en un mismo individuo, es uno de los temas aun sin dilucidar en la práctica médica. La coexistencia entre miastenia gravis (MG) y lupus eritematoso sistémico (LES) supone un reto clínico por los posibles diagnósticos diferenciales dados en el momento de abordar el compromiso muscular en pacientes con LES. Presentamos el caso de una paciente que consultó a urgencias del Hospital Universitario San Ignacio de Bogotá, Colombia, con diagnóstico previo de LES, que desarrolla un síndrome de debilidad aguda en el contexto de una infección sistémica, haciendo diagnóstico clínico y electrofisiológico de MG.
The relevance of polyautoimmunity, defined as the presence of 2or more autoimmune diseases in the same individual, is one of the issues not yet elucidated in medical practice. The coexistence of myasthenia gravis (MG) and systemic lupus erythematosus (SLE) is a clinical challenge due to the possible differential diagnoses of muscle involvement in patients with SLE. We present the case of a patient who came to the emergency room of Hospital Universitario San Ignacio in Bogotá, Colombia, with a previous diagnosis of SLE, who developed acute weakness in the context of a systemic infection, with a clinical and electrophysiological diagnosis of MG.
Las enfermedades autoinmunes (EA) corresponden a un grupo heterogéneo de entidades donde existe una pérdida de tolerancia inmunológica hacia lo propio, que se manifiestan clínicamente en el compromiso órgano-específico o sistémico1. La presencia de mecanismos fisiopatológicos similares, asociado a factores genéticos, explica la teoría de la poliautoinmunidad, definida como la presencia de 2o más EA en un mismo individuo. El trabajo realizado por Anaya et al. concluye que existen «chaperonas» de la autoinmunidad y así mismo que el antecedente familiar de autoinmunidad (autoinmunidad familiar) sustenta que la autoinmunidad no es algo fortuito1,2.
La miastenia gravis (MG) es una EA órgano-específica que se caracteriza por la disfunción de la unión neuromuscular secundaria a la presencia de anticuerpos, con manifestaciones clínicas como fatigabilidad y debilidad muscular fluctuante3. En esta entidad el timo cumple un papel fisiopatológico central por la presentación de autoantígenos y la activación de células T y B que se correlacionan con la producción de autoanticuerpos contra el receptor de acetilcolina. Tiene una presentación bimodal, siendo el primer pico entre los 20 y 30 años, de predominio en mujeres, y el segundo pico después de los 60 años, de predominio en hombres4.
Por otro lado, el lupus eritematoso sistémico (LES) es una de las EA por excelencia, con mayor prevalencia en mujeres jóvenes. Tiene un compromiso sistémico dado por la producción de autoanticuerpos, depósito de complejos inmunes y activación del complemento, que conllevan al daño de múltiples órganos5.
La frecuencia de la coexistencia MG y LES es variable, con prevalencias reportadas desde el 3,78% de pacientes con LES por Bekircan-Kurt et al., en una cohorte de MG, siendo incluso hasta del 7,7% en la con mayor prevalencia en población femenina6. Se reporta adicionalmente una prevalencia de poliautoinmunidad de hasta el 15% en cohortes de pacientes con MG7,8.
Teniendo en cuenta lo anterior, presentamos el caso de una paciente en quien se confirmó la coexistencia de estas entidades.
Caso clínicoPaciente femenina de 24 años, previamente sana, mestiza, procedente de Ibagué, Colombia, a quien en agosto del 2016 hacen diagnóstico extrainstitucional de LES con ANA por inmunofluorescencia indirecta de 1/160, e inició con las siguientes manifestaciones clínicas: compromiso de serosas, artritis, anemia, alopecia, crisis convulsivas y glomerulonefritis rápidamente progresiva, requiriendo soporte con terapia de reemplazo renal con hemodiálisis al mes del diagnóstico. Recibía manejo ambulatorio con prednisolona 30mg/día, sin realización de biopsia renal, y con el resto del perfil de autoinmunidad desconocido (ENA, anticardiolipinas, anticoagulante lúpico). A los 3meses requiere nueva hospitalización en otra institución en la unidad de cuidados intensivos (UCI) por falla respiratoria secundaria a neumonía y un episodio de debilidad aguda que resolvió progresivamente con esteroide sistémico para el manejo del LES, sin realizársele estudios adicionales.
Es remitida al servicio de Urgencias de nuestra institución por un cuadro de 10 días de evolución de tos con expectoración purulenta asociada a fiebre no cuantificada, escalofríos, taquicardia y aparición de lesiones de tipo vesicular en el labio superior y el ala nasal derecha. El día del ingreso presentó una crisis focal con alteración del alertamiento e irradiación tónica bilateral, autolimitada, por lo cual se inició manejo con lacosamida.
Al ingreso presentaba elevación de cifras de presión arterial en (204/115mmHg), taquicardia (115 lpm), evidencia de lesiones vesiculares ulceradas en el labio superior y el ala nasal derecha, estertores finos en base pulmonar derecha, sin signos de dificultad respiratoria y al examen neurológico evidencia de disminución de la agudeza visual del ojo izquierdo explicada por coroidopatía central serosa, sin otros hallazgos.
En los paraclínicos de ingreso se documentó anemia con hemoglobina en 9,6mg/dl, plaquetas en 196.500×106/plq, uroanálisis sin sedimento activo, ecografía renal con atrofia cortical por lo que no fue posible caracterizar el tipo de nefritis lúpica, complemento y anti-ADN en límites normales, descartando actividad lúpica, así como función tiroidea normal. Se confirmó consolidación del lóbulo medio descartando complicaciones adicionales u otros hallazgos anormales con tomografía de tórax de alta resolución y se inició manejo antibiótico con claritromicina y piperacilina tazobactam para neumonía con factores de riesgo para gérmenes resistentes por recomendación de Infectología, así como aciclovir por la presencia de lesiones cutáneas compatibles con infección por herpes zóster.
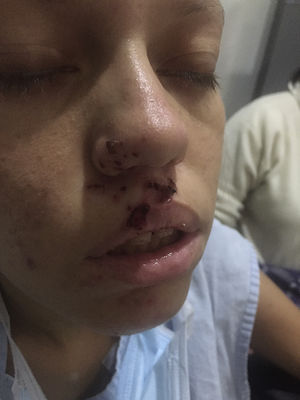
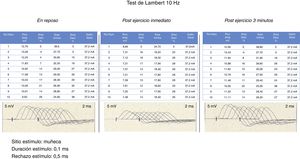
A los 3días del ingreso se documentan episodios fluctuantes de ptosis bilateral del predominio izquierdo (fig. 1), test de hielo positivo, test de fatigabilidad positivo, movimientos oculares con limitación para la supraducción izquierda, diplopía binocular vertical, diparesia facial moderada, hipofonía, debilidad de los flexoextensores del cuello en 2/5 y contaba hasta 4, sin presentar compromiso muscular apendicular ni otros hallazgos en el examen neurológico. Por la presencia de estas manifestaciones, se sospechó compromiso de placa neuromuscular y se realizó test de estimulación repetitiva (fig. 2), que demuestra un trastorno postsináptico de la unión neuromuscular.
En ese momento se consideró el curso de una crisis miasténica desencadenada por la neumonía adquirida en la comunidad, con antecedente de LES, configurando un síndrome de poliautoinmunidad, llamando la atención la ausencia de actividad del LES. Fue trasladada a la UCI por riesgo de falla respiratoria, con tiempo de estancia de 8 días, donde completa 5 sesiones de terapia de reemplazo plasmático sin complicaciones y con resolución de crisis miasténica después de 15 días de instauración del cuadro e inicio del tratamiento. Fue dada de alta con manejo inmunomodulador con corticoide, azatioprina y antimalárico, y manejo sintomático con piridostigmina, con indicación de realización de anticuerpos antirreceptores de acetilcolina; sin embargo, la paciente no asistió a los siguientes controles.
DiscusiónLa coexistencia entre MG y LES representa un reto clínico por los posibles diagnósticos diferenciales que puede suponer al momento de abordar el compromiso muscular en pacientes con LES. Las miopatías que se presentan en los pacientes con LES pueden ser manifestaciones propias de la enfermedad o estar asociadas a otras enfermedades de origen autoinmune, especialmente las polimiositis, dermatomiositis, enfermedades tiroideas, miotoxicidad por medicamentos y de forma menos usual puede estar relacionado con MG como expresión de poliautoinmunidad9.
Gran parte de los estudios que reportan asociación entre LES y MG abordan cohortes de pacientes con MG, evaluando la poliautoinmunidad con otras EA1,6,7. Trabajos como el de Rojas-Villarraga et al., que busca evaluar factores relacionados con poliautoinmunidad en LES, no identificaron una clara asociación con MG10; sin embargo, en un estudio realizado en Noruega en 1984, se encontró que de 48 pacientes con diagnóstico de MG, 11 pacientes tenían otra EA, de los cuales 4 pacientes (8,3%) tenían diagnóstico de LES11. En la descripción realizada por Tanovska et al. se muestra que el 15% de los pacientes con diagnóstico de MG tenían otra EA, siendo la enfermedad tiroidea autoinmune la más frecuente, la cual es una de las «enfermedades chaperonas» descritas por Anaya et al. También se describe que en el 73,3% de los pacientes la otra EA fue diagnosticado antes que la MG, reportado así por Bekircan-Kurt et al., y en nuestro reporte actual, donde el diagnóstico de LES antecede al de MG1,6,8.
Hay una variación de los datos de acuerdo con la enfermedad primaria, con prevalencia de hasta el 1,3% de MG en pacientes con LES, y de hasta el 8% de LES en pacientes con MG; sin embargo, la alta prevalencia en la población femenina fue el factor común. El grupo de Jallouli et al. demostró que la presentación clínica de LES fue menos severa en quienes compartían el diagnóstico de MG12.
Está ampliamente descrito que los pacientes que son tratados mediante timectomía como parte del tratamiento de MG pueden tener una predisposición a desarrollar LES de forma posterior; esto puede deberse a una pérdida de la tolerancia central y una sobreproducción de anticuerpos; sin embargo, aún no se han realizado investigaciones para profundizar esta relación4.
Otro fenómeno interesante e importante en autoinmunidad es la agregación familiar, descrita en todas las EA y de las cuales la MG no es la excepción. Tanto en los pacientes de la cohorte GLADEL, como en pacientes con MG, se evidencia que la autoinmunidad familiar es un factor de riesgo tanto para desarrollar la misma EA, como para otro tipo de EA1,10,13,14. En el trabajo realizado por Liu et al. en Taiwán, en un individuo el RR con un familiar de primer grado afectado con MG fue de 2,18 (1,53-3,12) para LES14.
Aunque no es común que estos desórdenes se presenten de manera conjunta, en diferentes casos se ha podido ver una asociación entre LES y MG, por lo que es importante pensar en la MG como diagnóstico diferencial cuando una persona con LES presenta cuadro clínico de debilidad muscular fluctuante y fatigabilidad11. Por lo tanto, confirmar poliautoinmunidad y agregación familiar tiene relevancia clínica para el diagnóstico diferencial y el manejo oportuno de sus manifestaciones y complicaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos a los miembros del departamento de Medicina Interna y Neurología por sus comentarios que enriquecieron este trabajo