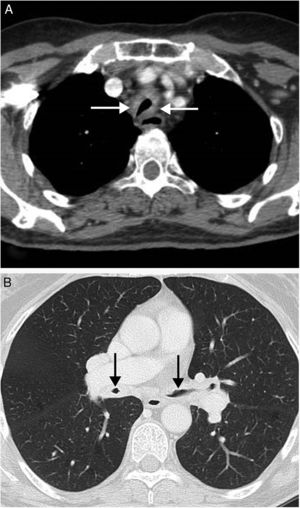
Presentamos el caso de una paciente de 68 años, no fumadora, que consultó por tos seca de varios meses de evolución. En las últimas semanas había presentado febrícula vespertina intermitente. Entre sus antecedentes únicamente destacaban varios episodios de uveítis anterior que habían respondido al tratamiento tópico con glucocorticoides. Una radiografía de tórax no mostró alteraciones radiológicas, pero en la tomografía computarizada (TC) de tórax se observó un llamativo engrosamiento circunferencial de las paredes de la tráquea (respetando la pared traqueal posterior) y de los bronquios principales que condicionaba una importante reducción de su luz (fig. 1). Ante estos hallazgos se emitió el diagnóstico de policondritis recidivante (PR), que se confirmó con biopsia transbronquial mediante fibrobroncoscopia, la cual reveló cambios inflamatorios en las estructuras pericartilaginosas, satisfaciendo así los criterios de Damiani y Levine para el diagnóstico de PR1. Las pruebas de función respiratoria solo mostraron una leve obstrucción al flujo aéreo. Se descartaron otras enfermedades reumáticas, endocrinas y hematológicas, que pueden asociarse hasta en un 33% de los casos de PR. La paciente respondió favorablemente al tratamiento con glucocorticoides y azatioprina.
A) Imagen axial de la TC en la que se observa un llamativo engrosamiento de las paredes de la tráquea (flechas) y una disminución muy significativa de su luz. B) Imagen axial de la TC (ventana de pulmón) en la que también se objetiva un importante engrosamiento circunferencial de las paredes de ambos bronquios principales y una disminución grave del calibre de su luz (flechas).
La PR es una rara enfermedad multisistémica que se caracteriza por la presencia de episodios recurrentes y progresivos de inflamación y destrucción del tejido cartilaginoso afectando, entre otros órganos, al oído externo, la nariz y las vías aéreas. La mayor parte de los pacientes con PR suelen comenzar clínicamente con condritis nasal y/o auricular. Tanto la afectación ocular (en forma de uveítis, escleritis o queratitis) como la del cartílago traqueobronquial suponen formas de presentación muy infrecuentes de la PR, y nos recuerdan que existen manifestaciones iniciales atípicas de esta enfermedad que exigen un ejercicio de diagnóstico diferencial ante síntomas aparentemente banales2–5.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.