Las espondiloartropatías (SpA) son un grupo de enfermedades con importante impacto sociosanitario. En España el retraso medio hasta el diagnóstico de las SpA es superior a los 6 años, como señalan los datos de REGISPONSER. La FER ha diseñado un programa mixto de gestión e investigación en EspA de inicio, que en conjunto se ha denominado Programa ESPeranza. Se trata de un plan asistencial, que conforma una «vía clínica» destinada a establecer el diagnóstico precoz en aquellas personas que presentan síntomas sugerentes de EspA. Sus objetivos son: reducir la variabilidad de la práctica clínica en las SpA, facilitar el diagnóstico precoz, mejorar la formación de médicos generales y especialistas, así como estimular la investigación. Se presentan los diferentes instrumentos creados para la implementación de la vía clínica y los resultados preliminares obtenidos en 25 unidades de atención precoz de pacientes con SpA (UESP).
Spondyloarthropathies are a group of diseases with an important social and health-care impact. Their prevalence is not low, affecting around 1,9% of the general population and represents around 13% of patients of the Spanish Rheumatology departments, according to the National Spondyloarthropathy Validation Study. On the other hand, it is estimated that ankylosing spondylitis, the paradigmatic disease in the group, leads to a mean yearly loss of work of 62 days per patient, leading 20% of patients to change professions and another 20% to a situation of permanent incapacity. However, up to this moment it has not received the same degree of attention as other rheumatic diseases, such as rheumatoid arthritis or osteoporosis.
Las espondiloartropatías (SpA) son un grupo de enfermedades que tienen un impacto sociosanitario importante. Su prevalencia no es baja, pues afecta a un 1,9% de la población general1, un 13% de los pacientes de los servicios de reumatología españoles, según el Estudio Nacional de Validación de Espondiloartropatias2. Por otro lado, se estima que la espondilitis anquilosante (EA), enfermedad paradigma del grupo, comporta una pérdida de trabajo anual medio de 62 días por paciente2 y lleva al 20% de los pacientes a cambiar de profesión y a otro 20%3 a una situación de invalidez permanente. Sin embargo, hasta el momento no se les ha dedicado la misma atención que a otras enfermedades reumáticas, como la artritis reumatoide o la osteoporosis.
Para cada una de las enfermedades del grupo existen criterios de clasificación, pero su aplicación requiere, en ocasiones, la presencia de signos que, por su naturaleza, son tardíos, como la sacroilioítis radiológica o la disminución de la movilidad en la EA4, lo que puede inducir retrasos diagnósticos y limita su utilización para el diagnóstico precoz, entre otros problemas5. Sin embargo, los Criterios del Grupo Europeo para el Estudio de las Espondiloartropatías (ESSG)6 o los de Amor et al7 son capaces de identificar a pacientes que padezcan una SpA aunque no cumplan los criterios de las enfermedades que componen el grupo, y no requieren la presencia de sacroilioítis. Estos criterios han sido evaluados en nuestro país8 con excelente sensibilidad y especificidad, aunque su utilización en la práctica clínica requiere del conocimiento de la prevalencia de SpA en el lugar donde se apliquen9 y pierden consistencia en seguimientos longitudinales5.
El retraso medio diagnóstico de las SpA en España se conoce gracias al proyecto REGISPONSER, y es superior a 6 años10, fenómeno que afecta de modo similar a otros países de nuestro entorno11. Este retraso se debe tanto al inicio insidioso de la enfermedad como a la aplicación de criterios que requieren la presencia de “cambios avanzados”, como se ha comentado, y al hecho de que las SpA no son bien conocidas por el médico no especialista, tanto por problemas derivados de la formación académica como porque en ocasiones no cuenta con el apoyo adecuado de consultores en reumatología.
Hasta hace pocos años el diagnóstico precoz quizá tuviera menos valor, habida cuenta de la ausencia de medidas eficaces. En la actualidad, algunos tratamientos en la EA han demostrado efectos favorables en casi todos los aspectos relevantes de la enfermedad y se están extendiendo a otras SpA.
El Programa ESPeranzaLos pacientes con enfermedades reumáticas potencialmente invalidantes como las SpA necesitan que el sistema sanitario sea capaz de proporcionar una atención médica especializada de calidad en las primeras fases del proceso para reducir su impacto en el paciente, su entorno y la sociedad y evitar su progresión, de ser posible.
Por lo tanto, dados el retraso diagnóstico que presentan las SpA y la coyuntura actual del conocimiento en estas enfermedades, que evidencia un gran escalón entre primaria y especializada en perjuicio de la calidad de la asistencia, la FER, cumpliendo con su fin de promover la enseñanza e investigación de la reumatología en beneficio de la población afectada, convocó a un grupo de reumatólogos, que constituyen el Comité Científico, para diseñar un Programa mixto de Gestión e Investigación en ESPondiloartropatías de inicio, lo que en conjunto se ha denominado Programa ESPeranza.
Se trata, pues, de un plan asistencial, consistente en un conjunto de actividades destinadas a establecer el diagnóstico precoz de las personas que presentan síntomas compatibles con SpA y proporcionarles la asistencia necesaria y coordinada para un tratamiento integral, con la finalidad de mejorar su situación funcional y su calidad de vida.
El plan en su conjunto conforma una “vía clínica”, que pretende garantizar la continuidad asistencial de los pacientes con SpA. La atención se realizará de forma continua y sin fragmentación entre niveles asistenciales, para lo que se han consensuado planes de actuación coordinados entre atención primaria (AP) y especializada y se han establecido cauces de comunicación eficientes. La vía clínica incluye, pues, todos los procesos, desde la derivación hasta el tratamiento, así como las actividades derivadas de los diversos proyectos de investigación que se desarrollan en el marco del programa.
Objetivos del programa ESPeranza- •
Reducir la variabilidad en la práctica clínica.
- •
Facilitar el diagnóstico precoz.
- •
Mejorar la formación de médicos generales y especialistas.
- •
Estimular la investigación.
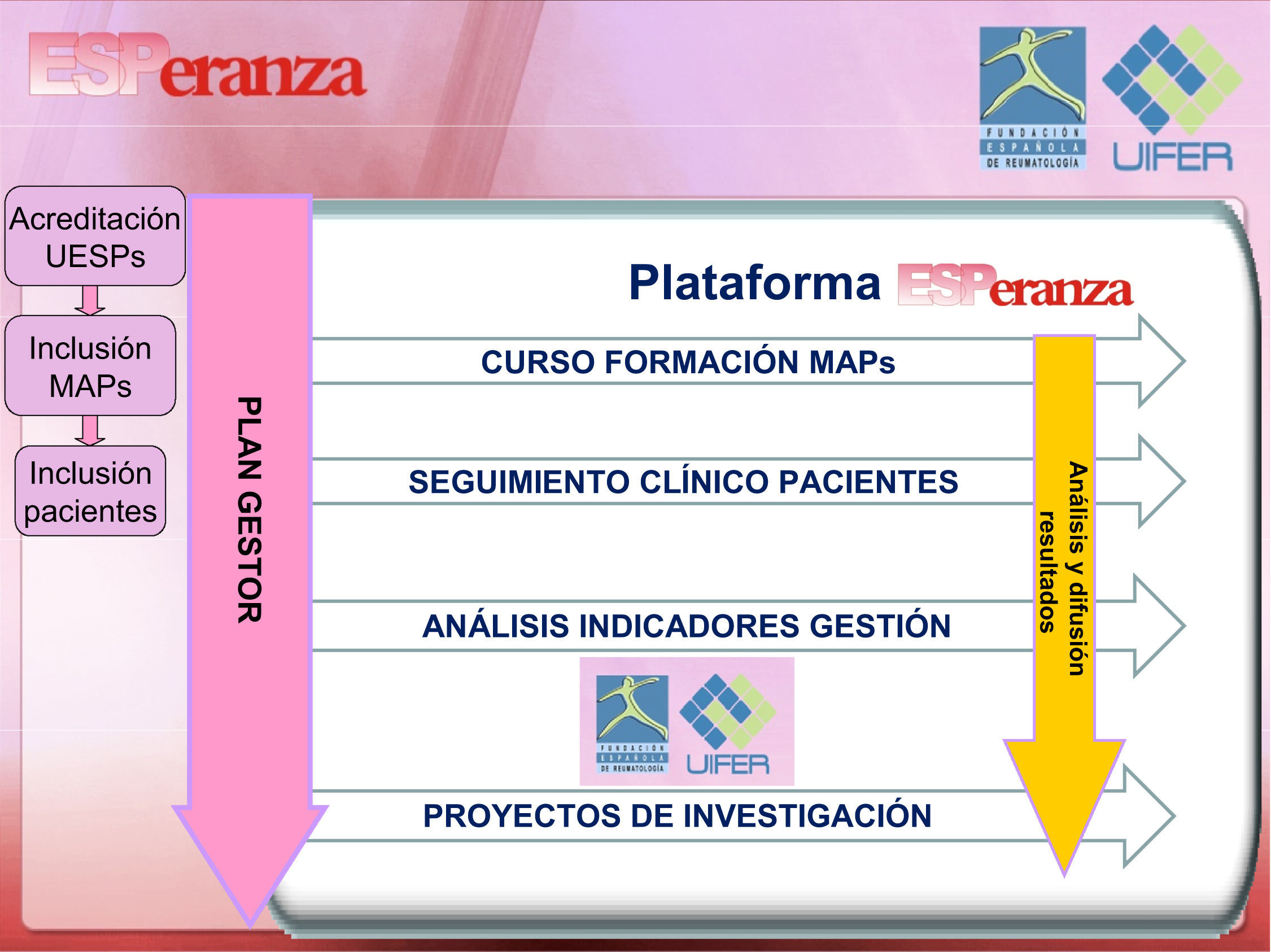
Mediante la creación e implementación de las siguientes herramientas (fig. 1):
- 1.
Convocatoria para la creación y el establecimiento de unidades de atención precoz para pacientes con SpA (UESP). La FER realizó una convocatoria pública competitiva para el establecimiento de las UESP, en hospitales del Sistema Público de Salud, que estarán financiadas por la FER mientras cumplan unos objetivos de gestión mínimos, que se encuentran desarrollados en el Plan Gestor.
- 2.
Elaboración de un Plan Gestor, por el Comité Científico, especialistas en Gestión y en Investigación. Dicho plan identifica todos los procesos de la vía clínica, tanto de AP como de especializada, necesarios para una adecuada atención a los pacientes con SpA de inicio. El plan recoge dichos procesos, sus definiciones y los objetivos operativos definidos para cada proceso y establece la evaluación de cada objetivo y los indicadores de calidad de gestión de las unidades. Para la elaboración del Plan Gestor se tuvieron en cuenta, entre otros:
- •
La experiencia previa en las unidades de artritis precoz (proyecto SERAP) que ha permitido afrontar la creación de las UESP con un enfoque nuevo, que se estima producirá una optimización de los esfuerzos, maximizará los resultados y favorecerá un mayor control de cada uno de los aspectos.
- •
Las experiencias previas de otras unidades de SpA precoz en Alemania12, Países Bajos13 y España. El proyecto ESPIDEP (EStudio PIloto de Derivación de pacientes con Espondiloartritis Precoz), coordinado por el Hospital Universitario La Paz, con el objetivo de acelerar el proceso diagnóstico de dichos pacientes, se realizó en ocho centros de AP que abarcan una población total de 255.000 habitantes. En todos los centros se hicieron reuniones para explicar los criterios de derivación a la unidad de SpA precoz (UEP), con un 83% de derivaciones adecuadas a los criterios establecidos, y de éstos, en un 67% se confirmó la presencia de una SpA (datos en proceso de publicación).
- •
Del mismo modo, se realizó un sondeo previo en AP, en diferentes puntos de España, para evaluar el concepto de los planes de vía clínica. Se tuvo en cuenta todas las observaciones realizadas por los médicos de AP (MAP) entrevistados para el diseño final de los procesos posteriormente incluidos en el Plan Gestor y el diseño de los materiales y la plataforma web14.
- •
- 3.
Diseño de una plataforma web. La Unidad de Investigación de la FER ha desarrollado una herramienta web basada en aplicaciones previas con eficacia y factibilidad demostradas. La plataforma sirve de soporte tanto para la gestión de los procesos que se desarrollan en el programa como para su posterior análisis, normaliza y agiliza el proceso de derivación y facilita la comunicación entre AP y el consultor; además, garantiza el anonimato de los pacientes. El acceso a la plataforma está habilitado para los consultores de las UESP y los MAP, que realizan la gestión de los procesos implicados en la vía a través de la plataforma, así como para los pacientes. Asimismo, en la plataforma se encuentran disponibles los documentos necesarios para la gestión de los procesos, los proyectos de investigación y el curso de formación en SpA. El MAP, a través de la plataforma, realiza la derivación de los pacientes, accede a sus informes y al programa de formación. También puede acceder a los resultados de la evaluación del programa. De este modo puede, por ejemplo, comprobar en tiempo real la evaluación que hace el consultor de los criterios de derivación de cada paciente. Los pacientes también pueden acceder a la plataforma, por ejemplo, para disponer de programas específicos de ejercicios adecuados a su afección.
- 4.
Elaboración de un curso de formación en SpA. Con el propósito de mejorar el conocimiento en SpA de los MAP participantes en el programa, se ha diseñado un curso de formación dividido en cuatro módulos: 1. “Generalidades y beneficios de la colaboración entre Atención Primaria y Reumatología para el paciente con espondiloartropatía”, 2. “¿Qué sabemos acerca de la etiopatogenia y de la epidemiología de las espondiloartropatías? La clave del diagnóstico precoz: la historia clínica”, 3. “Diagnóstico y valoración del paciente” y 4. “Terapéutica en las espondiloartropatías. ¿Qué podemos esperar del tratamiento?”. Se ha obtenido la acreditación del curso por la Comisión de Formación Continuada de las Profesiones Sanitarias (1,7 créditos). Aunque los MAP pueden acceder a los módulos desde la plataforma y realizar el examen de cada módulo, tras lo que obtienen la acreditación, en las reuniones periódicas entre AP y el consultor se repasan los módulos de formación en SpA.
- 5.
Convocatorias de proyectos de investigación en SpA precoz. Cumpliendo con el objetivo de la FER de fomentar la investigación de calidad, se ha establecido un Plan de I+D+i, por el que se convocan ayudas a proyectos de investigación en SpA de inicio, que se imbrican con la asistencia a los pacientes atendidos en el programa para facilitar la investigación que posibilite un mejor conocimiento de las SpA de reciente comienzo. La logística de la investigación corre a cargo de la UIFER y los proyectos deben cumplir los criterios de los proyectos FER15. Actualmente hay tres proyectos de investigación en marcha en el programa, como resultado de la primera convocatoria de proyectos de investigación, del año 2008:
- •
Validez de la ecografía en la monitorización de la respuesta terapéutica en las SpA de inicio.
- •
Correlación de medidas de movilidad espinal y actividad clínica con biomarcadores de actividad, función, calidad de vida y radiología en pacientes diagnosticados de SpA de menos de 2 años de duración.
- •
Desarrollo de un biobanco de muestras de ADN de pacientes con SpA. Polimorfismos del receptor de interleucina 23 en la subclasificación de los pacientes con SpA. Implicaciones pronósticas.
- •
- 6.
En octubre de 2009, tras la segunda convocatoria de proyectos de investigación del programa, se han aprobado otros tres proyectos, a implementarse próximamente:
- •
Fiabilidad de la exploración ecográfica de la entesis en las SpA de inicio.
- •
Análisis de factores relacionados con la capacidad funcional y la calidad de vida en pacientes con SpA de reciente comienzo.
- •
Estudio de frecuencia, fenotipo y función de las células Th17 en pacientes con EA.
- •
- 7.
Creación y establecimiento de las unidades de espondiloartritis precoz (UESP). Tras la convocatoria para el establecimiento de las UESP, y acreditar los requisitos para gestionarlas adecuadamente, se pusieron en marcha las primeras UESP, tras una primera reunión del grupo, en febrero de 2009.
- •
Creación de las agendas de las UESP. La dirección médica de cada centro, informada del programa y sus objetivos, aprobó la apertura de agendas específicas para las UESP, en horario no destinado a la atención de otros pacientes. En cada UESP se desarrollarán protocolos de diagnóstico y manejo basados en la mejor evidencia científica disponible y determinados por el Plan Gestor. El reumatólogo responsable del proceso se encarga de: a) ser consultor de este proceso para diagnóstico y tratamiento; b) asegurar una vía de comunicación con AP; c) informar al resto del equipo y a AP de la marcha del programa; d) dar docencia basada en la mejor evidencia científica disponible, y e) establecer un acceso ajustado a su entorno. Además, se han definido unos recursos mínimos, y otros recomendables, que deben estar disponibles en las consultas de las UESP.
- •
Garantía de plazo. Los enfermos con sospecha de SpA deben tener acceso a las UESP en un plazo conveniente, por lo que se ha establecido que todos los pacientes remitidos al programa deben ser atendidos en un periodo <1 mes. El número de CAP que se integran en el proceso depende del área. En cualquier caso, y basado en la experiencia de ESPIDEP, los CAP integrados deben cubrir en torno a 250.000 habitantes para asegurar una agenda de volumen apropiado. Esto implica que en áreas cuyo número de habitantes ronde esa cifra, todos los CAP deben formar parte del programa.
- •
Derivación al reumatólogo. Los MAP identifican a los pacientes que deben entrar en la vía clínica. Los criterios de derivación se recogen en la tabla 1. La derivación de los pacientes se realiza con un sistema de interconsulta que recoge los criterios en un listado en formato electrónico, en la plataforma, con los datos identificativos de los pacientes disociados. El reumatólogo consultor comprueba los criterios de derivación en la primera visita del paciente. Los criterios seleccionados están basados en estudios previos, pero no están totalmente validados. Por ello, uno de los objetivos del programa consistirá en contrastar dichos criterios. Un objetivo de la vía es saber cuántos de los pacientes derivados cumplirán los criterios ESSG en el plazo de 1 año. Basándonos en la experiencia previa de ESPIDEP se ha calculado que este número oscilara entre 30 y 60 nuevas SpA al año.
Tabla 1.Criterios de derivación a las UESP
Pacientes mayores de 18 y menores de 45 años con síntomas de más de 3 meses y menos de 24 meses de evolución, consistentes en: Lumbalgia inflamatoria, definida como dolor lumbar y dos de los siguientes: - •
Comienzo insidioso
- •
Rigidez espinal matutina >30min
- •
Mejoría con la actividad y sin alivio con el reposo
- ○
artritis asimétrica, preferentemente en extremidades inferiores
- ○
raquialgia o artralgias más alguno de los siguientes:
- ○
- •
Psoriasis
- •
Enfermedad inflamatoria intestinal
- •
Uveítis anterior
- •
Historia familiar de SpA, psoriasis, EII o uveítis anterior
- •
Sacrolioitis radiográfica
- •
HLA B27 +
EII: enfermedad inflamatoria intestinal; SpA: espondiloartritis.
- •
- •
Evaluación de los pacientes. El consultor de la UESP informa a cada paciente de las características del programa y obtiene su consentimiento informado, tanto para su inclusión en el programa como para cada uno de los proyectos de investigación en los que éste participe. Se ha establecido un conjunto mínimo de datos (CMD) que hay que recoger de forma general en todos los pacientes atendidos en el programa (tabla 2). Este CMD se basa en variables consensuadas por GRESSER para REGISPONSER, y las variables de actividad y progresión son las de mejores propiedades psicométricas.
Tabla 2.Conjunto mínimo de datos
1. Datos demográficos Fechas de nacimiento e inicio de los síntomas Sexo y raza Capacidad laboral 2. Criterios de clasificación (se valora la presencia de los ítems recogidos por los diferentes conjuntos de criterios de clasificación actualmente en uso) Duración y características inflamatorias de la lumbalgia Presencia de artritis, dactilitis o entesitis Antecedentes familiares de SpA o enfermedades asociadas Enfermedades relacionadas, como psoriasis, uveítis, enfermedad inflamatoria intestinal, uretritis, cervicitis, diarreas u otras Respuesta a AINE 3. Exploración física Metrología (índice BASMI, expansión torácica y distancia dedos-suelo) Dolor o limitación en hombros, caderas, lumbar y sacroilíacas Número de entesis dolorosas (índice de MASES) Número de articulaciones inflamadas 4. Pruebas complementarias Laboratorio: VSG, PCR, FR y HLA B27 Radiografías: lateral cervical, anteroposterior y lateral lumbar y anteroposterior de pelvis (que incluya sacroilíacas y caderas) Se calculan el índice BASRI total y de columna y se valora la presencia erosiones, osteofitos y protrusión en caderas 5. Evaluación de la actividad de la enfermedad EGEM (evaluación general de la enfermedad por el médico), EGEE (evaluación general de la enfermedad por el enfermo), EVA dolor lumbar nocturno y BASDAI 6. Capacidad funcional (BASFI) y Calidad de vida (ASQoL) 7. Tratamientos 8. Diagnóstico 9. Informe, emitido de manera automática por la plataforma, con los datos anteriores - •
Manejo terapéutico de los pacientes. Como en el momento actual no existe un tratamiento estándar mejor, los reumatólogos de las UESP disponen de recomendaciones actualizadas para el manejo de las SpA. También acuden a reuniones del programa, que incluyen cursos de estandarización de la evaluación de los pacientes y sesiones formativas.
- •
Seguimiento de los pacientes. Las recomendaciones para las revisiones de los pacientes son: a) en las formas activas (definidas como BASDAI >4 o presencia de artritis o entesitis), las revisiones se harán cada 3 meses (como mínimo cada 6 meses), b) las formas inactivas se revisarán cada 6 meses (tras dos revisiones sucesivas inactivas, se podría pasar a una revisión cada 12 meses).
- •
Los resultados de los primeros análisis se han comunicado en los últimos congresos de EULAR y SER, cuyos abstracts se encuentran en el correspondiente suplemento de la Revista14,16–20.
Desde el inicio del programa se han acreditado y están en funcionamiento 25 UESP, que han reclutado aproximadamente a 1.800 MAP, quienes a su vez han remitido al programa a casi 800 pacientes. De éstos, en el último informe de resultados del programa, de octubre de 2009, se ha realizado un análisis preliminar de los datos relativos a la visita basal de 546 pacientes (792 pacientes registrados, de los que se exluyó a 61 por no cumplir los criterios de edad o tiempo de evolución y a otros 185 remitidos por el MAP, pero todavía pendientes de su primera visita en la UESP en el momento del análisis). De la muestra analizada, el 56% son varones (media de edad, 33±7 años; media de evolución, 11±6,6 meses) y el 83% está incluido y activo en el estudio. El 66% de los pacientes han sido remitidos por el MAP, y la mayoría de los restantes, por los propios reumatólogos. El principal criterio por el que los MAP derivan a los pacientes es la lumbalgia inflamatoria (72,3%). El 81,3% de los pacientes ha recibido algún diagnóstico, en el 74,5% de los casos se trata de algún tipo de SpA, con más frecuencia indiferenciadas (que suponen un 40% de ellas) y lumbalgias mecánicas (16,4%). Destaca como significativa la diferencia con el registro REGISPONSER de más de 5 años entre el inicio de los síntomas y el diagnóstico, atribuible a las diferentes características de ambos estudios, lo que parece confirmar que el objetivo del diagnóstico precoz se puede conseguir con estrategias como ésta.
Quedan por desarrollar o analizar y comunicar muchos datos relativos a los diferentes procesos de la vía clínica, que esperamos aporten información de calidad sobre aspectos hasta ahora no conocidos de este tipo de enfoque de la enfermedad inicial en las SpA, así como datos novedosos relativos a los proyectos de investigación del programa.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
| UIFER | Carmona L; Gobbo M; García de Yébenes MJ |
| Comité Científico | Collantes E, Mulero J, De Miguel E, Muñoz S, Zarco P, Ribera J |
| UESP | Castillo Gallego C, Hospital U. La Paz, Madrid; Rosas J, Santos G, Martín R, Hospital Marina Baixa; Villajoyosa; Fernández Sueiro JL, Pinto Tasende, Palmou Fontana, H.U. Juan Canalejo, La Coruña; Montilla C, Gómez Castro S, López R, Del Pino Montes J, H.U. de Salamanca, Salamanca; Granados Bautista IP, Hernández Sanz A, H. Virgen de la Salud, Toledo; Sanz J, H. Puerta de Hierro, Madrid; Fernández Prada M, Tornero J, H.U. de Guadalajara, Guadalajara; Campos C, Calvo J, H.G.U. de Valencia, Valencia; Juanola X, Ríos V, H.U. de Bellvitge, Barcelona; Moreno E, Rotés MI, H. de San Rafael, Barcelona; Ibero I, Fernández Carballido C, Jovaní V, Martínez Alberola N, H.G. de Elda, Alicante; Linares LF, Moreno Ramos MJ, Uceda A, Moreno Martínez MJ, Beteta MD, H.U. Virgen de la Arrixaca, Murcia; Quevedo JC, Rodríguez Lozano C, H.U. Dr. Negrín, Las Palmas de Gran Canaria; Trujillo E, Bustabad S, H.U. de Canarias, Santa Cruz de Tenerife; Román Ivorra JA, Muñoz Gil S, H.U. Dr. Peset, Valencia; Mas AJ, Ros Vilamajó I, Ibáñez Barceló M, H. Son Llàtzer, Mallorca; Castro Villegas MC, H.U. Reina Sofía, Córdoba; Gratacós Matmija J, H. Sabadell Corp. Parc Taulí, Barcelona; Almodóvar R, H. Fundación de Alcorcón, Madrid; Rejón E, H.U. Virgen de Valme, Sevilla; Ruiz Jimeno T, H. Sierrallana, Cantabria; Aznar JJ, H. de Mérida, Badajoz; Fernández Dapica P, H. 12 de Octubre, Madrid; Brito Brito E, H. Ramón y Cajal, Madrid; Pérez Pampin E, H.C.U. de Santiago, A Coruña. |
Nota: la autora no se hace responsable de los errores u omisiones que pudiera haber en los componentes de las UESP cuando los cambios en su composición no hayan sido notificados por el responsable de cada UESP a la FER.