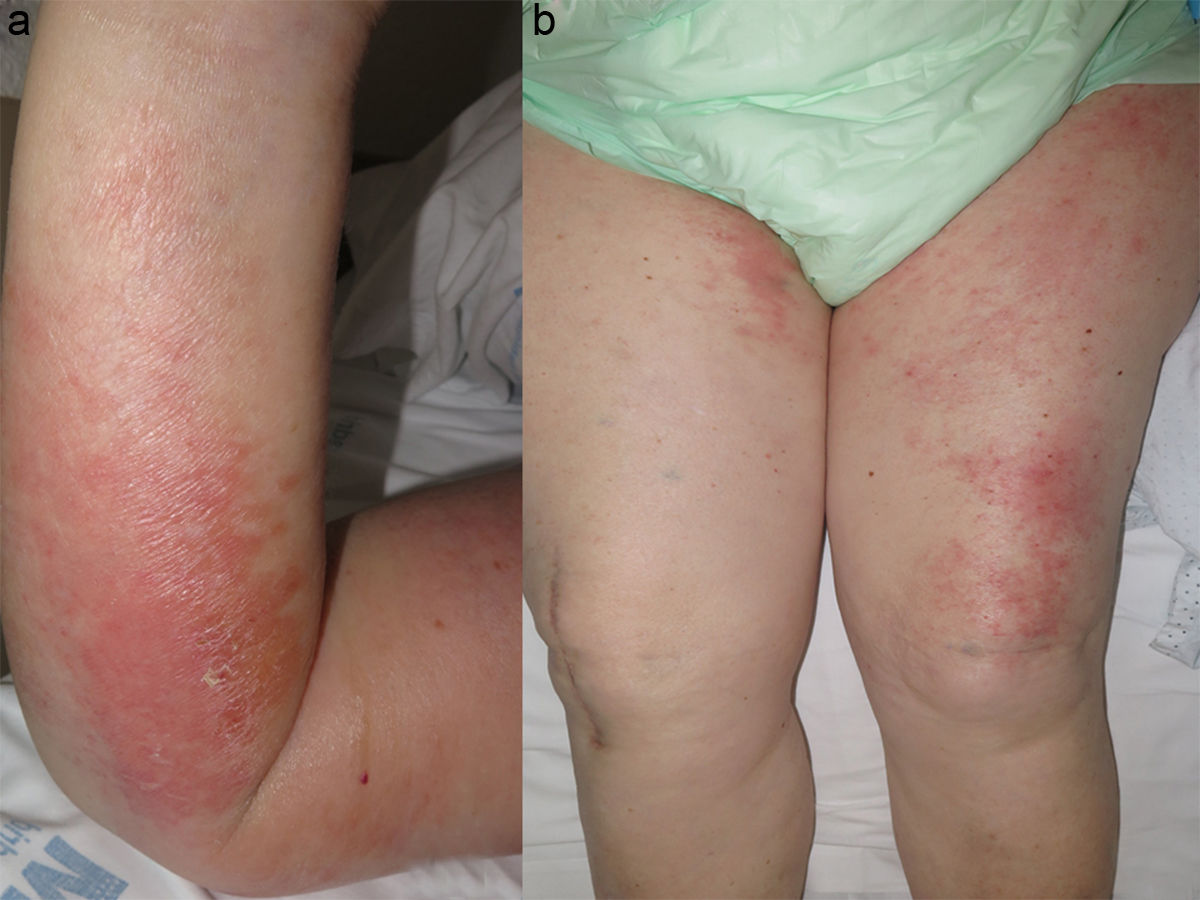
El edema extrafacial es una manifestación rara de la dermatomiositis (DM). A continuación se describen 2 casos.
Caso 1. Mujer de 86 años ingresada por disfagia, disnea, debilidad de las 4 extremidades (2/5) y edemas. Cuatro años antes había sido diagnosticada de neumonía organizada criptogénica mediante pruebas funcionales pulmonares, imagen e histología. Se observó que, además de edema periorbitario, presentaba edema con fóvea en miembros superiores e inferiores. Destacaban unas placas con vesiculoampollas en antebrazos y eritematoedematosas en muslos (fig. 1). La biopsia del muslo mostró atrofia epidérmica, ampolla subepidérmica, queratinocitos necróticos, infiltrado perivascular superficial, mucina y edema dérmico. La inmunofluorescencia directa fue negativa, así como los anticuerpos anti-Jo-1, anti-PL7, anti-PL12, anti-SRP-54, anti-Mi2, anti-Ku y anti-PM/Scl. La CK fue de 1.267U/L. El electromiograma demostró los cambios miopáticos y la biopsia muscular mostró atrofia perifascicular, infiltrado inflamatorio perimisial y perivascular CD4+.
Se descartó un origen cardíaco, renal, hepático y tiroideo del edema. La albúmina, en múltiples ingresos por disnea, astenia y edemas, estaba descendida (2,5-3,2g/dL) con normalidad tras corticoterapia. Tras revisar su historia, se descubrió, ya al diagnóstico de su neumopatía, una CK elevada (1.370U/L). La tomografía computarizada evidenció una lesión mamaria que resultó ser un carcinoma ductal infiltrante. Se trató con prednisona 1mg/kg/día y 5 sesiones de plasmaféresis. Tras la mastectomía, persistió la disfagia y se descubrió un adenocarcinoma difuso de células en anillo de sello diseminado. A los 4 meses, se produjo el exitus por insuficiencia respiratoria.
Caso 2. Varón de 71 años, tratado de cáncer de cavum 7 meses antes, que consultó por debilidad de miembros superiores (2/5), inferiores (3/5), lesiones cutáneas y tumefacción migratoria: al comienzo en cuello y región supraclavicular, siguiéndose de tobillos, abdomen y miembros superiores. Se descartaron otras causas de edema. La CK fue de 728U/L y el mismo panel de anticuerpos fue negativo. El electromiograma y la biopsia muscular fueron similares al caso anterior. Tras una semana con prednisona 1mg/kg/día el edema se resolvió; se incrementó el tratamiento con metotrexato 20mg/semana pero falleció a los 7 meses por insuficiencia muscular respiratoria.
La DM edematosa1–5 podría suponer hasta el 6% de las DM1. Se caracteriza por edema extrafacial, localizado o generalizado, con o sin fóvea, sin otra causa de edema. Es más prevalente en mujeres (2:1), con edades entre los 23 y 93 años. El retraso en el diagnóstico supera los 2 meses2. Se especula que se origine por isquemia de la microvasculatura. Hasta la fecha, no se había descrito la localización migratoria tan característica de nuestro caso. La DM vesiculoampollosa consiste en vesiculoampollas subepidérmicas con biopsia típica de DM, sin otra dermatosis ampollosa. Se propone que su causa sea la fricción, el edema dérmico y la mucina. La biopsia del primer caso fue tomada del muslo, donde no se observó despegamiento clínico, luego consideramos que el despegamiento es secundario al edema y que ambas formas clínicas, edematosa y vesiculoampollosa, podrían ser la misma manifestación o solaparse. Tampoco la distribución indica una causa mecánica y existen casos similares con intenso edema sobre el que aparece el despegamiento5–7.
La causa de la hipoalbuminemia del primer caso se debe al estado proinflamatorio de la enfermedad pulmonar intersticial y la DM aún no diagnosticada8,9. Esta hipoalbuminemia podría ser causa de edema generalizado, pero no de placas eritematoedematosas y vesiculoampollosas.
La literatura muestra que la DM edematosa podría estar asociada a miopatía más grave y disfagia, dato que ocurre en nuestros pacientes1–3. Asimismo, la DM vesiculoampollosa estaría fuertemente asociada a neoplasia y peor pronóstico6,10. El edema extrafacial en DM, en cualquiera de sus variantes, debería alertar de una mayor gravedad y llevar a una búsqueda activa de neoplasia.