Hemos estudiado una población de 171 pacientes diagnosticados de distrofia simpático refleja (DSR). En esta población la DSR tiene, en gran medida, un origen secundario; siendo el traumatismo el más frecuente. El terreno predisponente más habitual es el psicológico. La DSR predomina en las extremidades inferiores. La mayor parte de las DSR han llegado en fase caliente. En general, la evolución ha sido satisfactoria con AINES, calcitonina y rehabilitación. En suma, nuestro estudio pone de manifiesto la gran heterogeneidad de este síndrome.
We followed a total of 171 patients diagnosed with Reflex Sympathetic Dystrophy (RSD). This enigmatic condition normally has a secondary origin, being trauma the unleashing cause in most cases. Psychological predisposition plays a major role in developing the clinical state, which affects lower extremities more frequently. In this series, patients were first seen during the acute «warm» phase and the final outcome was generally good after a period of treatment with non-steroidal anti-inflammatory drugs (NSAID), calcitonin and physical therapy. However, a comprehensive review of the literature revealed the heterogeneity of this condition.
A lo largo del tiempo esta entidad, motivo de exposición, ha tenido múltiples denominaciones; si bien, las más utilizadas han sido algodistrofia/algodystrophie (terminología francófona) y distrofia simpático refleja (DSR)/Reflex Sympathetic Dystrophy (descripción anglófona)1. No obstante, actualmente se ha impuesto el término síndrome doloroso regional complejo tipo I/Complex Regional Pain Syndrome Type I, propuesto en 1994 por la Internacional Association for the Study of Pain2,3.
La variedad de nombres asignados sugiere una falta de conocimiento de muchos de sus aspectos patogénicos. Desde el punto de vista etiológico, se reconocen distintos factores predisponentes y desencadenantes, aunque en algunos casos no se encuentra ninguna causa aparente4–6.
Clínicamente suele cursar con dolor, inflamación, cambios vasomotores e impotencia funcional; todo ello, más manifiesto en su fase caliente y en las localizaciones distales de la misma. En ocasiones, puede evolucionar hacia una fase fría que conlleva modificaciones tróficas1,7.
El diagnóstico se hace en función de diferentes criterios propuestos, siendo clásicamente los de Doury los más ampliamente utilizados8. No obstante, otras exploraciones no incluidas entre los criterios, como la gammagrafía en 3 fases y la resonancia magnética, pueden resultar útiles para este diagnóstico1.
El tratamiento debe instaurarse lo más precozmente posible y se basa en el reposo, el tratamiento farmacológico y la rehabilitación. En casos más excepcionales y refractarios, se recurre a los bloqueos simpáticos regionales mediante fármacos o medios quirúrgicos. En general, la evolución suele ser favorable, aunque, a veces, puede quedar alguna secuela (dolor crónico, rigidez articular o retracción en partes blandas)1.
El objetivo del presente estudio ha sido presentar las características de la DSR en una serie amplia para tratar de dar más luz al conocimiento y diagnóstico de este enigmático síndrome. Además, estos resultados los comparamos en la discusión con los de los trabajos más representativos de este tema.
Pacientes y métodosHemos realizado un estudio descriptivo y prospectivo de una población de 171 pacientes, recogida por diferentes reumatólogos en el Hospital Miguel Servet de Zaragoza y en una consulta privada, a lo largo de 10 años.
Todos los pacientes han sido seleccionados en función del cumplimiento de los criterios de Doury (tabla 1) y se ha eliminado cualquier paciente que tuviera un aumento de parámetros inflamatorios en la analítica o un diagnóstico previo de artropatía inflamatoria crónica.
Criterios diagnósticos de Doury
| Grupo A | |
| 1 | Dolor mecánico, inflamatorio o mixto localizado |
| 2 | Hiperestesia cutánea |
| 3 | Alteraciones vasomotoras: hiper o hipotermia localizada |
| 4 | Modificación de los tegumentos: enrojecimiento, palidez o cianosis localizada |
| 5 | Hiperhidrosis localizada |
| 6 | Edema localizado |
| 7 | Retracción aponeurótica o tendinosa |
| Grupo B | |
| 1 | Desmineralización ósea homo o heterogénea localizada sin osteocondensación ni alteración de la interlínea |
| 2 | Hiper o hipocaptación ósea en la gammagrafía ósea |
| Grupo C | |
| 1 | Ausencia de signos biológicos de inflamación (VSG normal) |
| Grupo D | |
| 1 | Líquido articular no inflamatorio |
| 2 | Histología sinovial con signos de congestión vascular y sin infiltrados inflamatorios |
| 3 | Histología ósea normal o con rarefacción de las trabéculas o con hiperactividad osteoclástica u osteoblástica |
| Grupo E | |
| 1 | Eficacia espectacular de la calcitonina, betabloqueantes o bloqueos simpáticos |
Diagnóstico cierto: a) al menos un criterio de cada grupo A, B y C; b) al menos un criterio de cada grupo A, C y E.
Diagnóstico probable: a) 1 criterio de cada grupo B, C y D; b) 2 criterios del grupo A y al menos un criterio de los grupos C y D; c) 2 criterios del grupo A y el criterio del grupo E.
Diagnóstico posible si un criterio de cada uno de los grupos A y B ó A y C ó A y E ó B y C.
A todos ellos se les ha aplicado un protocolo, previamente establecido, que valoraba antecedentes y diferentes parámetros (clínicos, analíticos, técnicas de imagen, tratamiento y evolución).
El tratamiento estadístico de los datos se ha hecho mediante el paquete SPSS para windows.
El protocolo de estudio fue aprobado por los comités éticos locales correspondientes siguiendo las directrices de la declaración de Helsinki.
Todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en el mismo.
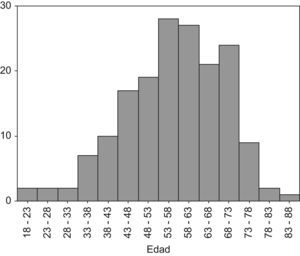
ResultadosEn nuestra población ha existido una ligera preferencia de la DSR por el sexo femenino (56,1%). La edad de nuestros pacientes ha oscilado de 19–86 años, con una media de 56,3 años (fig. 1).
Las circunstancias predisponentes de la DSR en este trabajo se reflejan en la tabla 2. En un 70,2% de los casos se han encontrado causas desencadenantes de la DSR, desglosadas en la tabla 2, aunque en un 29,8% no se detectó ninguna.
Factores predisponentes y desencadenantes de DSR
| Factores predisponentes y desencadenantes de DSR | Número de pacientes (%) |
| Factores predisponentes | |
| Terreno ansioso-depresivo | 43 (25,1) |
| Hipertrigliceridemia | 19 (11,1) |
| Diabetes mellitus | 18 (10,5) |
| Antecedentes de DSR | 9 (5,2) |
| Hiperuricemia | 7 (4,1) |
| Etilismo | 4 (2,3) |
| Factores desencadenantes | |
| Traumatismo | 77 (45,0) |
| Inmovilización con yeso | 42 (24,6) |
| Cirugía | 32 (18,7) |
| Patología del SNC | 8 (4,7) |
| Ingesta de barbitúricos | 4 (2,3) |
| Afectación del SNP | 3 (1,8) |
| Embarazo | 3 (1,8) |
| Patología cardíaca | 1 (0,6) |
DSR: distrofía simpático refleja; SNC: sistema nervioso central; SNP: sistema nervioso periférico.
Como curiosidad, si consideramos las variables causa desencadenante y localización encontramos lo siguiente: el traumatismo ha desencadenado una DSR especialmente de la mano/muñeca (73,1%), del pie/tobillo (47,7%) y de la rodilla (42,9%); la cirugía ha sido responsable de una DSR esencialmente localizada en la rodilla (33,3% de los casos/artroscopia de la misma) y la inmovilización con yeso, en mayor medida, de una DSR en la mano/muñeca (50% de los casos); la patología del SNC estaba presente especialmente en el 30% de un hombro/mano y la patología cardiaca en el 20% de las DSR del hombro; la ingesta de barbitúricos ha ocasionado 1 DSR del hombro y 3 hombro/mano, todas ellas localizadas en el lado izquierdo, y el embarazo se ve involucrado en 2 DSR de la cadera y 1 de la rodilla.
La localización de nuestras DSR se reparte según la tabla 3. Hemos considerado una misma localización hombro/mano, pie/tobillo y mano/muñeca. Ha habido una ligera tendencia hacia el lado derecho (54,4%) frente al izquierdo (40,9%) y se encontró una bilateralidad (4,7%) en las siguientes localizaciones: hombro/mano, rodilla y pie/tobillo.
Características clínicas y de imagen de los pacientes
| Número de pacientes (%) | |
| Localización | 171 (100) |
| Pie/tobillo | 86 (50,3) |
| Mano/muñeca | 26 (15,2) |
| Rodilla | 21 (12,3) |
| Hombro/mano | 20 (11,7) |
| Cadera | 13 (7,6) |
| Hombro | 5 (2,9) |
| Clínica | 171 (100) |
| Edema | 145 (84,8) |
| Hipertermia | 108 (63,2) |
| Hipersudoración | 69 (40,4) |
| Enrojecimiento | 68 (39,8) |
| Hipotermia | 22 (12,9) |
| Retracción de partes blandas | 16 (9,4) |
| Radiología | 171 (100) |
| Desmineralización heterogénea | 84 (49,1) |
| Desmineralización homogénea | 62 (36,3) |
| Desmineralización mixta | 8 (4,7) |
| Normalidad | 17 (9,9) |
| Gammagrafía ósea | 151 (100) |
| Hipercaptación | 151 (100) |
El tiempo de aparición de la sintomatología respecto a la circunstancia desencadenante varió de 1–210 días, con una media de 19,3 días y el tiempo de evolución desde que comenzaron los síntomas hasta que el paciente fue visto en la consulta de Reumatología osciló de 1–146 días, con una media de 103,5 días (3,4 meses). La media más alta del tiempo de evolución fue para la mano/muñeca (126,8 días) y la más baja para el hombro (48,2 días).
En nuestra población, la aparición de la sintomatología habitualmente ha sido progresiva (68,4%), la intensidad del dolor moderada (64,9%) y ha predominado el dolor de tipo mixto (mecánico y persistiendo en reposo) (67,3%). El edema ha estado mayoritariamente presente en el 84,8%, especialmente en las formas distales (pie/tobillo−96,5%, mano/muñeca−92,3%, rodilla−90,5% y hombro/mano−90%). Ha habido presencia de hipertermia en el 63,2%, de hipersudoración en el 40,4% y de enrojecimiento cutáneo en el 39,8%. De igual modo, estos últimos signos clínicos han tenido preferencia por las localizaciones distales. Por el contrario y sugiriendo una fase fría, se ha detectado una hipotermia en el 12,9% y una retracción de las partes blandas en el 9,4% (hombro/mano, mano/muñeca, pie/tobillo y rodilla) (tabla 3).
Ha habido una limitación de la movilidad articular en el 76% de los casos. Esta, fue del 100% en las localizaciones del hombro, hombro/mano y cadera y, en menor medida, en la rodilla y pie/tobillo (66,7% y 65,1% respectivamente).
La DSR ha sido monotópica en el 80,1% y politópica en el 19,9%. En este último caso, ha sido simultánea en el 16,4%, aditiva (se extingue un foco y, acto seguido, comienza otro) en el 2,9% y migratoria (se extingue un foco y, tiempo después, aparece otro) en el 0,6%. En concreto, en la mano/muñeca siempre han sido monotípica; mientras que ha sido politópica en: 1 caso de la cadera (simultánea), 8 casos de la rodilla (6 simultáneas y 2 aditivas), 5 casos del pie/tobillo (3 simultáneas, 1 aditiva y 1 migratoria) y 20 casos del hombro/mano (100% por definición) (90% simultánea y 10% aditivas). Como curiosidad, nuestras formas politópicas simultáneas han tenido cierta preferencia por la localización bilateral.
Hemos encontrado otras formas clínicas en nuestro estudio: parcial (1,2%), «infrarradiológica» (9,9%) y recurrente (5,2%); no habiendo observado formas parcelares ni «infraclínicas». De este modo, ha habido 2 formas parciales (1 rodilla y 1 pie/tobillo) y 17 «infrarradiológicas» (5 mano/muñeca, 2 caderas, 1 rodilla, 6 pies/tobillos y 3 hombro/mano). La DSR ha sido recurrente en 9 casos (5 pies/tobillos, 2 caderas y 2 rodillas). De manera más precisa, 5 fueron in situ y 4 en otra localización.
En todos nuestros pacientes ha habido ausencia de parámetros inflamatorios en la analítica, por definición. Se ha detectado una hipertrigliceridemia en el 11,1%, una diabetes en el 10,5% y una hiperuricemia en el 4,1%.
El comportamiento radiológico de nuestras DSR queda desglosado en la tabla 3. En cuanto a la localización, la desmineralización heterogénea tenía preferencia por la rodilla (76,2%), la mano/muñeca (57,7%) y el pie/tobillo (51,2%), mientras que la homogénea por el hombro (80%) y por la cadera (53,8%). Además, la desmineralización homogénea ha predominado en las formas bilaterales (44,1%). Por el contrario, si esta era moteada, mixta o si existía normalidad radiológica, no ha habido predilección en cuanto a la bilateralidad.
En todos los casos en los que se realizó la gammagrafía ósea (151 pacientes) se detectó una hipercaptación del producto en la articulación afecta, sin encontrar formas hipocaptantes (tabla 3).
En 5 pacientes se realizó un TAC (2 caderas, 2 rodillas y 1 pie/tobillo) y en 13 una RM (3 caderas, 4 rodillas, 5 pies/tobillos y 1 hombro). En todos los casos, el TAC y RM se solicitó para establecer el diagnóstico diferencial.
Los pacientes han llegado con otro diagnóstico en un 25,1% de los casos, especialmente en la localización de la cadera.
Por otra parte, los diferentes tratamientos utilizados en nuestra población se detallan en la tabla 4.
Tratamientos recibidos por los pacientes
| Tratamiento | Número de pacientes (%) |
| Tratamientos físicos | |
| Reposo articular | 170 (99,4) |
| Rehabilitación | 133 (77,8) |
| Baños de contraste | 36 (21,1) |
| Fisioterapia | 31 (18,1) |
| Terapia ocupacional | 1 (0,6) |
| Tratamientos sintomáticos | |
| Calcitonina | 133 (77,8) |
| AINE | 99 (57,9) |
| Prednisona | 52 (30,4) |
| Analgésicos menores | 31 (18,1) |
| Gapapentina | 15 (8,8) |
| Otros tratamientos | |
| Ortesis de reposo | 5 (2,9) |
| Bloqueo con guanetidina | 1 (0,6) |
| Simpatectomía | 1 (0,6) |
El tiempo de curación varió globalmente entre 30–730 días, con una media de 154,4 días (5,14 meses). Considerando la media, el más largo correspondió a la rodilla (232,2 días) y el más corto al hombro (60 días).
La mayoría de los pacientes (97,1%) no tuvieron secuelas. No obstante, en 4 casos (2 pie/tobillo, 1 mano/muñeca y 1 rodilla) las hubo, tratándose de discreto dolor mecánico en carga en la rodilla y pies/tobillos y leve retracción en la mano. Una paciente falleció por neoplasia de ovario. Por último, en un 24,5% de los pacientes se perdió el seguimiento por motivos desconocidos.
DiscusiónLa preferencia de la DSR por un determinado sexo no es un hecho que esté claro. Así, la ligera tendencia por el sexo femenino (56,1%) encontrada por nuestra parte es muy similar a la reflejada por otros autores9,10. No obstante, en otros estudios la predilección por el sexo femenino fue más acusada, oscilando entre 62,5–75%7,11,12,15. Por el contrario, en las amplias y clásicas series de Doury13 y Eulry14 predominaba levemente el sexo masculino, sugiriendo este último que es debido a la mayor predisposición hacia el traumatismo del varón. Por último, en un trabajo realizado por la Sociedad Francesa de Reumatología sobre 573 DSR16, no encontraron diferencias entre ambos sexos.
La edad media de nuestros pacientes de 56,3 años (19–86 años) ha resultado superior a la de otras series9–11,13–15. En general, pensamos que esta diferencia pueda depender del azar en cuanto a los integrantes de cada estudio.
En nuestro trabajo no se ha contemplado la incidencia de la raza por no considerarla relevante, teniendo en cuenta que hasta hace poco la población española ha sido muy homogénea y esencialmente caucásica. Pocos trabajos han hecho mención a esta cuestión7,11 y, por tanto, creemos que la posible influencia de la raza en la aparición de la DSR está por dilucidar.
En nuestro estudio, la circunstancia predisponente más prevalente fue el terreno ansioso depresivo (25,1%), detectado en función de la documentación aportada por el paciente y de su tratamiento. En este sentido, aunque clásicamente se describe que el terreno psicológico alterado favorece la aparición de una DSR9,13,17,18, también hay algún autor que discrepa19. No obstante, en otros trabajos tienen mayor prevalencia otros factores como la hipertrigliceridemia14. Cabe reseñar que el etilismo no suele nombrarse como causa habitual predisponente de la DSR y se ha detectado en el 2,3% de nuestros pacientes, frente al 6% reflejado por otros autores13,14. De otro modo, el 5,2% de nuestros pacientes ha tenido un antecedente de DSR y esta se ha localizado esencialmente en el pie/tobillo. Este mismo antecedente se encontró en otras series con cifras que variaban del 2–13%9,13,14,16.
Podemos concluir que los diferentes autores coinciden en un terreno predisponente común a la aparición de la DSR, aunque con porcentajes variables según la población estudiada.
Por último, hemos considerado interesante sopesar si la circunstancia predisponente condicionaba la localización y no ha sido así, salvo en el caso de la diabetes que ha favorecido claramente una DSR del hombro (40%) o un síndrome hombro/mano (25%). Esta circunstancia es clásicamente conocida en reumatología. Tampoco influyó en cuanto a la preferencia por un lado u otro, con la excepción del terreno psicológico que predispuso, en mayor medida, hacia la bilateralidad.
Las causas desencadenantes más relevantes que hemos encontrado (traumatismo, inmovilización con yeso, cirugía, etc), resumidas en la tabla 2, son las que habitualmente se reflejan en los trabajos más representativos consultados al respecto7,9–16,20–23, aunque con cierta variabilidad en los porcentajes encontrados. Como desencadenante inusual, en nuestro estudio la ingesta de fenobarbital ha ocasionado 1 DSR del hombro y 3 hombro/mano, cuestión descrita clásicamente como reumatismo gardenálico en la literatura francesa. Consideramos que esta circunstancia tiende a verse menos al utilizarse otros fármacos en la terapia antiepiléptica. De igual modo, el embarazo supone un desencadenante poco habitual de la DSR. Hemos encontrado 2 DSR de la cadera (localización típica en este ámbito) y 1 de la rodilla. En concreto, un 1,7% del total frente al 2,2% y 0,5% reflejado por otros autores9,14. Por otra parte, entre nuestra población se han constatado un 29,8% de DSR sin causa aparente, cifra superior a las encontradas en otros trabajos (de 4,5–20%)7,9,11 e inferior a las detectadas por otros (de 37–49%)14,15.
Además, hemos detectado que la circunstancia desencadenante no condicionó especialmente la localización derecha, izquierda o bilateral, salvo la cirugía que favoreció una bilateralidad más acusada. También, se ha encontrado que las DSR localizadas en la cadera tenían, en gran medida, ausencia de una causa desencadenante en el 69,2%.
En definitiva, de lo anteriormente expuesto, podría hacerse el mismo razonamiento que para el terreno predisponente, en cuanto a la presencia de unas causas desencadenantes comunes pero con porcentajes variables en función de los diferentes estudios y sus circunstancias.
La localización de nuestras DSR se repartió según la tabla 3. A este respecto, precisamos ciertos aspectos que pueden resultar interesantes. Así, ha habido una ligera tendencia hacia el lado derecho (54,4%) y se observó un claro predomino en las extremidades inferiores (70,2%).
Si consideramos las variables del sexo y la localización, hubo una neta preferencia en la mujer por el hombro (80%), la mano/muñeca (69,2%), el hombro/mano (65%) y la cadera (61,5%). Por el contrario, en el varón la preferencia se decantó hacia la rodilla (61,9%). Además, la localización bilateral y en lado derecho fue más frecuente en la mujer (75% y 60,2% respectivamente). Respecto a la edad media, no difirió mucho en la mano/muñeca, hombro, rodilla y pie/tobillo, oscilando entre 51,2–59 años; siendo más precoz para la cadera (44,8 años) y más tardía para el hombro/mano (62,2 años).
Comparando estos resultados con los de otros autores, observamos que algunos también encuentran una predilección por el lado derecho11,13 y otros una mayor preferencia por las extremidades superiores10,16. Por el contrario, en otros trabajos9,15 se observó un predominio en las extremidades inferiores, próximo al nuestro.
De lo comentado, se deduce que existe una disparidad de resultados considerable en función de la localización. Podría interpretarse que estos datos pueden verse influenciados por las diferentes características de las poblaciones estudiadas.
El tiempo de aparición de la sintomatología respecto a la circunstancia desencadenante tuvo una media de 19,33 días, frente a los 66,59 días reflejados en otro estudio9. Este parámetro fue, en ocasiones, difícil de precisar por algunos pacientes y no suele reflejarse en otras series.
Por otra parte, el tiempo de evolución desde que comenzaron los síntomas hasta que el paciente fue visto en la consulta de reumatología, reflejaba una media de 3,4 meses. Algunos autores9,14,15 describieron cifras próximas (3,1, 4,5 y 5 meses respectivamente) pero otros aportaron tiempos medios más altos10,11. Como dato curioso, Allen11 calculó que antes de llegar a su unidad del dolor estos pacientes habían sido visitados por 4,8 médicos como media y habían llegado con una evolución media de los síntomas de 30 meses (2–168 meses).
Obviamente, este tiempo de evolución es primordial para establecer el diagnóstico precoz y, por tanto, para el pronóstico del paciente. Entendemos que está condicionado por la infraestructura sanitaria de cada zona estudiada, especialmente por el circuito médico de familia/reumatólogo u otros especialistas que se ocupan de la DSR.
Si comparamos nuestros resultados concernientes a la aparición de la sintomatología, (forma de presentarse, intensidad y tipo de dolor) con los de otros trabajos, observamos que existe una gran variabilidad9–11,13.
Nuestros hallazgos referentes a la presencia de edema, hipertermia, hipersudoración y enrojecimiento cutáneo constan en la tabla 3. Tal y como se comenta en la literatura, estos signos clínicos estaban más presentes en las localizaciones distales y en fase caliente. De igual modo, en dicha tabla se recogen los resultados de la hipotermia y retracción de partes blandas, que han aparecido, como es lógico, en nuestras DSR en fase fría.
En general, los trabajos más relevantes consultados en este contexto han aportado resultados diferentes a los nuestros y entre sí, posiblemente condicionados por la muestra poblacional y, especialmente, por el estado evolutivo de cada DSR9,10,13–15,25.
Globalmente, hemos encontrado limitación de la movilidad articular en el 76% de los casos, cifra inferior a las de otros autores9,10. Considerando el pie/tobillo, nuestros resultados (65,1%) se asemejan a los encontrados en otros estudios14,15 pero cuando lo hacemos con la rodilla, Doury13 observó una limitación de la movilidad en el 100% de sus DSR (66,7% en nuestro caso). No encontramos una explicación a estas diferencias.
Conviene detenerse de manera más especial en la discusión de las formas politópicas al ser menos prevalentes y estar menos estudiadas.
Si contrastamos nuestros hallazgos referentes a las formas de DSR monotópicas y politópicas (simultánea, aditiva y migratoria), detallados en el apartado de resultados, con lo descrito en los trabajos más significativos al respecto, observamos una considerable diversidad de resultados. Así, mientras que Allen11 solo encontró en un 7% formas politópicas, Gougeon16 las observó en un 41,89% (más frecuentes en el miembro inferior) y solo en 5 ocasiones (menos del 1%) detectó una afectación de 3–4 miembros durante la misma crisis. Este último, también comentaba una relación entre un terreno predisponente determinado y las formas politópicas: psíquico y, en menor medida, diabético, hiperuricémico, lesiones intracraneales e ingesta de barbitúricos. Siguiendo con estudios importantes de estas formas, David-Chaussé24 describió que las politópicas (40,1%) son más frecuentes a partir de los 60 años y que en estos casos la DSR suele extenderse a articulaciones del mismo miembro o del contralateral pero, rara vez, al superior o inferior (solo 5 casos de 573). Además, halló en un 3,1% una afectación de 3–4 miembros durante la misma crisis y constató que el terreno psíquico estaba presente con mayor frecuencia en las formas politópicas (41,2%) que en las monotópicas (29,1%). De igual modo, describió otras 2 etiologías relacionadas, en gran medida, con las formas politópicas: lesiones intracraneales y tratamientos con barbitúricos. Finalmente, en una revisión retrospectiva de 28 DSR de extremidades inferiores y politópicas26 se hallaron los siguientes resultados: un 35,71% eran simultáneas, un 21,43% aditivas, un 42,86% migratorias (16,4%, 2,9% y 0,6% respectivamente en nuestro caso) y en 6 pacientes la afección se extendió a las extremidades superiores.
En suma, en este apartado dedicado a las formas mono y politópicas, vuelve a evidenciarse la heterogeneidad de esta entidad.
De igual modo, dedicaremos más detenimiento, dada su rareza, a otras formas clínicas de DSR encontradas en nuestra población: recurrente (5,2%), parcial (con afectación de una amplia zona articular, por ejemplo un cóndilo femoral) (1,2%) e «infrarradiológica» (con sintomatología de DSR pero sin alteración radiológica) (9,9%) (15 con poco tiempo de evolución/35 días de media y 2 de larga evolución y en fase fría/455 días de media); no habiendo encontrado formas parcelares (afectación focal de una zona articular, por ejemplo del cóndilo femoral) ni «infraclínicas» (sin apenas sintomatología pero con desmineralización radiológica evidente). En este sentido, estas formas no suelen ser motivo frecuente de estudio; si bien, Doury13 observaba un 3,2% de DSR parciales y un 33,6% de parcelares en su serie localizada en la rodilla.
Por otra parte, es clásico de la literatura francesa decir que «raramente la DSR vuelve sobre sus pasos». No obstante, en ocasiones, se evidencia una recidiva. Así, nosotros la hemos encontrado en el 5,2% de los casos (5 pies/tobillos, 2 caderas y 2 rodillas). De ellos, 5 han sido in situ y 4 en otra localización. No hemos observado diferencias destacables en esta presentación en cuanto al sexo (5 mujeres y 4 hombres). Sin embargo, ha predominado un terreno psíquico alterado en esta forma en 5 casos. El resto, uno era diabético, otro tenía dislipemia, otra estaba embarazada y en otro no se apercibió un terreno predisponente de interés. Conviene contrastar estos hallazgos con el interesante estudio de Gougeon16 en el detectó esta recidiva en el 2,4%, la mayoría localizada en el pie. Añadió que tiene, en menor medida, un contexto etiológico de fondo que la DSR clásica y, además, no encontró preferencia en función del sexo. Por el contrario, para este autor la influencia del factor psíquico en esta forma de presentación es considerable (46,4%), superior incluso al encontrado en las formas poliarticulares (41,2%).
En cuanto a la analítica, en todos nuestros pacientes ha habido ausencia de parámetros inflamatorios elevados (VSG, PCR), por definición. En caso contrario, se desechaban del estudio. A este respecto, nuestros hallazgos más significativos han quedado reseñados en los resultados.
El comportamiento radiológico de nuestras DSR ha sido precisado en la tabla 3. De ello, se deduce que la normalidad radiológica comparativa con el lado sano ha coincidido con las DSR con tiempo medio de evolución de aproximadamente 1 mes o ya muy evolucionadas (2 casos con una media de 455 días). Esta cuestión resultaría comprensible al tratarse de DSR con poca evolución y, por tanto, sin tiempo para ocasionar un deterioro radiológico o todo lo contrario. Mientras que la tendencia a la desmineralización heterogénea en las formas distales y a la homogénea en las proximales, constatada en nuestro estudio, se ha comportado como lo que habitualmente se describe en la literatura13,14,16.
De este apartado podemos deducir que, a diferencia de otros parámetros analizados en esta discusión, parece haber un comportamiento radiológico bastante acorde en los diferentes trabajos.
Ya hemos comentado que en el 100% de nuestras DSR hubo una hipercaptación gammagráfíca del isótopo en la articulación afecta (tabla 3); sin encontrar formas hipocaptantes, más propias de las DSR del niño27. La mayoría de los autores ha confirmado esta tendencia a la hipercaptación que oscila del 85,7–96,9%9,10,13–15 y algunos de ellos10,13–15 describen casos hipocaptantes que varían del 0,8–9,6%.
Por tanto, podemos decir que suele haber bastante uniformidad gammagráfica en los resultados de los diferentes trabajos.
Volvemos a recalcar que se recurrió al TAC y la RM exclusivamente para establecer el diagnóstico diferencial en ciertas localizaciones.
Hemos considerado interesante incluir en nuestro protocolo un apartado que recogiera si el paciente llegaba a nuestras consultas con otro diagnóstico. Así ocurrió en el 25,1% de los casos, especialmente en la localización de la cadera, seguida del pie/tobillo. Este otro diagnóstico fue enfocado hacia algias sin filiar, artritis inespecíficas, origen traumático, patología degenerativa, patología mecánica (partes blandas, estática), «espolón calcáneo», osteonecrosis, osteoporosis, radiculopatías o fiebre reumática.
No hemos encontrado en la literatura revisada mención a esta cuestión y resulta obvio recordar que la DSR obliga a hacer un diagnóstico diferencial con patología traumática, inflamatoria, infecciosa, metabólica, vascular, neuropatía periférica o simulación en su fase fría, entre otros1.
Tal y como se refleja en la tabla 4, la práctica totalidad de los pacientes realizó reposo relativo de la articulación dañada, complementado con tratamiento farmacológico en porcentajes variables (18,1% paracetamol, 57,9% AINES, 8,8% gabapentina y 30,4% corticoides a dosis bajas/10mg de prednisona con disminución progresiva). Esta última terapia, en el caso de DSR de articulaciones periféricas con mucho componente inflamatorio. Respecto al tratamiento de fondo, se utilizó la calcitonina en el 77,8% ya que era el fármaco clásicamente utilizado para la fase caliente de la DSR en la época de la recogida de los pacientes.
En gran medida (77,8%), nuestros pacientes fueron remitidos a rehabilitación, siendo precedida de una infiltración en el 7,6% de los casos. En ella, además se realizó fisioterapia en el 18,1%, terapia ocupacional en el 0,6% y baños de contraste en el 21,1%. Esta circunstancia suele ser la práctica habitual para todos profesionales, aunque, en ocasiones, con diferente reparto de las terapias. Otros profesionales añaden ondas magnéticas o un arco de protección en la cama para evitar retracciones en el pie.
De otro modo, como terapias más excepcionales y ante el fracaso de las convencionales, un 2,9% precisó una ortesis de reposo, un 0,6% bloqueo con guanetidina y un 0,6% simpatectomía, coincidiendo con DSR en fase fría y retracción de partes blandas. Hay que destacar que nuestra necesidad de recurrir a bloqueos simpáticos con guanetidina ha sido inferior a la de otros autores.
En definitiva, vemos que para al tratamiento de la DSR, en general, se utiliza un mismo arsenal terapéutico pero con diferentes pautas9,14,15,25.
En otro orden de cosas, el tiempo de curación de nuestra población varió entre 30–730 días, con una media de 5,1 meses. El tiempo medio más largo correspondió a la rodilla (7,7 meses) y el más corto al hombro (2 meses). No se encontraron diferencias destacables en este parámetro en función de la localización derecha, izquierda o bilateral.
Al margen de nuestros datos, merece la pena aportar los hallazgos de algunos trabajos para tener una visión más precisa de este importante parámetro. Así, Iborra28 estimó el tiempo medio de resolución de sus DSR en 4 meses y sugirió que durante este periodo se conseguían los mejores avances. Resultados similares se observaron en una serie francesa9, con un tiempo medio de curación de 4,5 meses (1–13 meses), tiempo que se alargó en las formas distales y en las DSR en fase fría. Doury29 también sugirió un peor pronóstico de las DSR localizadas en zonas distales. Eulry14 detectó un tiempo medio de curación de 8,6 meses en sus DSR del pie, curándose el 75,5% antes del año; tiempo que se incrementó en su grupo de pacientes con DSR y terreno psicológico coadyuvante. También, Allen11 relacionó la larga duración de ciertas DSR de extremidades superiores con la presencia de un síndrome miofascial. Finalmente, en la serie de Gougeon16, el tiempo medio de curación osciló de 3 meses–3 años. De ellos el 18–19% se curaron en al menos 3 meses y el 56% lo hicieron a los 9 meses, pero en un 21,6% persistía sintomatología a los 3 años. Añadía que al año la tasa de curación fue mayor en las formas monoarticulares (61,9%) que en las poliarticulares (50,9%).
En cuanto a las secuelas, el 97,1% de nuestros pacientes que pudieron ser controlados hasta el final de su proceso no tuvieron. No obstante, en un 2,3% (2 pie/tobillo, 1 mano/muñeca y 1 rodilla) las hubo (discreto dolor mecánico en carga en la rodilla y pies y leve retracción en la mano) y una paciente falleció por neoplasia de ovario.
En algunos casos de la literatura consultada también se hace mención a esta cuestión. Eulry14 encontró secuelas en un 4,02% de sus DSR del pie, correspondiendo a 2 casos de «rigidez» subastragalina y a 6 retracciones de partes blandas y Bruscas9 observó en un 4,5% (2 casos) una perpetuación del proceso (pacientes con un contexto psíquico problemático).
De lo anteriormente comentado, podemos deducir que el peor pronóstico está ligado a DSR en fase fría, de localización distal y con componente psíquico acompañante.
Por último, la repercusión de la DSR en relación a la actividad laboral no ha sido apenas valorada en la literatura. Por este motivo, procedemos a comentar lo más reseñable. Gougeon16, en un interesante seguimiento, concluyó que el 36% de 210 pacientes retomaron su trabajo al 5.° mes, el 58,3% al 9.° mes, el 69,6% al 12.° mes y que a los 3 años un 13,8% no pudo reincorporarse a su actividad laboral. También, comentaba que la baja laboral fue más prolongada entre las mujeres. Eulry14 comparó la evolución de sus DSR en general (8,6 meses) frente a las DSR relacionadas con un accidente de trabajo y, en este último contexto, la recuperación era más prolongada (9,7 meses). En otro curioso estudio, Allen11 observó que el 56% de sus pacientes relacionó su DSR con el trabajo, que esta era más frecuente entre trabajadores de restaurantes, panaderos y policías, que un 54% había reclamado una compensación en relación a su DSR y que el 17% se encontraba inmerso en algún pleito relacionado con su DSR.
ConclusionesEn nuestra población la DSR tiene, en gran medida, un origen secundario; siendo el traumatismo el más frecuente, aunque en un tercio de los casos aproximadamente no se detecta un factor desencadenante conocido. Se reconocen factores predisponentes a padecer DSR, especialmente un trastorno psicológico o metabólico previo. La DSR suele aparecer en edades medias de la vida y predomina más en las extremidades inferiores. La evolución de la DSR ha sido, en general, satisfactoria con rehabilitación, AINES y calcitonina. Finalmente, un peor pronóstico viene condicionado por el terreno psíquico predisponente, la localización distal, las formas poliarticulares y la larga evolución de la DSR.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.