La fascitis eosinofílica (FE) es una enfermedad de origen desconocido, caracterizada por induración de la piel, debido a inflamación de las fascias del tejido conjuntivo. Afecta principalmente a las extremidades y se acompaña de elevación de inmunoglobulinas y eosinofilia periférica.
ObjetivoEvaluar la eficacia de ciclosporina A en pacientes con FE con resistencia al tratamiento convencional con glucocorticoides.
Pacientes y métodoPresentamos 3 pacientes con manifestaciones clínicas y serológicas de FE que tuvieron resistencia al tratamiento estándar con glucocorticoides (30 a 50mg/día, durante un período de hasta 8 meses). Las manifestaciones clínicas principales fueron: induración de la piel de las extremidades y el tronco que se acompañó de eosinofilia periférica y elevación de la creatincinasa. Histológicamente se observó un engrosamiento con intensa inflamación linfocitaria de las fascias.
ResultadosTodos los pacientes fueron tratados con ciclosporina A, a dosis de 5 a 7mg/kg/día con una rápida mejoría clínica (2 meses). El tratamiento condujo, en todos los casos, a una remisión clínica que permitió reducir e incluso retirar la ciclosporina A durante el seguimiento.
ConclusionesLa ciclosporina A parece una alternativa terapéutica eficaz en el tratamiento de pacientes con FE resistente a glucocorticoides.
Eosinophilic fasciitis (EF) is a disease of unknown aetiology characterized by cutaneous swelling and indurations. The disease affects predominantly the extremities and usually show an elevation of serum immunoglobulins, and eosinophilia.
ObjectiveEvaluation of the efficacy of cyclosporine A as a therapeutic alternative in patients with EF refractory to steroids.
Patients and methodWe report 3 patients with clinical, laboratory and pathologic characteristics of EF who did not show a satisfactory response to steroids treatment. All patients disclosed scleroderma-like signs with orange skin, groove sign, and indurations of the affected extremities associated to peipheral eosinophilia and increased creatine-kinase. Epidermis histological findings were normal and intense linfocitary inflammation of the fascia was observed in all patients’ biopsies. All patients were treated for average of 8 months with prednisone 30-50 mg daily with an insufficient clinical response.
ResultsPatients started on cyclosporine A 5-7mg/kg/day, showing a fast improvement (2 months). The treatment induces a clinical remission that permits to reduce or even stops the cyclosporine A treatment during follow-up.
ConclusionsIt seems that cyclosporine A may be a effective therapeutic alternative in patients with EF refractory to steroids.
La fascitis eosinofílica (FE) es una enfermedad que cursa con una inflamación de las fascias del tejido conectivo, que condiciona secundariamente induración de la piel. Fue descrita por vez primera en 1974 por Shulman, en 2 pacientes que presentaron engrosamiento de la piel y tejidos blandos, eosinofilia periférica e hipergammaglobulinemia; todo ello asociado a reactantes de inflamación sistémica1. Se considera una afección del tejido conectivo relacionada con el espectro de enfermedades del tipo esclerodermia2. A pesar de contar con varias comunicaciones sobre el uso de diversas alternativas terapéuticas, aún no hay consenso para el tratamiento de esta enfermedad.
El objetivo de este trabajo es valorar la respuesta terapéutica a ciclosporina A (CsA) en 3 casos con FE resistente al tratamiento con glucocorticoides.
Pacientes y metodoPresentamos 3 pacientes referidos al servicio en forma consecutiva con diagnóstico de FE, en un período de 18 meses. Inicialmente se los trató con prednisona (PD) a dosis de 30–50mg por un período promedio de 8 meses sin respuesta clínica, por tal motivo fueron incluidos para tratamiento con CsA.
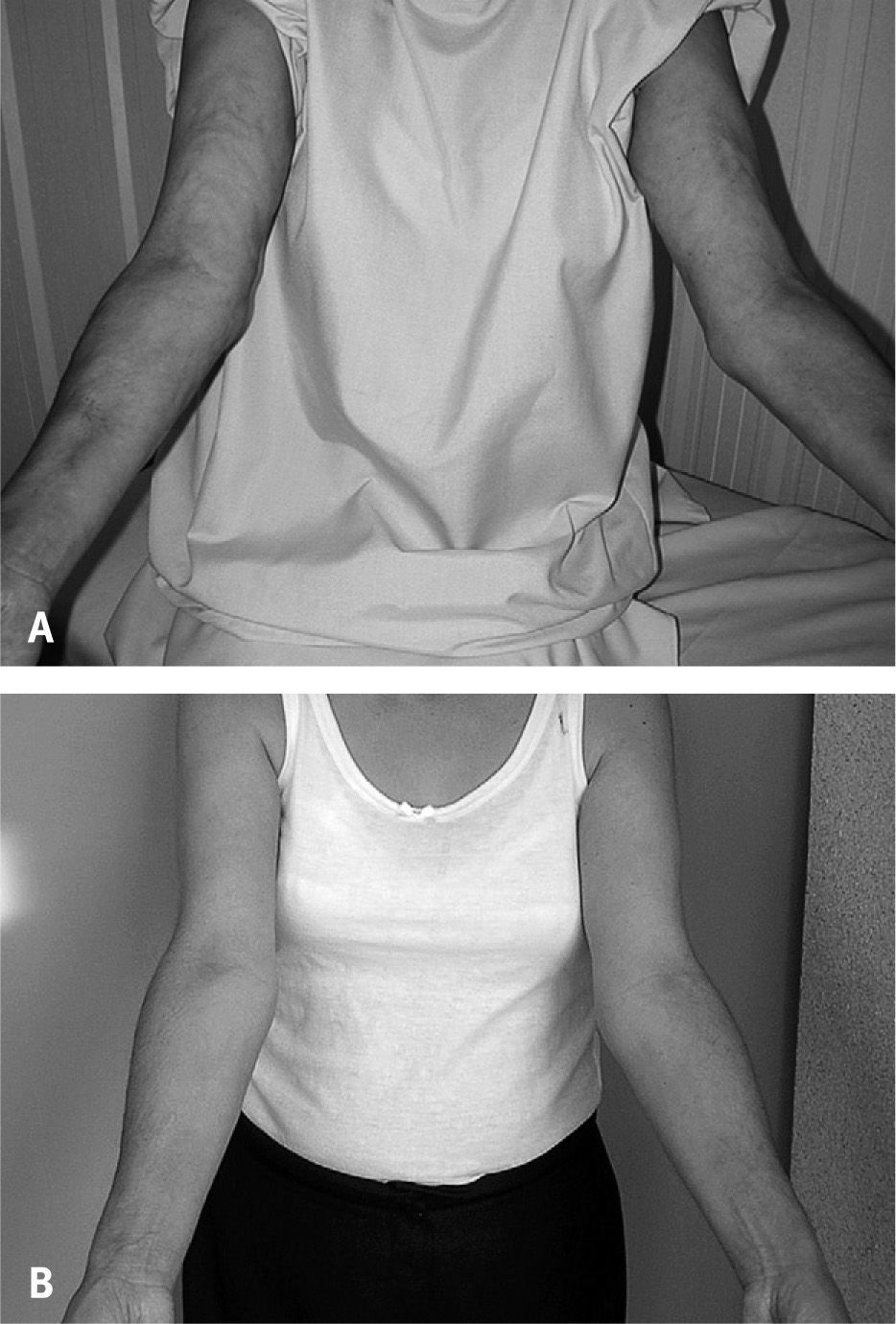
Paciente 1Mujer de 42 años de edad, con antecedentes de malestar general y dolor articular en hombros y carpos de 2 meses de evolución que inicia de forma progresiva engrosamiento con edema ascendente en las piernas, que se extiende al abdomen y los antebrazos, y que se acompaña de dolor muscular y disestesias. Ante la sospecha clínica de FE fue remitida a nuestra unidad donde se le practicó un análisis que mostró una leucocitosis (9.200/μl), con eosinofilia (el 29% de eosinófilos, 2.610 totales), discreta elevación de anticuerpos antinucleares (ANA) (1:80) y de creatincinasa (CK) (791; valor normal, 38–174 U/l). En la exploración física la fuerza muscular estaba conservada, pero la paciente presentaba una restricción de la movilidad por contracturas en flexión de las extremidades superiores. La piel estaba indurada en el abdomen y la cara anterior del tórax, pero predominantemente en las regiones proximales de las 4 extremidades (fig. 1A) y se acompañaba de cambios de coloración con zonas de hiperpigmentación e hipopigmentación en la región distal de ambas piernas. La electromiografía de las extremidades inferiores puso de manifiesto una neuropatía sensitiva, pero sin signos de miopatía. Se practicó una biopsia de piel con bisturí con la técnica de huso que mostró, en el tejido profundo, engrosamiento e inflamación de las fascias y tejido graso, con infiltración perivascular de linfocitos, pero sin presencia de eosinófilos. La epidermis y la dermis no mostraron cambios histopatológicos significativos. El estudio de posible extensión visceral fue negativo. Se estableció el diagnóstico de FE y se inició tratamiento con prednisona 30mg/día y gabapentina 600mg/día, con una evolución aparentemente favorable con desaparición de la eosinofilia en 2 semanas, aunque por la rigidez y la induración dérmica la paciente se mantuvo clínicamente en clase funcional III. A los 6 meses de tratamiento y ante la mala evolución clínica, se decidió aplicar 3 pulsos de metilprednisolona (30mg/kg), seguidos del incremento a 50mg/día de la dosis de prednisona. Al no lograr una mejoría clínica a lo 8 meses de tratamiento con glucocorticoides, se inició tratamiento con CsA a dosis de 5mg/kg/día, y se logró una buena respuesta clínica a los 2 meses (clase funcional II), que se mantuvo a los 6 meses (clase funcional I). La induración de la piel en el abdomen desapareció y en las extremidades disminuyó considerablemente (fig. 1B), lo que permitió disminuir progresivamente la dosis de prednisona hasta 2,5mg/día y de CsA a 3mg/kg/día. A los 20 meses se consiguió suspender la CsA, manteniendo sólo dosis bajas de glucocorticoides.
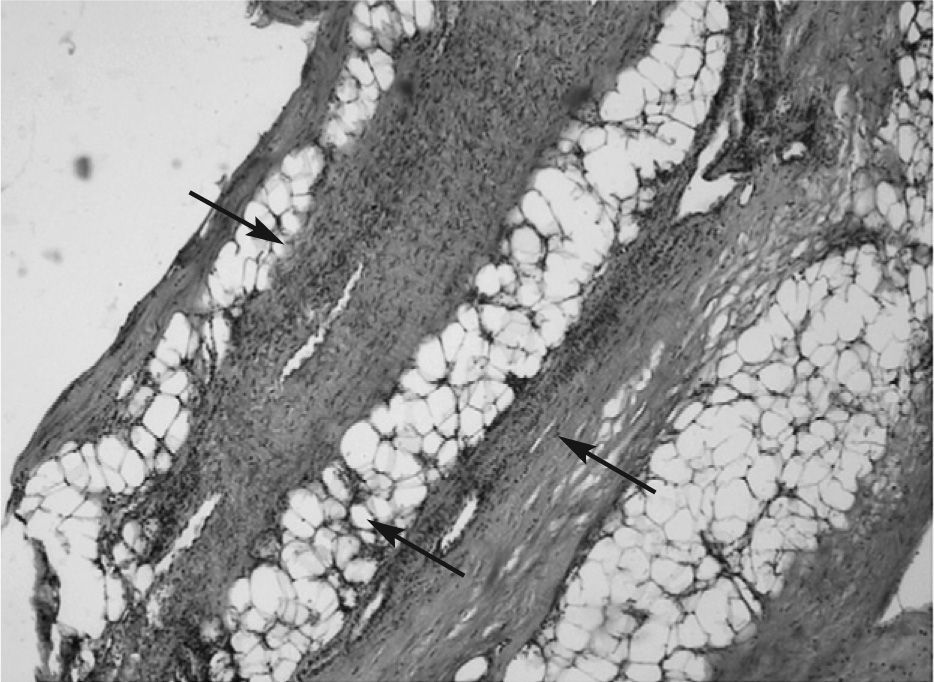
Paciente 2Varón de 50 años de edad, que presenta edema tórpido de 2 meses de evolución en ambas piernas que evoluciona progresivamente afectando a extremidades superiores y abdomen superior. En la exploración física se encontró una contractura en flexión de las 4 extremidades y lesiones circulares tipo morfea en tórax. Se inició tratamiento con prednisona (20mg/día), con discreta mejoría en las extremidades inferiores. La citología hemática mostró eosinofilia (23,9%; 1.910 eosinófilos totales), los estudios inmunológicos fueron negativos para ANA, ADNn y Scl-70. En la biopsia practicada con bisturí en técnica de huso no se observaron cambios patológicos en la piel, y el tejido profundo mostraba un proceso inflamatorio linfocítico intenso con engrosamiento de la fascia muscular e infiltración del tejido muscular y graso adyacente en forma difusa, no se evidenció presencia de eosinófilos (fig. 2). El estudio de posible extensión visceral fue negativo. Con base en estos datos se estableció el diagnóstico de FE y se inició tratamiento con prednisona a dosis de 50–70mg/día. A los 7 meses y ante la persistencia de la eosinofilia periférica, induración dérmica y clase funcional III, se decidió iniciar tratamiento con CsA a dosis de 5mg/kg/día. El paciente presentó una rápida respuesta clínica, y a las 4 semanas alcanzó una evidente reducción de la induración de la piel en las piernas, el abdomen y la cara anterior del tórax, las cifras de esosinófilos se corrigieron y el paciente incluso alcanzó una clase funcional I. Durante el segundo mes de tratamiento, el paciente presentó elevación de las cifras de presión arterial y discreta elevación de urea y creatinina, por lo que requirió reducción de la dosis de CsA a 3mg/kg/día, con lo que permaneció sin reactivación clínica. Debido a que el paciente es obeso y con hipertensión arterial, se decidió suspender el tratamiento de CsA a los 6 meses, que se sustituyó por metotrexato a 15mg/semanales y dosis bajas de deflazacort (3mg/día); hasta la fecha ha presentado dos episodios de reactivación.
Paciente 3Se trata de una mujer de 46 años, con antecedentes de monoartritis autolimitada de rodilla derecha 9 meses antes. La paciente acude a consulta por la aparición de edema duro ascendente que alcanzó el tercio superior de ambas piernas, y que evolucionó de forma progresiva afectando a antebrazos con cambios de coloración, con zonas de hiperpigmentación. En la exploración se constató una induración y zonas de hiperpigmentación de la piel en la cara dorsal de los antebrazos y piernas con contracturas en flexión en las 4 extremidades, lo que condicionó una clase funcional II-III. En las pruebas de laboratorio se observó ligera anemia, eosinofilia (23%; 1.587 eosinófilos totales) y CK levemente elevada. La biopsia realizada por técnica de bisturí en huso evidenció inflamación linfocitaria leve de predominio perivascular en piel superficial e intensa inflamación de las fascias, con infiltración perivascular con linfocitos y presencia de eosinófilos en forma aislada. El estudio de posible extensión visceral fue negativo. Con el diagnóstico de FE, se inició tratamiento con prednisona 50mg/día, con evolución tórpida, con persistencia de induración de la piel, contracturas osteomusculares y fatiga fácil. Tres meses después se observó incremento de eosinófilos en sangre, con deterioro de su clase funcional y aún con persistencia de induración de la piel en las extremidades inferiores, motivo por el que se inició tratamiento con CsA a dosis de 5mg/kg/día. A los 3 meses de iniciado el tratamiento se observó una mejoría franca con notable reducción de la induración dérmica (clase funcional I), aunque persistieron los cambios de coloración de la piel y una discreta eosinofilia (400 totales). Actualmente la paciente se encuentra en remisión clínica con dosis de CsA de 3mg/kg/día y prednisona de 5mg/día.
DiscusiónLa fascitis eosinofílica es una condición poco común que se caracteriza por un proceso inflamatorio subagudo de las fascias profundas del tejido osteomuscular2,3. El proceso inflamatorio puede evolucionar produciendo un engrosamiento de las fascias y del tejido conectivo adyacente, e incluso involucrar al tejido celular subcutáneo y el músculo. Su etiopatogenia y la relación que guarda con los síndromes asociados a esclerodermia no son claras4. Los fibroblastos provenientes de pacientes con esta enfermedad muestran gran actividad para la producción de colágeno y se ha detectado mayor expresión para algunas de las citocinas5. La evolución de la FE suele ser buena, incluso con resolución en forma espontánea después de 2 a 3 años del episodio agudo. La terapia general recomendada es a base de glucocorticoides, a dosis de 1 a 2mg/kg/día; sin embargo, en los casos resistentes a ellos, se ha intentado una variedad de tratamientos alternos, como cimetidina6, metotrexato7, fotoquimioterapia con luz ultravioleta8, entre otros, sin lograr, en general, una evidencia clara de beneficio.
El uso de la CsA en el tratamiento de la esclerodermia se ha comunicado previamente9,10; su beneficio aparente está basado en estudios in vitro, donde se demuestra un incremento en la expresión de colagenasas de los fibroblastos de la piel, que resulta en un aumento del recambio de la matriz extracelular fibrótica y degradación de la colágena11. Previamente, se han publicado diversos casos aislados de respuesta al tratamiento de CsA. Diferentes autores comunican 3 casos de FE en relación con otras enfermedades, como leucemia, anemia aplásica y síndromes mielodisplásicos; los autores prescribieron el tratamiento de CsA para la enfermedad subyacente, y observaron una notable mejoría de la FE12–14. Asimismo, se ha publicado la experiencia del uso de CsA en pacientes con respuesta insatisfactoria a glucocorticoides u otros fármacos. Valencia et al15 describen el caso de una mujer de 58 años con FE que, tras falta de respuesta al tratamiento con glucocorticoides durante 7 meses, presentó una franca mejoría clínica a las 3 semanas de iniciar el tratamiento con CsA (300mg/día). Asimismo, Hayashi et al16 describen el caso de un varón de 50 años de edad que, después de 18 años de exposición al solvente tricloroetileno, desarrolló FE. Inicialmente fue tratado con glucocorticoides sin lograr respuesta clínica, y después de iniciar la terapia con CsA a dosis de 3,5mg/kg/día mostró evidente mejoría clínica a las 6 semanas de tratamiento. Finalmente, Bukiej et al17 presentan el caso de una mujer de 45 años con FE de 4 meses de evolución, resistente a altas dosis de glucocorticoides y cimetidina (1.600mg/día), que tras inicio de tratamiento con CsA a 5mg/kg/día las primeras 4 semanas, para posteriormente reducir la dosis al 50%, presentó una remisión clínica a las 8 semanas, que se mantuvo estable todo el tratamiento.
En resumen, presentamos 3 casos de FE resistente a glucocorticoides que mejoraron rápidamente al iniciar tratamiento con CsA, si bien la mejoría clínica fue más evidente entre la cuarta y la sexta semanas de tratamiento. La respuesta clínica se mantuvo durante el seguimiento e incluso se pudo reducir o parar, en algunos casos, la administración de CsA, y todo ello en ausencia de efectos secundarios reseñables. El trabajo que presentamos apoya, pues, los datos aislados previamente publicados sobre la utilidad y la seguridad de la CsA como alternativa terapéutica en casos de FE resistente a glucocorticoides. Si embargo, debido a la posibilidad de mejorías clínicas espontáneas en el curso de esta enfermedad, son necesarios estudios más amplios y controlados para establecer con seguridad la eficacia de la CsA en esta indicación terapéutica.