Varón de 74 años, con antecedente de cáncer de próstata de novo, remitido para estadificación y valoración de tratamiento. El paciente se encuentra asintomático y niega antecedentes traumáticos previos ni infecciosos.
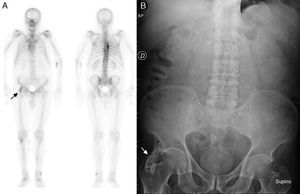
Se practica una gammagrafía ósea de cuerpo completo con 99mTc-HDP en proyecciones anterior y posterior (fig. 1 A) apreciándose un aumento de la captación del trazador de leve-moderada intensidad y morfología lineal en zona de proyección de la espina ilíaca anteroinferior derecha, de dudosa significación patológica (flecha).
Revisando retrospectivamente la historia clínica y las pruebas complementarias, se objetiva en radiografía simple de abdomen en supino (fig. 1 B) la presencia de una imagen radiodensa de bordes bien definidos con áreas radiolucentes en su interior, que impresiona depender del hueso ilíaco (flecha).
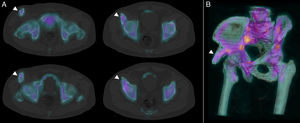
Para una mejor caracterización del hallazgo se realiza imagen de fusión SPECT/TC con reconstrucción 3D (fig. 2 A y B, respectivamente), comprobándose su correlación con una excrecencia ósea (puntas de flechas) de 2,35×1,47cm, aproximadamente, hacia planos superficiales desplazando anteriormente al vientre muscular del sartorio que en la imagen morfológica posee continuidad con la cortical ósea y tejido medular óseo, siendo sugestivo de osteocondroma.
El osteocondroma o exostosis osteocartilaginosa, es el tumor óseo benigno más frecuente a nivel mundial1, suponiendo el 20-50% de los tumores benignos y entre el 10-20% de todos los tumores primarios del hueso; con una prevalencia aproximada del 3%2.
Se trata de una proliferación ósea compuesta de médula y cortical recubierta de cartílago, sitio de crecimiento, que suele disminuir tras la madurez esquelética. Tienen predilección por la metáfisis de los huesos largos, aunque se han descrito en todo el esqueleto3. Poseen cierto potencial de malignidad, evolucionando a condrosarcoma en el 0,5-5% de los casos2,3. Pueden ser solitarios o múltiples4 y aparecer espontáneamente o tras un traumatismo5.
En resumen, ante un hallazgo incidental de excrecencia ósea con continuidad de la cortical, recubrimiento cartilaginoso, actividad osteoblástica similar a la del tejido óseo adyacente y sin otros criterios morfofuncionales de malignidad, habría que plantear el diagnóstico de osteocondroma como primera opción.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.