Las infecciones en pacientes con lupus eritematoso sistémico (LES) causan morbilidad significativa. La infección por Listeria monocytogenes (LM) se considera una enfermedad oportunista y ha sido publicada en raras ocasiones en pacientes con LES.
ObjetivoRevisar la forma de presentación de las infecciones por Listeria a nivel del sistema nervioso central (SNC) en pacientes con LES.
MetodologíaSe realizó una revisión bibliográfica, seleccionando los casos con cuadro de afección al sistema nervioso y confirmación de infección por L. monocytogenes en el cultivo.
ResultadosVeintiséis casos son descritos. La forma de presentación más común fue la meningitis, siendo la meningoencefalitis y los abscesos cerebrales menos frecuentes. Los factores predisponentes son: empleo glucocorticoides, inmunosupresores, terapia de sustitución renal y el brote de actividad.
ConclusiónLa infección del SNC por Listeria es poco común y, en ocasiones, fatal. La presentación atípica puede conducir a un retraso en el diagnóstico y el tratamiento adecuado. L. monocytogenes debe incluirse en el diagnóstico diferencial del paciente con LES y manifestaciones neurológicas.
Infections in patients with systemic lupus erythematosus cause significant morbidity. Infection due to Listeria monocytogenes (LM) is considered an opportunistic disease, and has been published on rare occasions in patients with SLE.
ObjectiveTo review the presentation of listeria infections in the central nervous system (CNS) in SLE patients.
MethodologyWe conducted a literature review, selecting cases with central nervous system infection and confirmation of LM infection through culture.
ResultsTwenty six cases are described. The most common presentation was meningitis, with meningoencephalitis and brain abscesses being less frequent. The predisposing factors are: use of glucocorticoids, immunosuppressants, renal replacement therapy and the activity flares.
ConclusionCNS infection by listeria is rare and sometimes fatal. The atypical presentation may lead to a delay in diagnosis and appropriate treatment. L. monocytogenes should be included in the differential diagnosis of patients with SLE with neurological manifestations.
Listeria monocytogenes (LM) es un bacilo grampositivo, ampliamente distribuido en la naturaleza. La listeriosis humana es una enfermedad rara con una incidencia anual mundial de 0,2 a 7,4 por millón1. En poblaciones sanas, las tasas más altas de infección se observan en los niños de un mes y en adultos mayores de 60 años. Las infecciones fuera del periodo perinatal ocurren en pacientes con neoplasias hematológicas, infección por VIH, pacientes con trasplante o en tratamiento con glucocorticoides (GC)2. La ingesta de alimentos contaminados es la puerta más frecuente de acceso3–5. En personas inmunocompetentes, la infección produce un cuadro diarreico o gripal autolimitado; en inmunocomprometidos puede iniciarse con una gastroenteritis febril con bacteriemia y posterior siembra del bacilo en otros órganos. Posee especial tropismo por el sistema nervioso central (SNC), siendo la meningitis la forma más frecuente, aunque es característica la romboencefalitis4. La infección del SNC por LM ha sido publicada en raras ocasiones en pacientes con lupus eritematoso sistémico (LES)6–14, considerándose de interés para el lector debido a que se incluye entre la variedad de diagnósticos diferenciales que se deben considerar en pacientes con LES y manifestaciones neurológicas, así como su importante mortalidad. Dado lo infrecuente de esta afección, se presenta un caso diagnosticado en nuestro medio; así como la revisión de la patogenia, el espectro de manifestaciones clínicas, auxiliares de diagnóstico y el tratamiento disponible relacionado con el tema.
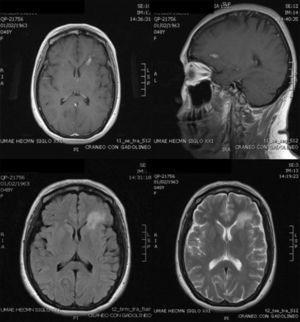
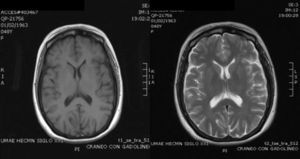
Caso clínicoMujer de 47 años, con diagnóstico de LES hace 10 años, con un brote de actividad renal un año previo a su ingreso, que ameritó tratamiento con micofenolato mofetilo (MMF) 3g al día, prednisona 1mg/kg con reducción hasta 0,5mg/kg/día, lográndose la remisión de la actividad. Ingresó con cefalea de inicio súbito, holocraneana, de intensidad 9 de 10 en la escala visual análoga; se agudizaba con el movimiento y sin mejoría con analgésicos, acompañada de fiebre y náuseas. En la exploración física, sin alteración del estado de consciencia, afectación de funciones mentales superiores o datos neurológicos focales y signos meníngeos negativos. Estudio de líquido cefalorraquídeo (LCR) con leucocitos 27/mm3 (80% mononucleares), eritrocitos 45/mm3, hiperproteinorraquia, normoglucorraquia, tinta china y tinción de Gram, negativas; IgM e IgG para citomegalovirus y herpes virus negativos. Sus estudios de laboratorio mostraron leucocitosis de 13 000 cél./mm3, con neutrofilia y monocitosis, niveles de C3 bajos con C4 normal, elevación de los títulos de anti-ADN, sedimento urinario con proteinuria, eritrocituria y cilindros negativos. Diagnóstico inicial de neuroinfección vs. actividad neuropsiquiátrica; se inició tratamiento empírico con ceftriaxona 2g cada 12h, vancomicina 1g cada 12h, aciclovir 600mg cada 8h, dexametasona 8mg cada 8h. En la resonancia magnética (RMN) cerebral se documentó, a nivel del lóbulo frontal, una lesión compatible con un absceso cerebral (fig. 1). A las 48h, el LCR se reportó incoloro, sin leucocitos, 15 eritrocitos, proteínas 39mg/dl y normoglucorraquia, PCR para M. tuberculosis, negativo. A los 4 días, se reportó crecimiento de LM en el LCR, hemocultivo negativo, cambiando el tratamiento a ampicilina 2g por vía intravenosa cada 4h por 6 semanas, con resolución completa del cuadro clínico sin secuelas. La RMN cerebral al mes mostró un área de impregnación nodular de 3mm de diámetro en situación frontal con mínimo edema adyacente. A los 4 meses, sin evidencia del proceso infeccioso (fig. 2).
RMN al momento del ingreso: los espacios de LCR, el cerebelo, bulbo, puente, mesencéfalo, cuerpo calloso y hemisferio derecho son normales. En el hemisferio izquierdo a nivel de la sustancia blanca profunda del lóbulo frontal se demuestra un área de hipo-hiperintensidad de señal en T1 y T2, respectivamente, de aspecto «edematoso», bilobulada que mide aproximadamente 17×6mm, circundada por edema vasogénico y que impregna intensa y anularmente tras la aplicación de contraste por vía intravenosa. Cambios compatibles con neuroinfección. Absceso bilobulado frontal izquierdo.
Se realizó una revisión bibliográfica en Medline vía Pubmed; se incluyeron como términos de búsqueda: meningitis, absceso cerebral, listeriosis, LES, infecciones del SNC. Se limitó a artículos publicados en inglés y español. Se seleccionaron todos los casos con cuadro clínico de afectación del SNC y confirmación microbiológica de infección por LM en el cultivo, y que dispusiesen de la descripción del caso.
ResultadosSe describen 26 casos, de los cuales 22 presentaron meningitis (85%), 2 meningoencefalitis (8%) y 5 absceso cerebral (19%), sin ningún caso de romboencefalitis (tabla 1). La forma de presentación más frecuente en los pacientes con meningitis/meningoencefalitis fue: fiebre (90%), cefalea (78%), alteración del estado de alerta (70%), náuseas (60%), vómito (64%), signos meníngeos (53%), diarrea (50%) y signos neurológicos focales (41,6%). Los pacientes con absceso cerebral presentaron: fiebre (100%), cefalea (100%), signos meníngeos (33%), alteración del estado mental (33%), náuseas (100%), signos neurológicos focales (50%) y vómito (33%); en ningún caso se reportó antecedente de diarrea (tabla 2).
Datos demográficos de 26 pacientes con LES e infección del SNC por Listeria monocytogenes
| Autor y referencia | Número de caso | Año de publicación | Género | Edad | Tratamiento | Diagnósticos | Tipo de infección |
| Schulze et al.20 | 1 | 1953 | F | 19 | No esteroides ni inmunosupresores | LES | Meningitis. Bacteriemia |
| Rosengarten y Bourn32 | 2 | 1959 | F | 48 | Esteroides | LES | Meningitis. Bacteriemia |
| Harisdangkul et al.6 | 3 | 1992 | M | 31 | PMostaza nitrogenada | LES activo. IRC en DPI | Meningitis |
| Kraus et al.7 | 4 | 1994 | F | 25 | P (50mg/día) | LES activo | Meningitis |
| 5 | 1994 | F | 29 | P (100mg/d) | LES activo.Síndrome de Fisher-Evans | Meningitis. Bacteriemia | |
| 6 | 1994 | F | 20 | No esteroides ni inmunosupresores | LES inactivoIRC en HD | Meningitis | |
| 7 | 1994 | F | 28 | No esteroides ni inmunosupresores | LES inactivoIRC en HD | Meningitis | |
| 8 | 1994 | F | 60 | P (7,5mg/día) | LES inactivo | Meningitis. Bacteriemia | |
| 9 | 1994 | M | 27 | P (200mg/día) | LES activo | Meningitis | |
| Soga et al.10 | 10 | 1994 | F | 29 | ND | LES | Meningitis |
| Mylonakis et al.30 | 11 | 1998 | F | 16 | Esteroides, azatioprina y metotrexato | LES | Meningitis |
| Eckburg et al.12 | 12 | 2001 | F | 34 | «Inmunosupresión estándar» | LESTrasplante renal | Absceso cerebral. Bacteriemia |
| López-Montes et al.28 | 13 | 2005 | F | 54 | CYC (750mg por 2 dosis). P (60mg/día) | LES | Meningo-encefalitis. Bacteriemia |
| Hung et al.15 | 14 | 2005 | F | 29 | PL+CYC | LES activo | Meningitis |
| 15 | 2005 | F | 24 | PL | LES activo | Meningitis | |
| 16 | 2005 | F | 22 | PL+HCQ | LES activo | Meningitis. Bacteriemia | |
| 17 | 2005 | M | 22 | PL+HCQ | LES activo | Meningitis | |
| Hernández-Belmonte et al.13 | 18 | 2008 | F | 60 | P (30mg/día)MMF (750mg/día) | LES activo (hematológico) | Meningitis, absceso cerebral |
| Cone et al.14 | 19 | 2008 | F | 56 | P | LES | Absceso cerebral. Bacteriemia |
| Baizabal et al.18 | 20 | 2009 | F | 38 | ND | LES | Meningitis, abscesos cerebral múltiples |
| Tobon et al.11 | 21 | 2010 | F | 18 | P+AZA | LES | Meningitis. Bacteriemia |
| 22 | 2010 | F | 27 | P+MMF | LES. IRC en HD | Meningitis. Bacteriemia | |
| 23 | 2010 | F | 18 | P+MMF | LES | Meningitis. Bacteriemia | |
| Lee et al.8 | 24 | 2011 | F | 32 | HCQ+MP+MMF | LES activo | Meningitis. Bacteriemia |
| McCaffrey et al.9 | 25 | 2012 | M | 57 | P (20mg/d) | LES | Meningoencefalitis. Bacteriemia |
| Caso reportado | 26 | 2012 | F | 47 | P+MMF | LES activo | MeningitisAbsceso cerebral frontal |
AZA: azatioprina; CYC: ciclofosfamida; DPI: diálisis peritoneal intermitente; HCQ: hidroxicloroquina; HD: hemodiálisis; IRC: insuficiencia renal crónica; LES: lupus eritematoso sistémico; MMF: micofenolato mofetilo; ND: información no disponible; P: prednisona; PL: prednisolona.
Manifestaciones clínicas en 26 pacientes con infección del SNC por Listeria monocytogenes
| Número de caso | Fiebre | Cefalea | Signos meníngeos | Alteración del estado mental | Diarrea | Náuseas | Vómitos | Signos neurológicos focales | Otras manifestaciones |
| 1 | + | − | + | − | + | − | + | + | |
| 2 | + | + | + | + | + | − | + | + | Debilidad, parálisis facial |
| 3 | ND | ND | ND | ND | ND | ND | ND | ND | |
| 4 | + | − | − | + | ND | ND | ND | ND | Petequias |
| 5 | + | + | − | + | ND | ND | ND | ND | |
| 6 | − | + | + | + | ND | ND | ND | ND | |
| 7 | − | + | + | + | ND | ND | ND | ND | |
| 8 | + | + | − | + | ND | ND | ND | ND | |
| 9 | + | − | + | + | ND | ND | ND | ND | |
| 10 | + | + | + | ND | ND | ND | + | ND | |
| 11 | + | + | − | ND | ND | ND | ND | + | Malestar general por 14 días; dificultad para caminar, diplopía. Nistagmo bilateral. Parálisis del vii PC. Debilidad del brazo derecho |
| 12 | + | ND | ND | ND | ND | ND | ND | + | Absceso cerebral lóbulo parietal |
| 13 | + | ND | + | + | ND | ND | ND | ND | Bradipsiquia |
| 14 | ND | ND | ND | ND | ND | ND | ND | ND | |
| 15 | ND | ND | ND | ND | ND | ND | ND | ND | |
| 16 | ND | ND | ND | ND | ND | ND | ND | ND | |
| 17 | ND | ND | ND | ND | ND | ND | ND | ND | |
| 18 | + | + | − | + | − | + | + | − | Absceso temporal derecho |
| 19 | ND | ND | ND | ND | ND | ND | ND | ND | Absceso cerebral frontal y occipital |
| 20 | + | + | + | − | − | + | − | + | Disartria, parálisis facial, hemiparesia e hiperalgesia (síndrome de Millard-Gluber) |
| 21 | + | + | − | − | − | − | + | − | Malestar general |
| 22 | + | + | − | − | + | + | + | − | Mialgias, convulsiones |
| 23 | + | + | + | + | − | + | − | − | Malestar general, artralgia, dolor abdominal, fotofobia, fonofobia, hidrocefalia |
| 24 | + | − | − | + | + | − | − | − | Malestar general, tos no productiva Insuficiencia renal aguda que requirió diálisis |
| Hidrocefalia | |||||||||
| 25 | + | + | + | + | + | + | + | − | Eritema malar |
| Hidrocefalia | |||||||||
| 26 | + | + | − | − | − | + | − | − |
ND: información no disponible; (+): presente, (−): ausente.
En el LCR se encontró pleocitosis en el 100% de los 12 casos que se disponía de esta información; el rango fue desde 27 hasta 3.664 cél./mm3. En 5 de 8 casos se encontró predominio de polimorfonucleares y en 3 predominio mononuclear. En 4 casos se reportó el recuento de eritrocitos y en todos se reportó incrementó de los mismos. El estudio de proteínas estuvo disponible en 7 casos, con hiperproteinorraquia en el 100%, rangos de 116-399mg/dl; se encontró hipoglucorraquia en 4 de 6 casos. La tinción de Gram estuvo disponible en 5 casos, en todos negativa. En 21 de 25 pacientes (84%) se reportó crecimiento de Listeria en el cultivo del LCR y en 14 de 23 (61%) en el hemocultivo (tabla 3). Tres pacientes presentaron meningitis sin empleo de GC ni inmunosupresores; un caso fue una paciente con diagnóstico reciente de LES y los otros 2 se encontraban en hemodiálisis sin datos de actividad de LES. Se dispuso de la información del tratamiento en 21 casos con meningitis/meningoencefalitis y en 3 de 5 casos de absceso cerebral. En los pacientes con meningitis/meningoencefalitis, 18 recibieron tratamiento con GC y 8 con medicamentos citotóxicos; en los pacientes con absceso cerebral, el 100% se encontraba bajo algún medicamento inmunosupresor, un paciente únicamente con el empleo de prednisona, y en 2 pacientes se encontró combinación de prednisona con MMF (tabla 1).
Estudios de diagnóstico y tratamiento en 26 pacientes con infección del SNC por Listeria monocytogenes
| Estudio de líquido cefalorraquídeo | Otros | Tratamiento | Desenlace | |||||||
| Células | Dif | Gluc, mg/dl | Prot, mg/dl | Gram | Cul | Hem | ||||
| 1 | L: 1.430 | 85% PMN | 13mg | ND | ND | + | + | Leucocitos (18.000 cél./mm3) con neutrofilia | Estreptomicina 500mg IM cada 4h | Falleció |
| 2 | L: 548E: 29 | ND | ND | ND | – | + | + | Penicilina 2.000.000 U+estreptomicina 2g/día. Prednisona 7,5mg/díaSulfadiazinaCloramfenicol | Falleció | |
| 3 | ND | ND | ND | ND | ND | ND | ND | Cefalopsorina resistenteAmpicilina | Curación | |
| 4 | ND | ND | ND | ND | ND | + | – | Ampicilina+amikacina | Falleció | |
| 5 | ND | ND | ND | ND | ND | + | + | Ampicilina | Curación | |
| 6 | ND | ND | ND | ND | ND | + | - | Ampicilina+amikacina | Falleció | |
| 7 | ND | ND | ND | ND | ND | + | - | Ampicilina+ceftriaxona+amikacina | Curación | |
| 8 | L:534 | 79% PMN | ND | ND | ND | + | + | TC normal | Ceftriaxona | Curación |
| 9 | ND | ND | ND | ND | ND | + | – | Ampicilina+amikacina | Curación | |
| 10 | L: 3664 | ND | ND | 123 | ND | + | – | ND | Curación | |
| 11 | L: 1 000 | 90% PMN | < 25 | 365 | – | + | ND | Penicilina por 14 días | Sobrevivió con secuelas: diplopía, paresia facial | |
| 12 | L: 30 | PredominioPMN | ND | ND | ND | – | + | Penicilina por 4 semanas | Curación. Falleció a los 4 meses por hepatitis aguda | |
| 13 | L: 196 | 95% MN | 30 | 160 | ND | + | + | Encefalitis lóbulo temporal derecho | Ampicilina 2g cada 4h por 6 semanas+gentamicina 200mg/día por 2 semanas | Curación sin secuelas |
| 14 | ND | ND | ND | ND | ND | + | – | ND | Curación | |
| 15 | ND | ND | ND | ND | ND | + | – | ND | Falleció | |
| 16 | ND | ND | ND | ND | + | + | ND | Falleció | ||
| 17 | ND | ND | ND | ND | ND | + | – | ND | Curación | |
| 18 | L: 196E: 125 | 95% MN | 30 | 116 | ND | + | + | TC lesión hipodensa en temporal derecho | Ampicilina 2g cada 4h por 6 semanas+gentamicina 200mg/día por 2 semanas | Curación sin secuelas |
| 19 | ND | ND | ND | ND | ND | + | + | ND | Curación | |
| 20 | ND | ND | ND | ND | ND | + | ND | RMN múltiples abscesos | Gentamicina por 2 semanas.TMP-SMX por 5 semanasAmpicilina por 12 semanas | Sobrevivió con secuelas: hemiparesia facial derecha, hipoalgesia en hemicuerpo derecho |
| 21 | ND | ND | ND | ND | ND | – | + | Reactantes de fase aguda elevados | Ampicilina | Curación |
| 22 | ND | ND | ND | ND | ND | – | + | LCR compatible con meningitis | Ampicilina | Curación |
| 23 | L: 600 | ND | ND | ND | ND | – | + | VSG y PCR elevadaHipocomplementemia | Ampicilina | Curación |
| 24 | L: 391 | ND | 301 | 552 | – | + | + | PCR elevada | Ceftriaxona inicialmente.Cultivo (+) al día 7 cambio a: ampicilina 2g cada 8h más gentamicina 100mg/día | Falleció |
| 25 | L: 3230E: 780 | 93% PMN | 2 | 399 | – | + | + | Elevación VSGÁcido láctico 24,7mmol/mL | Ampicilina 2g IV cada 4h+ceftriaxona 2g IV cada 12h | Curación |
| 26 | L: 27E:45 | 80% MN | 61 | 396 | – | + | – | Ceftriaxona con vancomicina inicialmente.Ampicilina 2g IV cada 4h por 6 semanas | Curación sin secuelas | |
La ampicilina, sola o en combinación con un aminoglucósido, fue el tratamiento más empleado (tabla 3). La complicación más frecuente fue la hidrocefalia (n=3). En 5 casos se reportó presencia de signos neurológicos focales, de los cuales 2 pacientes fallecieron y otros 2 persistieron con alguna secuela. En un paciente se reportó curación del proceso infeccioso sin secuelas aparentes; sin embargo, falleció a los 4 meses por un cuadro de hepatitis aguda. Un paciente con meningitis persistió con diplopía y paresia facial; otro paciente que cursó con meningitis y abscesos cerebrales múltiples presentó como secuela hemiparesia facial derecha e hipoalgesia del hemicuerpo derecho. El porcentaje de mortalidad fue de 27%.
DiscusiónLas infecciones siguen siendo una causa importante de morbimortalidad en pacientes con lupus debido a la susceptibilidad a las infecciones oportunistas por la disfunción inmunológica relacionada con la enfermedad o su tratamiento. Las infecciones del SNC no son comunes en estos pacientes, con una prevalencia estimada del 0,53-2,25%15–18, siendo M. tuberculosis, C. neoformans y LM los patógenos más frecuentes. Los síntomas de presentación pueden parecerse a los de un brote de lupus neuropsiquiátrico, lo que hace que el diagnóstico sea difícil. Wong et al. informaron que el 50% de los episodios de lupus neuropsiquiátrico fueron causados por una infección del SNC o sistémica19.
La asociación de Listeria y LES ha sido publicada en raras ocasiones en pacientes sin20,21 y con tratamiento esteroideo o inmunosupresor7,11,15. Mook et al. reportaron un riesgo relativo de meningitis por Listeria en pacientes con enfermedades sistémicas del tejido conjuntivo de 18,3 (12,6-26,6)22. Harisdangkul et al. reportaron que la listeriosis es poco común en el LES, la forma más frecuente es la bacteriemia, y fue encontrada principalmente en pacientes con insuficiencia renal y embarazo, constituyendo estos últimos factores predisponentes a la listerosis6.
El ciclo de vida intracelular puede explicar la predilección en los huéspedes inmunocomprometidos. La virulencia de LM le permite no solo penetrar al interior de diversos tipos celulares, sino de eludir mecanismos bactericidas y sobrevivir en el citoplasma de las células23. Así mismo, tiene la capacidad de propagarse de una célula a otra a través de la formación de seudópodos dentro de la célula infectada, evitando así el ataque de los anticuerpos. La resistencia a la infección es mediada predominantemente por la inmunidad celular, su eliminación exige la citotoxicidad mediada por los linfocitos T.
Existe controversia sobre si los brotes de LES pueden aumentar el riesgo de infecciones o no18. En esta revisión se encontró que en 11 de los 26 casos presentaron LES activo, en 12 casos no se reportó la actividad y únicamente 3 casos con LES inactivo, todos con terapia de sustitución renal, sugiriendo que el número y la función de las células T, afectadas especialmente durante las exacerbaciones agudas de la enfermedad, pueden predisponer a esta infección, lo que concuerda con informes previos que han indicado que una actividad aumentada y la linfopenia asociada incrementan el riesgo de infección7,17,24.
La tendencia a una terapia inmunosupresora intensa puede aumentar la disfunción de la inmunidad celular, con un incremento del riesgo de infección18. Los GC fueron el factor predisponente más frecuente en todos los casos (20 de 23 pacientes); estos producen una alteración de la inmunidad celular como humoral. En modelos animales se ha demostrado que los GC aumentan la susceptibilidad a la infección por Listeria y en los casos de infección del SNC con terapia concomitante con GC en los seres humanos conlleva un mal pronóstico25. En 10 de 23 casos (43%) emplearon de forma concomitante algún medicamento inmunosupresor. El papel de los medicamentos citotóxicos como factor de riesgo es menos claro que el empleo de los GC. En una cohorte de 174 pacientes, los factores de riesgo más importantes fueron el tratamiento con esteroides e inmunosupresores, las citopenias y la afectación renal11. Por otro lado, el uso de terapia citotóxica no fue un factor de riesgo en otros estudios6,17.
Dentro de las manifestaciones clínicas, la fiebre es el signo más común (90-100%); independientemente de su estado inmunológico, la cefalea es un síntoma inespecífico y la presencia de signos meníngeos es variable y parece estar relacionada con el grado de inmunosupresión26. En la serie de Skoberg et al., la rigidez de la nuca estuvo presente en 26% de los pacientes con terapia inmunosupresora, el 47% de las personas con alguna enfermedad subyacente sin terapia inmunosupresora y en el 54% de los sujetos previamente sanos27, lo que pone de relieve que la meningitis por Listeria no se puede excluir sobre la base de la ausencia de signos meníngeos26. La presencia de fiebre y cefalea es la regla en pacientes con absceso cerebral. La mayoría presentó bacteriemia, por lo cual la forma de infección más frecuente es la diseminación hematogéna, lo cual es infrecuente en los abscesos cerebrales de otra etiología, que suelen presentarse por extensión directa de tejidos adyacentes infectados. El 60% se asoció a meningitis, con cultivos de LCR positivos en el 80%.
Como el cuadro clínico es inespecífico, en los pacientes con lupus y manifestaciones neurológicas deben realizarse como protocolo un estudio de imagen del parénquima cerebral y el estudio de LCR. La tomografía computarizada (TC) y la RMN aportan poco al diagnóstico de meningitis, pero ayudan a excluir otras causas de afectación del SNC. Lo más común en meningitis por Listeria es una TC normal o con cambios de hidrocefalia, sin lesiones focales. La RMN es superior a la TC para demostrar la participación del parénquima cerebral5.
Los hallazgos del LCR en los casos de meningitis son variables; la preponderancia de los leucocitos polimorfonucleares se encuentra en casi 3 cuartas partes de los casos, el nivel de proteínas suele ser moderadamente elevado y la glucosa puede estar normal o baja23,26,28–30. En esta revisión se encontró pleocitosis en los 12 casos que disponían de la información, el 63% con predominio polimorfonuclear. Por la presencia de linfocitosis, el LCR puede simular el de una meningitis viral y su presencia no excluye una meningitis bacteriana; la terapia con antibióticos se debe dar hasta que los resultados de los cultivos estén disponibles. La encefalitis causada por Listeria puede imitar la encefalitis por el virus del herpes simple, particularmente porque ambos son una de las pocas causas de encefalitis asociada con eritrocitos en LCR sin una hemorragia del SNC o una punción lumbar traumática5. En esta serie, los 4 casos que reportaron eritrocitos en el LCR se encontraron elevados. La tinción de Gram presentó un bajo rendimiento diagnóstico, ningún caso fue positivo, menor a lo reportado en otras afecciones que reportan una positividad del 24-50%23,31. El diagnóstico requiere el aislamiento de LM. Los cultivos tienen una buena rentabilidad diagnóstica; en 21 de 25 pacientes (84%) se reportó crecimiento en el LCR y en 14 de 23 (61%) en el hemocultivo, el cual es similar a otras afecciones con positividad reportada en el LCR del 80-95% y hemocultivos del 60-80%9,26. Sin embargo, el diagnóstico temprano no puede realizarse por el relativo lento crecimiento del microorganismo, aproximadamente de 3-4 días9,32. Recientemente, se ha descrito que los niveles de ácido láctico en el LCR proporcionan una prueba diagnóstica clave para la diferenciación temprana de la meningitis bacteriana aguda (MBA) de las meningitis no bacterianas, siendo una prueba disponible y de bajo costo. Los pacientes con MBA presentan niveles de ácido láctico ≥ 6mmol/L, mientras que aquellos con meningitis viral o aséptica el nivel de ácido láctico es < 3mmol/L33–41. Otra prueba para la detección rápida es la realización de PCR en tiempo real-Hly; sin embargo, esta prueba no está disponible en la práctica clínica42. Una dificultad diagnóstica es la distinción entre una infección del SNC y la exacerbación de la enfermedad a nivel neuropsiquiátrico, lo cual constituye un desafío diagnóstico y terapéutico, dado que ambas pueden coexistir43. McCaffrey et al. reportan el diagnóstico precoz de meningoencefalitis por Listeria en un paciente con lupus mediante la demostración de un nivel elevado de ácido láctico en el LCR, días antes de que el cultivo de LCR y el hemocultivo fueran positivos9.
La penicilina y la ampicilina constituyen el tratamiento inicial44. Se considera que el antibiótico de elección de la bacteriemia o de la meningitis es la ampicilina en dosis meníngeas (2g cada 4h), dado que penetra la barrera hematoencefálica mejor que la penicilina. Dado que su actividad bactericida es lenta, se aconseja administrarla en combinación con un aminoglucósido. La asociación de penicilinas con gentamicina actúa sinérgicamente frente a Listeria tanto in vitro como in vivo, y por ello se ha convertido en el estándar de tratamiento. Sin embargo, las ventajas del tratamiento combinado nunca han sido demostradas en estudios clínicos prospectivos. En un estudio retrospectivo, el tratamiento combinado no fue superior a la monoterapia con penicilina23. La terapia de combinación con gentamicina se recomienda en el tratamiento de las infecciones por listeria a nivel del SNC, endocarditis e infecciones en pacientes inmunocomprometidos, como los pacientes con LES28. En los pacientes alérgicos a la penicilina o como segunda línea de tratamiento se recomienda cotrimoxazol, que es bactericida frente a este organismo, sus 2 componentes poseen una excelente penetración en el SNC y se puede administrar por vía oral en dosis de 320/1.600mg cada 8 a 12h4,26. Los aislamientos son generalmente sensibles a la vancomicina in vitro y los éxitos clínicos con vancomicina han sido reportados, incluyendo nuestro caso. Sin embargo, ha sido descrito el caso de meningitis por Listeria desarrollado durante la terapia con vancomicina45. En general, no hay suficiente información sobre el uso clínico de la vancomicina para listeriosis. En una serie de pacientes con meningoencefalitis listeriósica grave, la combinación de ampicilina con cotrimoxazol dio mejores resultados en cuanto a recaídas y secuelas neurológicas que la de ampicilina con gentamicina; no se encontraron diferencias en la mortalidad entre los pacientes tratados con ampicilina o penicilina en monoterapia y los que recibieron tratamiento combinado con betalactámico más aminoglucósido (73% vs. 70%, p>0,05)23. En los casos de absceso cerebral, la intervención quirúrgica podría no ser necesaria; numerosos reportes de casos describen el éxito del tratamiento con la terapia antimicrobiana sola.5 No se encontraron ensayos clínicos aleatorizados para determinar si existe un régimen de tratamiento superior; la experiencia clínica dicta que la ampicilina debe seguir siendo el antibiótico de elección46. La duración óptima del tratamiento se desconoce; las recaídas han sido reportadas en pacientes con meningitis tratados durante menos de 2 semanas. Se aconseja ampliar el tratamiento para la meningitis en pacientes inmunocomprometidos a 4-8 semanas, con una duración no menor a 5-6 semanas de ampicilina y 2-4 semanas de gentamicina5,8,26. Los pacientes con absceso cerebral, encefalitis o romboencefalitis deben ser tratados durante al menos 6 semanas y seguidos mediante estudios de imagen cerebral. Mylonakis et al. recomiendan que la duración total del tratamiento debe individualizarse según la evolución clínica y que la monitorización clínica y radiológica es imprescindible antes de decidir el final del tratamiento4,30.
La mortalidad sigue siendo alta a pesar de los antibióticos; los estudios consistentemente reportan tasas del 20-50% entre los que recibieron terapia, sobre todo aquellos con enfermedades subyacentes, edad avanzada, inmunosupresión severa y sepsis asociada a infección del SNC1,15,23,47,48. Se considera que la incidencia aumentará por el incremento y la mayor esperanza de vida de los pacientes inmunodeprimidos. El pronóstico aparentemente depende no solo de listeriosis en sí, sino del tipo y el estadio de la enfermedad subyacente; existe una variación en las tasas de mortalidad con diferentes enfermedades: el 48% en sujetos con cáncer, el 29% en pacientes con enfermedades iatrogénicas y menor del 20% en pacientes previamente sanos26,29,49.
La sospecha clínica, junto con un diagnóstico temprano y el tratamiento correcto en las primeras horas de aparición de la sintomatología, serían las medidas para evitar su alta mortalidad15. Aronin et al. reportaron mejores resultados en los sujetos con tratamiento temprano26. En esta serie no se encontró ninguna recaída en los pacientes que superaron la infección y la aparición de signos neurológicos focales agravó el pronóstico.
ConclusionesLa infección del SNC por Listeria en pacientes con LES es poco común y, en ocasiones, fatal; su presentación atípica puede conducir a un retraso en el diagnóstico y el inicio eventual de un tratamiento adecuado. Por lo tanto, se sugiere realizar un estudio de imagen, un hemocultivo y el examen del LCR, incluyendo niveles de ácido láctico, así como cultivos de bacterias, micobacterias y hongos. El empleo de GC, inmunosupresores, terapia de sustitución renal y el brote de actividad son factores que predisponen el desarrollo listeriosis del SNC en pacientes con lupus. LM debe incluirse en el diagnóstico diferencial en estos pacientes, debiéndose considerar el inicio de ampicilina en el tratamiento empírico, por la alta resistencia a las cefalosporinas, consideradas como el tratamiento de elección en los pacientes con infección del SNC.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.