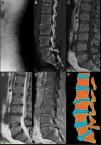
Varón de 39 años, agricultor, sin antecedentes de interés, con lumbalgia mecánica crónica limitante, sin irradiación, fiebre ni cuadro constitucional. En la exploración, solo destacó palpación dolorosa de espinosas lumbares y flexión dorsal anterior limitada. Los reactantes, serologías y proteinograma fueron normales. La radiografía de columna lumbar (fig. 1a) mostró lesión irregular esclerótica-lítica en epífisis L3. Se realizó TC lumbar (fig. 1b), con irregularidad, aplastamiento y fragmentación a nivel anterior de L3. La RM de columna lumbar (figs. 1c-e) evidenció vértebra limbus (VL) L3, discopatía degenerativa L2-L4, L5-S1 y hernias discales L3-L4 y L5-S1.
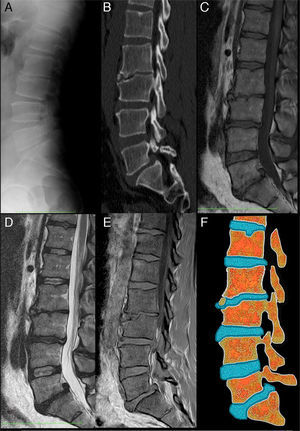
Vértebra limbus: a) Radiografía lateral de columna lumbar. Se aprecia irregularidad de la esquina superior y anterior del cuerpo vertebral L3. El espacio intervertebral L2-L3 se encuentra estrechado. Se observan pequeñas formaciones osteofitarias anteriores en L2 y L4. La densidad de los cuerpos vertebrales se conserva; b) TC con reconstrucción MPR sagital, donde se observan con mayor detalle la irregularidad del borde súpero-anterior del cuerpo L3, apreciándose esclerosis tanto en el platillo vertebral hundido como en los contornos del fragmento óseo separado del resto del hueso. También se observa una listesis L5-S1 y una hernia de Schmorl en el platillo superior de L1; c) RM secuencia SET1 en el plano sagital. La intensidad de los cuerpos vertebrales está conservada y el fragmento óseo separado del cuerpo L3 presenta la misma intensidad de señal que el resto del hueso; d) RM secuencia SET2 en el plano sagital. Los hallazgos complementan lo observado en la secuencia SET1. Se observa disminución de altura y señal de los discos intervertebrales L2-L3, L3-L4 y L5-S1 en relación con deshidratación en el contexto de una discopatía degenerativa. En L5-S1 se observa, también, una hernia discal posterocentral migrada cranealmente, acompañando a la listesis; e) Secuencias de RM en el plano sagital SET1 en fase y fase opuesta. En estas secuencias la señal del cartílago discal es alta y brillante. Se puede apreciar cómo se introduce entre el fragmento óseo y la región más anterior del platillo superior de L3, y f) Esquema que representa los cambios observados en las imágenes de la izquierda. Nótese como el disco intervertebral L2-L3 se introduce a través de la superficie anterior del cuerpo vertebral L3. También se puede ver una herniación de Schmorl en el platillo superior de L1 y una protrusión global del disco L5-S1 con hernia discal posterocentral acompañando a la listesis L5-S1.
Fue diagnosticado de VL L3, y listesis L5 con espondilólisis. La evolución fue favorable con tratamiento conservador (antinflamatorios y relajantes musculares). Se descartó cirugía.
La VL es un hallazgo radiológico de prevalencia desconocida y significado incierto. Es un defecto óseo que afecta al margen de cuerpos vertebrales, con fragmento desprendido de morfología triangular y bordes escleróticos (fig. 1f). Se produce como herniación intraósea del núcleo pulposo a través del anillo apofisario vertebral, antes de la fusión completa del cuerpo vertebral. Su patogenia se relaciona con la hernia de Schmorl y la enfermedad de Scheuermann. La localización más frecuente es la columna lumbar y el lugar de afectación el ángulo anterosuperior seguido del anteroinferior. Las VL posteriores son menos frecuentes, pero con mayores repercusiones clínicas-funcionales por posibilidad de desplazamiento del fragmento óseo, estrechando canal raquídeo1,2.
En nuestro caso, la imagen radiográfica podía confundirse con fractura, afección inflamatoria, infección o tumor, obligando a ampliar pruebas de imagen.
Es controvertido si la VL es variante de la normalidad. Aunque la literatura disponible es escasa, los casos descritos son pacientes con dolor de espalda, no sujetos sanos. Parece tener un significado patológico asociado a la lumbalgia. Es necesaria investigación clínica-epidemiológica relacionada con esta entidad bajo un nuevo enfoque.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.