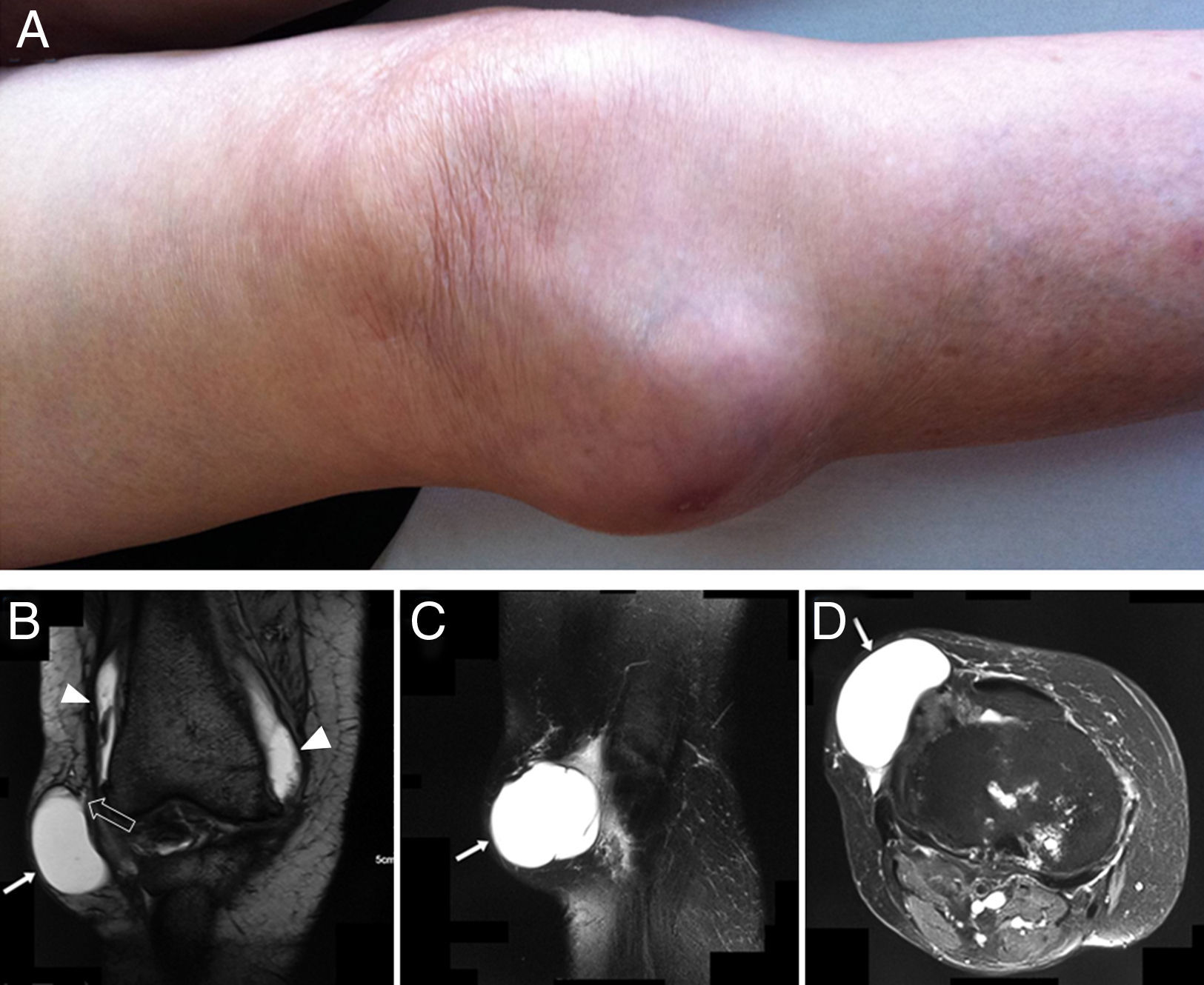
Presentamos el caso de una mujer de 80 años, obesa (IMC: 32,4), con artrosis de rodilla bilateral grado IV de Kellgren-Lawrence. Como antecedente de importancia, tenía una masa en región anterolateral de la rodilla derecha de 6 años de antigüedad, redondeada, fluctuante, no dolorosa y sin eritema asociado, conservando la movilidad articular en la exploración física (fig. 1A). No se había documentado ningún antecedente traumático previo. Se había realizado recientemente una resonancia magnética (RM), que describía la presencia de una lesión quística en región lateral de la rodilla, que establecía contacto con la cavidad articular a nivel del espacio meniscal (fig. 1 B-D). Este quiste parameniscal había sido drenado en varias ocasiones, obteniendo un material mucoide aséptico, sin otras complicaciones. El drenaje más reciente se había realizado 2 meses antes del día de su ingreso. La paciente consultó por historia de agrandamiento del quiste parameniscal, y por la aparición de una segunda masa en la misma pierna, distal y más lateral a la original. Esta nueva masa se había desarrollado en los últimos 30 días, presentaba intenso dolor al tacto superficial y mostraba inequívocos signos inflamatorios locales. En los últimos 2 días se había producido un drenaje espontáneo de aspecto purulento desde la nueva masa coincidiendo con la aparición de febrícula.
A) Aspecto externo de la rodilla derecha. B) RMN de la rodilla derecha, potenciada en T2, corte coronal. Demostración de la comunicación de la cavidad quística con la articular. La flecha larga señala el quiste parameniscal. Las cabezas de flecha demuestran la continuidad de señal hacia los recesos articulares. La cabeza de la flecha hueca señala parte del trayecto de comunicación del quiste meniscal y la cápsula sinovial. C y D) Corte sagital y axial, respectivamente, de la rodilla derecha. Las flechas señalan el quiste parameniscal.
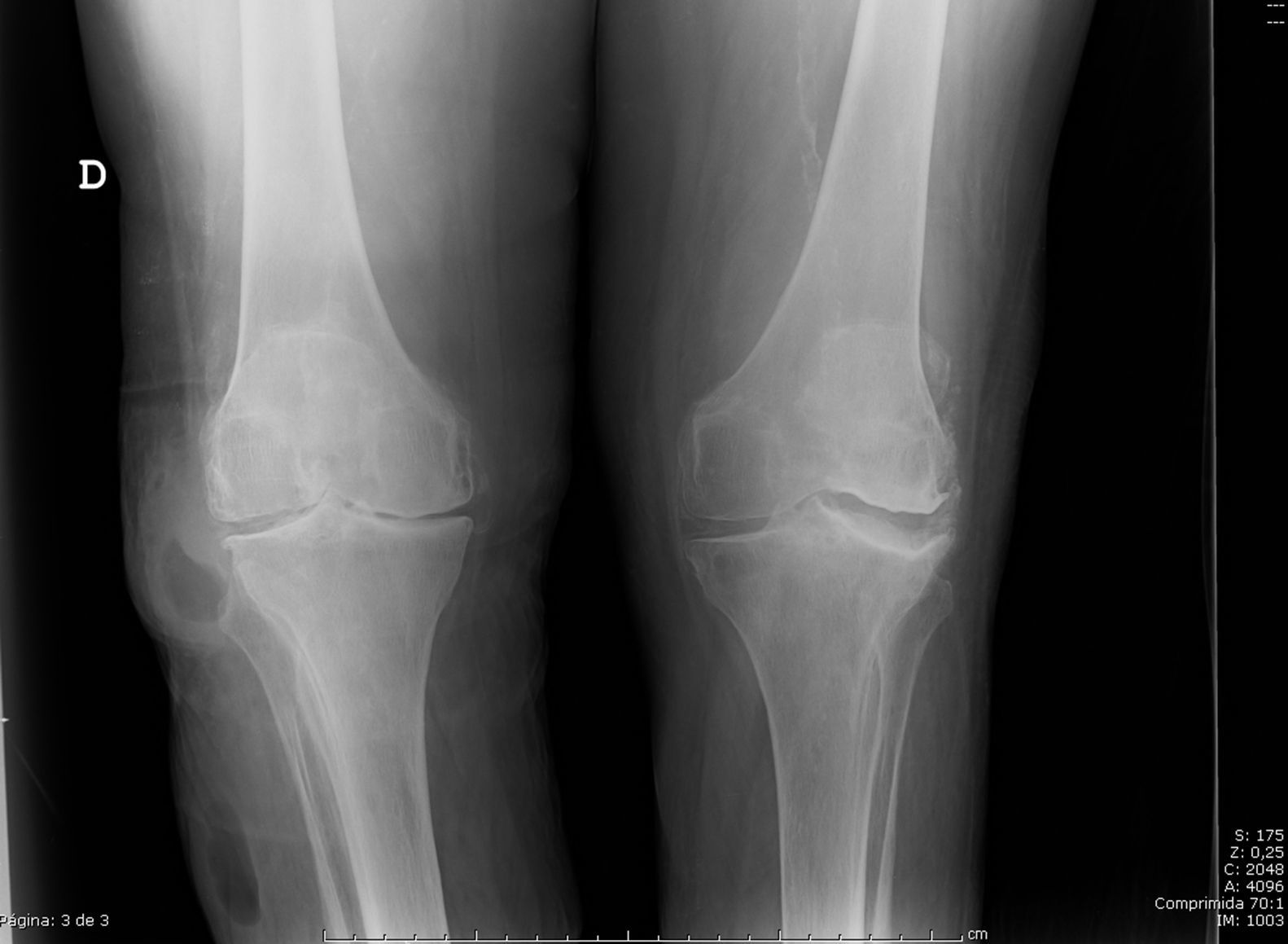
Una radiografía mostraba una estructura ovoidea de bordes delimitados con un nivel hidroaéreo ubicado a 8 cm distal al quiste parameniscal, en el tercio superior y porción lateral de la pierna, así como un notable aumento de partes blandas a dicho nivel (fig. 2). En el cultivo del líquido obtenido de esta nueva colección se aisló una cepa de Staphylococcus aureus sensible a meticilina. Ante la sospecha de una comunicación macroscópica entre la colección, el quiste parameniscal y la articulación, se procedió al drenaje quirúrgico, lavado de la articulación y cierre del absceso. Durante la intervención se demostró comunicación entre la articulación, el quiste parameniscal y la colección con drenaje espontáneo, sin embargo el cultivo del líquido sinovial confirmó la ausencia de infección articular.
La prevalencia de quistes meniscales ha sido estimada entre el 1 y el 8%1–3. Se pueden presentar como colecciones intrameniscales o parameniscales, siendo más frecuentes estos últimos a razón de 2:12. Los quistes parameniscales se definen como una formación recubierta por tejido sinovial evaginada desde el espacio meniscal, conectado a este y que contiene líquido sinovial1,2,4–6. La presencia de un quiste parameniscal se asocia a la existencia de una lesión meniscal traumática o degenerativa, encontrándose con relativa mayor frecuencia adyacentes al menisco medial respecto del lateral (proporción 3:2)2, sin embargo, la detección clínica es más fácil en los quistes parameniscales laterales. Al igual que los quistes sinoviales, los quistes parameniscales se forman como consecuencia de una evaginación sinovial provocada por un cambio de presiones unidireccional en sentido extraarticular6,7,4. Cuando son sintomáticos los quistes parameniscales se pueden resolver quirúrgicamente por vía artroscópica mediante la obliteración del canal de comunicación con la articulación8.
La proliferación disecante del contenido de un quiste parameniscal y la infección posterior de dicha proliferación no tiene precedente en la literatura científica. El caso presentado supone una complicación infecciosa previamente no descrita. A la luz de los resultados de las pruebas bacteriológicas realizadas y que circunscribieron la infección a la colección líquida formada distalmente, el mecanismo más plausible para nuestro caso sería: formación del quiste parameniscal de forma larvada, disección del contenido del quiste hacia tejidos distales favorecida por la gravedad, alojamiento de la nueva colección en los tejidos blandos de la porción lateral y proximal de la pierna, apertura de la nueva colección hacia la piel, infección o inoculación por gérmenes cutáneos y formación de un absceso en la nueva colección con concomitante afectación regional y sistémica. La ausencia de infección en el quiste parameniscal y en la propia articulación pueden explicarse por la existencia de un canal de evacuación hacia el exterior de flujo del líquido sinovial de único sentido, favorecido por la gravedad y por una mayor presión intraarticular con respecto del quiste parameniscal, así como con la colección distal.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Al Servicio de Reumatología del Hospital Universitario Ramón y Cajal.