El síndrome de Schnitzler descrito en 1974 es un síndrome autoinmune que asocia urticaria crónica a un componente IgM monoclonal característico, además de fiebre, artralgias y adenopatías1.
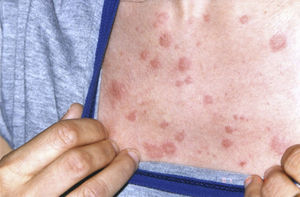
Varios autores comunicaron pacientes con urticaria, fiebre, artralgia y velocidad de sedimentación globular (VSG) aumentada, y un componente IgG monoclonal, sugiriendo que este podría ser una variante del síndrome de Schnitzler. Las manifestaciones clínicas no parecen diferir entre la enfermedad típica y sus variantes. Los criterios diagnósticos pueden por lo tanto extenderse a incluir la variante IgG2–4. Presentamos el caso de una mujer de 38 años de edad vista por primera vez en el año 2001, que presenta un componente IgG monoclonal persistente, y lesiones maculo-papulares eritematosas, no dolorosas ni pruriginosas a nivel de tronco (fig. 1), y miembros superiores y perforación del tabique nasal. Durante su evolución desarrolla diarrea acompañada de dolor abdominal, parestesias, hepatoesplenomegalia, livedo reticularis, dolores óseos e hipoacusia neurosensorial rápidamente progresiva. Los exámenes de laboratorio mostraron una anemia arregenerativa, VSG de 100mm/h y una banda monoclonal gamma IgG 3.580mg/dl (vn: 600-1.650), proteinuria de Bence-Jones (–), ANA-HEp2 (–), complemento normal y anticuerpos anticitoplasma de neutrófilos (ANCA) patrón citoplasmático (cANCA) y perinuclear (pANCA), TSH, T3 T4 y anticuerpos antitiroideos normales, escarificación para Hansen negativa. Biopsia grasa subcutánea abdominal: rojo congo negativa. Radiografias cráneo, pelvis, columna dorso-lumbar, tórax, mento-naso y fronto-naso normal, tomografía de abdomen con contraste normal, y electromiografía de los 4 miembros que muestra una neuropatía axonal, asimétrica y distal. Biopsia de piel donde se observa vasculitis leucocitaria necrosante. Ante los diferentes hallazgos hematológicos, se realizó nueva punción de médula ósea, con estudio citogenético negativo para enfermedades linfoproliferativas. Al descartarse otras causas de gammapatía monoclonal (colagenopatía, amiloidosis, Hansen, POEMS y neoplasias), se diagnostica síndrome de Schniztler (criterios de Lipsker) en el año 2009 (tabla 1)5. Este síndrome puede ser imitado por otras enfermedades tales como: crioglobulinemia, vasculitis urticariana hipocomplementémica, deficiencia adquirida de inhibidor C1, síndrome hiper-IgD y enfermedad de Still del adulto. En el año 2010, presenta nuevamente anemia, aumento de células plasmáticas en MO (25%), aumento de IgG y proteínuria de Bence-Jones positiva, citometría de flujo muestra un heterogéneo grupo de células plasmáticas cuyo inmunofenotipo expresa CD 38+ intenso CD 138 (+), CD 19 (–), CD 56 (+) (±4,20% dentro del total de células), que corresponde a células plasmáticas atípicas, realizándose diagnóstico de mieloma múltiple. Debemos tener en cuenta como diagnóstico diferencial otras entidades que cursen con gammapatía monoclonal y urticaria crónica a saber: amiloidosis, síndromes auto-inflamatorios crónicos: Mucke-Wells, síndrome de Sweet y neoplasias. Otros síntomas que pueden estar presentes son pérdida audición, polineuropatía desmielinizante inflamatoria crónica, cefalea, depresión, vértigo, neuropatía periférica asociada con anti-MAG (glicoproteína asociada amielina), trombofilia, síndrome antifosfolipídico e hiperhomocisteinemia. El pronóstico general del síndrome de Schnitzler depende de la posible evolución a un trastorno linfoproliferativo (15-20%), ya sea linfomas, incluyendo linfoma linfoplasmacítico, linfoma del tipo Richter, linfoma de la zona marginal, mieloma o la enfermedad de Waldenström. Estos últimos pueden aparecer 10 a 20 años después del inicio de los primeros síntomas. El paciente realizó tratamiento quimioterápico sin respuesta. El mismo está a la espera de trasplante de médula.
Criterios de diagnóstico para Síndrome de Schnitzler
| Criterios mayores (ambos son requeridos): Rash dérmico urticariano crónico y gammapatía monoclonal (IgM o IgG) | Criterios menores (al menos 2): fiebre intermitente, artralgia o artritis, dolor óseo, linfadenopatia palpable, esplenomegalia o hepatomegalia, VSG elevada, leucocitosis y anormalidades óseas (Rx o histológico) |
El tratamiento de esta enfermedad es difícil y decepcionante. El notable efecto de la inhibición de la IL-1 puede abrir una nueva expectativa para estos pacientes5–7. Actualmente no hay anakinra disponible en Argentina.
El interés de este artículo reside en la presencia de una variante monoclonal IgG, junto a las manifestaciones clínicas, histología de las lesiones y posterior evolución a mieloma múltiple.