El síndrome miofascial es un cuadro de dolor regional de origen muscular, localizado en un músculo o grupo muscular, que consta de una banda tensa, aumentada de consistencia, dolorosa, identificable por palpación y en cuyo seno se encuentra el punto gatillo (PG) y dolor referido a distancia, espontáneamente o a la presión digital.
Las causas están relacionadas con factores biomecánicos de sobrecarga o sobreutilización muscular o microtraumatismos repetitivos. No se conoce la fisiopatología, pero parece deberse a una disfunción de la placa motora por liberación excesiva de acetilcolina.
En el diagnóstico es fundamental la historia clínica, la exploración física y un adecuado aprendizaje del examen muscular de los PG.
El tratamiento requiere un abordaje multidimensional. Eliminar los factores perpetuadores, educar al paciente y proporcionarle un programa de ejercicios domiciliarios. La fisioterapia, la farmacoterapia y diversos tratamientos conductuales se emplean de forma individualizada. En los casos refractarios, la infiltración de los PG (punción seca, anestésicos locales, corticoides o toxina botulínica), realizada por un médico experimentado, es eficaz.
Myosfascial pain syndrome is characterized by regional pain originating in muscle groups or a single muscle, with a tense band of increased consistency and painful to the touch, in which center a trigger point (TP) is found and generates referred pain, spontaneous pain or pain upon palpation.
Causes are related to biomechanical over weight factors or muscle over usage and repetitive microtrauma. Its physiopathology is unknown but it is thought to be due to a dysfunction of the neuromotor plate due to excessive acetylcholine liberation.
Clinical history, examination and an adequate review of the TG are fundamental to diagnosis.
Treatment requires a multidimensional approach. Eliminating the perpetuating factors, patient education and a home-based exercise program are the cornerstone of patient treatment. Physiotherapy, pharmacotherapy and several behavioral treatments are employed in an individualized manner. In treatment resistant cases, infiltration of TP (dry puncture, local anesthetics, steroids or botulinic toxin), performed by an experienced physician, has been efficacious.
Los procesos musculoesqueléticos son la causa más frecuente de dolor, tanto agudo como crónico y de discapacidad temporal o permanente1. Al menos un 30% de la población presenta algún síntoma en el aparato locomotor en que el dolor de origen muscular tiene una importancia significativa2.
Las lesiones musculares con frecuencia reúnen criterios de síndrome de dolor miofascial o síndrome miofascial (SMF), una entidad descrita por los Dres. Janet Travell y David Simons (1992). Es un proceso muscular regional agudo o crónico, primario o secundario, muy prevalente e incapacitante, pero bastante desconocido, infradiagnosticado e infratratado, probablemente porque no se acompaña de alteraciones estructurales detectables con las pruebas complementarias de imagen o analíticas y con frecuencia por estar asociado a otros procesos musculoesqueléticos y, sobre todo, porque no están contenidos en los programas de formación de medicina ni durante la especialización.
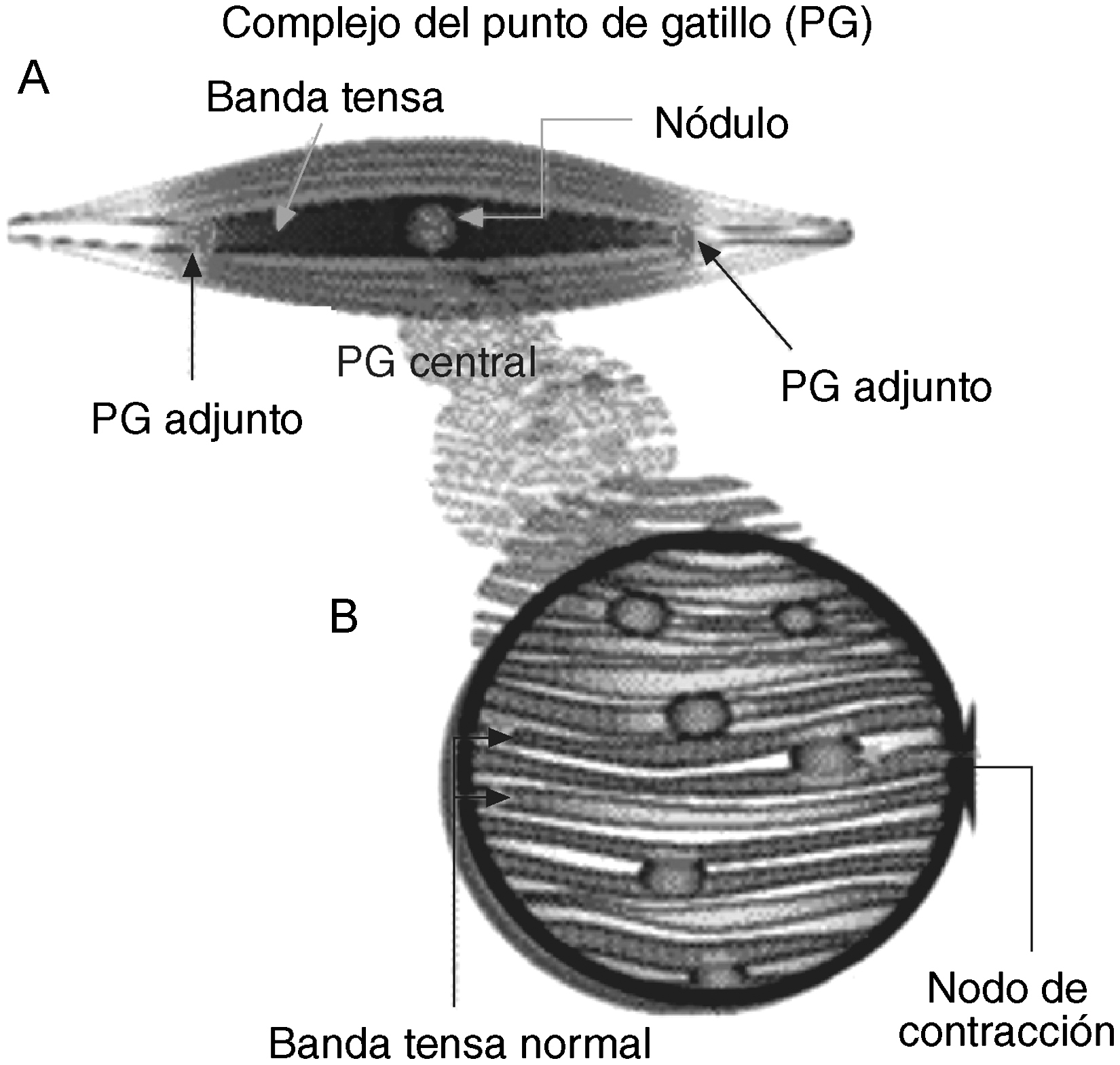
DefiniciónEl SMF o síndrome de dolor miofascial es un cuadro clínico característico de dolor regional de origen muscular localizado en un músculo o grupo muscular3. Se caracteriza por dolor en la zona muscular correspondiente, más dolor referido a distancia y por la presencia de una banda de tensión, aumentada de consistencia y dolorosa, identificable a la palpación y en cuyo seno se encuentra el llamado punto gatillo (PG) o trigger point, correspondiente a una zona hipersensible, de mayor consistencia y cuya palpación reproduce el dolor local y el referido a distancia por el paciente, que es el origen y la causa del dolor4,5.
Por lo tanto, el dolor miofascial tiene tres componentes básicos:
Una banda palpable en el músculo estriado afectado.
Un PG (trigger point).
Un patrón característico de dolor referido.
La «banda palpable o tensa» es un grupo de fibras que se extiende a lo largo del músculo, de inserción a inserción, formando una banda aumentada de consistencia. Expresa un estado anormal de tensión en la fibra muscular producido por la contracción del nódulo palpable. Generalmente no puede ser vista al examen ocular; se encuentra normalmente si se realiza una adecuada exploración del músculo afectado y en la posición donde éste se encuentra con mayor relajación.
El PG es una pequeña área focal, de 3 a 6mm de tamaño, de irritabilidad en el músculo cuando éste es deformado por presión, estiramiento o contractura, que produce tanto un punto de dolor local como un patrón de dolor referido y, ocasionalmente, fenómenos autonómicos. Se han descrito dos tipos de PG. Los PG «activos» son aquellos que pueden ser responsables de la presencia del dolor en reposo y dolor referido a la presión o punción, similar al dolor comunicado por el paciente, y se asocian con síntomas menos definidos, como debilidad, parestesias o cambios de temperatura. Los PG «latentes o silentes» se presentan con la contracción muscular, no espontáneamente, y el dolor se reproduce sólo con la aplicación de presión externa pero pueden limitar la movilidad o causar debilidad muscular y rigidez. Se desconoce la evolución natural de los PG activos y latentes. Estos PG se pueden activar por un traumatismo directo o indirecto, esfuerzos acumulados y repetidos, alteraciones posturales y desentrenamiento físico.
El tercer componente del dolor miofascial es el «dolor referido» o dolor que proviene de un PG, pero que se siente a distancia del origen de éste, generalmente lejos del epicentro. La distribución del dolor referido por un PG pocas veces coincide con la total distribución de un nervio periférico o una raíz, pero con frecuencia puede simular la irradiación de un dolor producido por compresión nerviosa o atrapamiento, sin déficit motor o sensitivo asociado. Es por ello que en algunos casos se les conoce con el nombre de dolores «pseudorradiculares».
Los PG no solamente se encuentran localizados en los vientres musculares (PG miofascial) sino también en inserciones, neuromas o cicatrices.
Los puntos dolorosos (tender points) se asocian con dolor sólo en el lugar de la palpación, no se acompaña de dolor referido, y ocurren en la zona de inserción de los músculos, no en la «banda tensa» del vientre muscular. Por definición, los pacientes con fibromialgia tienen puntos dolorosos.
EpidemiologíaLa prevalencia varía desde el 20% de los pacientes vistos en consulta de Reumatología6, el 30% de los pacientes en consulta de Atención Primaria7, hasta un 85 a un 93% de los pacientes que acuden a centros especializados en tratamiento del dolor8,9. Los pocos estudios disponibles sugieren que los PG silentes pueden presentarse en un 45 a un 55% de los adultos jóvenes asintomáticos en la cintura escapular10 y un 5 a un 45% en los músculos lumboglúteos.
En el estudio EPIDOR (2002), el dolor dominante específicamente muscular se observó en el 26% de los casos11. Una gran parte de éstos debería corresponder a un SMF.
La gran variabilidad en la prevalencia del SMF se debe, en parte, a las diferencias en los pacientes de las poblaciones estudiadas, grado de cronicidad, criterios diagnósticos utilizados y en el entrenamiento y destreza de los examinadores.
PatogénesisSe han propuesto muchos mecanismos histopatológicos para explicar el desarrollo de los PG y los patrones de dolor; sin embargo, se carece de evidencia científica.
Se sabe que muchos factores pueden predisponer a la aparición de los PG: traumatismos agudos, microtraumatismos repetidos, falta de ejercicio, posturas inadecuadas y mantenidas, deficiencias de vitaminas, alteraciones del sueño, problemas articulares que predispongan a microtraumatismos.
Travell y Simons12, en su hipótesis integrada, atribuyeron como posible etiología del PG a una disfunción de la placa motora, punto en el que las motoneuronas α contactan con sus correspondientes fibras musculares. Esta disfunción parece debida a una despolarización anormal de la placa motora por mecanismos presinápticos, sinápticos y postsinápticos (excesiva liberación de acetilcolina [ACh], defectos de la enzima acetilcolinesterasa y aumento de la actividad del receptor nicotínico de la ACh, respectivamente). La ACh liberada en el espacio sináptico activa rápidamente los receptores nicotínicos de la ACh de la membrana muscular postsináptica, conduciendo a un potencial de acción y contracción muscular mantenida en condiciones de reposo con acortamiento persistente de los sarcómeros13. La contracción muscular resultante puede alterar el flujo arterial y la suplencia de oxígeno, calcio y otros nutrientes necesarios para inducir una relajación muscular y satisfacer las mayores demandas de energía local e isquemia. Las demandas de energía local, por el efecto de la liberación mantenida de ACh, la despolarización y la contracción sostenida, producen una rápida depleción local de adenosintrifosfato (ATP), lo que implica un fallo metabólico que Simons ha denominado «crisis energética». Por otra parte, la isquemia relativa, que puede ser un factor importante, sino el dominante, en el desarrollo de la banda tensa, y el acortamiento y el espasmo continuado de la unidad contráctil puede dañar y distorsionar los tejidos afectados. En estas condiciones se produciría la síntesis y liberación de sustancias algógenas e inflamatorias (TNFα, bradiquinina, protones, noradrenalina, serotonina, IL-1β, histamina, potasio, prostaglandinas, leucotrienos, somatostatina, sustancia P, péptido relacionado con el gen de la calcitonina [GCRP]), todo ello en un ambiente ácido, que activan los nociceptores musculares14 e incrementan la actividad en la placa motora, con la consecuente aparición del dolor completando el círculo de la denominada «hipótesis integrada» de Simons.
La sensibilización de los nociceptores periféricos contribuye a la activación de múltiples receptores del asta dorsal medular con disminución del umbral. Esto lleva a hipersensibilidad, alodinia y dolor referido característico del PG activo.
En microdializados del PG activo se han encontrado niveles elevados de GCRP y un pH ácido cuando se comparan con los PG latentes y con controles normales15.
Mense y Simmons (2001) describieron en biopsias de los PG que los tejidos contenían «nodos de contracción», referidos como fibras musculares grandes, redondeadas, teñidas de oscuro y un aumento estadísticamente significativo del diámetro de las fibras musculares (figura 1).
Figura 1. Complejo del punto gatillo.
Hubbard y Berkoff16 encontraron un aumento de la actividad eléctrica espontánea (ruido de placa o ruido de ACh) de bajo voltaje (50 a 100μV) y descarga de espigas (100 a 700μV) en los PG cuando se examinan con electromiograma (EMG), mientras que los tejidos musculares adyacentes eran eléctricamente silentes. Postularon que esta actividad eléctrica se generaba por una hiperactividad de los husos musculares eferentes inducida por el simpático.
Otros investigadores sugieren que el SMF se debe a una enfermedad del reflejo espinal segmentario17.
EtiologíaLa etiología del SMF es desconocida en la actualidad. Las causas del SMF están relacionadas fundamentalmente con factores biomecánicos de sobrecarga o sobreutilización muscular o microtraumatismos repetitivos, en los que se ven alterados los procesos metabólicos locales del músculo y la función neuromuscular en la placa motora18. También puede aparecer de manera concomitante, acompañando a otras enfermedades articulares, radiculares e incluso viscerales. Existe una serie de factores favorecedores o precipitantes que pueden reactivar o generar los PG, respectivamente. Una vez instaurado puede hacerse crónico.
En los pacientes crónicos, el estudio y tratamiento de estos factores constituye una parte fundamental del tratamiento. A veces, los factores favorecedores son tan importantes que sólo con su eliminación se inactivan de forma espontánea los PG.
Los factores citados comúnmente como predisponentes en la formación de los PG incluyen traumatismos, desentrenamiento, malas posturas, estrés mecánico repetido, estresores psicológicos, desequilibrio mecánico (como dismetría de extremidades), enfermedades articulares, sueño no reparador y deficiencias vitamínicas y minerales.
Características clínicasHistoria clínicaLos pacientes con PG activos se quejan de dolor localizado o regional persistente, de intensidad leve a severa, que el paciente reconoce cuando el PG se comprime y generalmente limita la movilidad del músculo en cuestión. Con frecuencia se afectan los músculos utilizados para mantener la postura corporal, principalmente los músculos del cuello, hombros y cintura pélvica. El dolor puede ser constante, aunque generalmente se relaciona con la actividad muscular. Los PG de cada músculo tienen su propio patrón de dolor característico y, así, la distribución del dolor puede ayudar a identificar a los músculos responsables. No sigue una distribución dermatomérica o radicular.
Los PG latentes característicamente causan un aumento de la tensión muscular y limitación de la movilidad, de la que generalmente no son conscientes los pacientes o simplemente lo aceptan. El paciente reconoce el dolor cuando se presiona el PG latente.
Los pacientes se quejan de pocos síntomas sistémicos. El SMF en la región de la cabeza y cuello puede acompañarse de desequilibrio, mareos, cefalea tensional, tinnitus, dolor temporomandibular, síntomas oculares y tortícolis. El dolor en las extremidades superiores con frecuencia es referido y el dolor en los hombros puede parecerse al dolor visceral o imita la tendonitis o bursitis. En las extremidades inferiores, los PG pueden afectar a los músculos cuádriceps o a los de la pantorrilla y puede llevar a una limitación de la movilidad en la rodilla y tobillo.
Pueden asociarse a síntomas autonómicos como sudoración, lagrimeo, enrojecimiento cutáneo y cambios vasomotores y térmicos. También pueden aparecer incapacidad funcional con disminución de la tolerancia al trabajo, alteraciones en la coordinación muscular, rigidez articular, fatiga y debilidad. Otros síntomas neurológicos asociados son las parestesias, disestesias, visión borrosa, sacudidas y temblor. En estadios más evolucionados pueden aparecer alteraciones en el sueño, cambios de humor y estrés.
Examen físicoSe debe realizar un meticuloso examen médico, neurológico y musculoesquelético. El dolor impide que un músculo con un PG pueda alcanzar su movilidad completa y también limita su fuerza, resistencia o ambas.
El hallazgo más frecuente es la palpación en el músculo doloroso de una «banda tensa» de consistencia más dura de lo normal, con forma de cuerda, que sigue la dirección de las fibras musculares, en cuyo seno se palpa un «nódulo doloroso» o PG bien localizado. La localización del PG se basa en la sensación del médico, asistido por las expresiones de dolor del paciente y la observación visual o palpable de una «respuesta local transitoria de sacudida» de las fibras de la banda tensa.
La presión digital de unos 3kg durante unos 5 s en los PG activos o latentes puede producir un «patrón de dolor referido característico» de cada músculo. A veces pueden producirse disestesias.
Un signo muy característico, para algunos autores, es la reacción del paciente a la firme palpación del PG, conocida como «signo del salto» (jump sign), es un reflejo involuntario o estremecimiento del paciente, desproporcionado a la presión aplicada.
DiagnósticoNo existe un test de laboratorio o técnicas de imagen o invasivas que sirvan para diagnosticar el SMF, pero un minucioso examen físico y una exhaustiva historia clínica son hoy por hoy los elementos básicos para llegar a este diagnóstico. Un médico preparado puede llegar al diagnóstico preciso de dolor miofascial.
Actualmente no se dispone de criterios diagnósticos de SMF aceptados internacionalmente. En una revisión de la literatura médica se observó que los cuatro criterios diagnósticos aplicados con mayor frecuencia fueron19 el nódulo doloroso en la banda tensa, el reconocimiento del dolor por parte del paciente, el patrón característico de dolor referido y la respuesta local de sacudida.
Por otra parte, Hsieh et al20 encontraron, en la evaluación de los PG, una pobre fiabilidad entre examinadores no entrenados, la que mejoraba algo en examinadores entrenados.
Las pruebas complementarias (analítica, Rx, TC, RM, EMG, etc.) son de utilidad para descartar otras patologías asociadas.
TratamientoEl tratamiento debe ser individualizado para cada paciente y multidimensional.
Los tratamientos deben instaurarse de modo progresivo, desde los más inocuos hasta, en caso necesario, los más invasivos. El tipo de tratamiento depende de la intensidad y duración del dolor. Se requiere la colaboración del paciente, el consenso terapéutico y el consentimiento informado.
Eliminar los factores desencadenantes: en la medida de lo posible, se deben eliminar aquellos factores que predisponen y perpetúan el sobreuso y las lesiones crónicas sobre el músculo.
Tratamiento rehabilitador: modificaciones posturales, ergonómicas y mecánicas, aplicación de frío o calor, técnicas de estiramiento con o sin la aplicación de aerosol frío21, masaje, acupresión, ultrasonidos, láser, electroestimulación transcutánea de nervios y otras técnicas.
Tratamiento farmacológico: se utilizan a menudo diversos fármacos (analgésicos, AINE, relajantes musculares, tramadol) pero pocos de ellos han mostrado alguna efectividad. Se dispone de escasos ensayos clínicos bien diseñados y controlados que proporcionen una información adecuada sobre la eficacia a corto y largo plazo de cada uno de los fármacos disponibles en este momento22,23.
Infiltración o punción «seca»
Infiltración del PG sin administración de fármacos. Se han descrito diversas técnicas para la inserción de las agujas, así como algunas variaciones en el tiempo de duración del tratamiento.
Infiltraciones con anestésicos locales, corticoides o toxina botulínica
En una revisión sistemática publicada en 2001 de 23 ensayos clínicos aleatorizados del tratamiento del dolor miofascial con infiltración de los PG se concluyó que la naturaleza de la sustancia inyectada no marca diferencias en los resultados y que la infiltración de una sustancia no obtiene beneficios terapéuticos, comparado con la punción «seca», apoyado por los ensayos clínicos de alta calidad24. Sin embargo, el dolor postinfiltración generado por la infiltración «seca» es más intenso y duradero que el experimentado por los pacientes tratados con lidocaína. En una revisión sistemática de la literatura médica, Pereda et al25 no encuentran eficacia clínica de la toxina botulínica en el tratamiento del SMF.
Acupuntura: en un documento de consenso del National Institute of Health de 1997 se concluye que la acupuntura puede ser útil como tratamiento adyuvante o como alternativa aceptable en un programa de tratamiento de la fibromialgia, dolor miofascial, lumbalgia, artrosis y epicondilitis26.
Infiltración del PG: la infiltración está indicada en los pacientes con PG activos sintomáticos que producen una respuesta de sacudida a la presión y generan un patrón de dolor referido. Se puede utilizar: