La hepatitis autoinmune (HAI) es una enfermedad crónica inflamatoria del hígado de baja prevalencia a nivel global. En múltiples estudios se ha evaluado la coexistencia de esta entidad con enfermedades reumatológicas, la cual es muy variable. El objetivo de este estudio es identificar la frecuencia de la coexistencia de enfermedades reumatológicas y HAI en adultos que han sido atendidos durante 10años en un hospital de cuarto nivel en Bogotá, Colombia.
Materiales y métodosEstudio observacional analítico de corte transversal en un único centro que incluyó pacientes mayores de 18años de ambos sexos con diagnóstico de HAI por score simplificado ≥7puntos, con historia clínica registrada en el Hospital Fundación Santa Fe de Bogotá entre enero de 2013 y diciembre de 2023.
ResultadosUn total de 66 pacientes cumplieron criterios de inclusión. El 36,4% de los pacientes presentaban una enfermedad autoinmune concomitante, siendo el síndrome de Sjögren, el lupus eritematoso sistémico y la enfermedad tiroidea autoinmune las de mayor prevalencia.
ConclusiónLa frecuencia de la coexistencia de HAI con enfermedades reumatológicas en pacientes adultos es del 36,4% para la cohorte estudiada, encontrándose en el rango de lo ya reportado a nivel global, donde se ha descrito una prevalencia del 14 al 44%.
Autoimmune hepatitis (AIH) is a chronic inflammatory liver disease with low prevalence worldwide. The coexistence of this entity with rheumatic diseases has been evaluated in multiple studies and is highly variable. The objective of this study is to identify the frequency of coexistence of rheumatic diseases and autoimmune hepatitis in adults who have been treated for 10years in a fourth-level hospital in Bogota, Colombia.
Materials and methodsAnalytical, observational, cross-sectional study in a single center that included patients over 18years of age of both sexes with a diagnosis of AIH by simplified score ≥7points, with a medical history registered at the Fundacion Santa Fe de Bogota in Bogota, Colombia, between January 2013 and December 2023.
ResultsA total of 66 patients met inclusion criteria. 36.4% of patients had a concomitant autoimmune disease, with Sjögren's syndrome, systemic lupus erythematosus and autoimmune thyroid disease being the most prevalent.
ConclusionThe frequency of coexistence of autoimmune hepatitis with rheumatic diseases in adult patients is 36.4% for the cohort studied, which is within the range of what has already been reported globally, where a prevalence of 14 to 44% has been described.
La hepatitis autoinmune (HAI) es una enfermedad crónica inflamatoria del hígado poco frecuente, que es de curso fluctuante y se caracteriza por elevación de transaminasas, hipergammaglobulinemia, presencia de anticuerpos y lesiones histopatológicas típicas 1. Tiene una incidencia de 1,37 por 100.000 habitantes, y una prevalencia de 17,4 por 100.000 habitantes a nivel global2.
En múltiples estudios a nivel global se ha evaluado la coexistencia de esta entidad con enfermedades reumatológicas, reportando tasas de prevalencia desde el 28% al 40%, lo cual evidencia una alta variabilidad por la heterogeneidad de las cohortes estudiadas. Es relevante conocer la frecuencia de la coexistencia de las enfermedades reumatológicas en HAI en nuestro medio dado el impacto en la historia natural de la enfermedad, el tratamiento y el pronóstico, puesto que si las comorbilidades son diagnosticadas tempranamente se puede incidir en la calidad de vida del paciente3.
La epidemiología de la HAI no está muy bien definida. Dependiendo de la cohorte estudiada, en pacientes adultos se han reportado incidencias de 1-2 por cada 100.000 personas año y prevalencias puntuales de 11-17 por 100.000 personas año en Noruega y Suecia4. En Alaska se reporta una alta prevalencia de la enfermedad (43 por cada 100.000), con una proporción significativa de pacientes que comienzan con ictericia5. Una de las barreras que limita el acceso a datos epidemiológicos fiables respecto a la HAI es que algunos estudios incluyen pacientes diagnosticados sin confirmación histológica y/o sistemas de puntuación, o pacientes con otras etiologías de la enfermedad hepática, como MAFLD y hepatitis virales con presencia de autoanticuerpos6.
La HAI puede aparecer a cualquier edad; sin embargo, se han descrito dos picos de incidencia, entre los 10 y los 30años y los 40 y 60años de edad7. Afecta a todas las etnias y está reportado que los pacientes de raza negra con HAI tienen más probabilidades de comenzar a una edad más temprana y con insuficiencia hepática con mayor riesgo de requerir trasplante hepático a pesar de tener una respuesta similar a los esteroides comparado con pacientes de raza no negra8.
La evidencia actual respecto al tema es escasa y quedan muchos interrogantes, y es por esto que el objetivo de la presente investigación es identificar la frecuencia de la coexistencia de HAI con enfermedades reumatológicas en un hospital de cuarto nivel de Bogotá, Colombia. Se llevó a cabo un estudio observacional, analítico, retrospectivo, mediante la revisión de historias clínicas de pacientes con HAI durante un periodo de 10años, en donde se obtuvo una cohorte de la población con HAI y enfermedades autoinmunes concomitantes. Se realizó una caracterización sociodemográfica de esta población, así como un análisis de sus variables clínicas y especialmente el perfil inmunoserológico. En cuanto a las limitaciones del presente estudio, de las 616 historias revisadas únicamente se obtuvieron 66 pacientes que cumplían criterios de inclusión para ser analizados, y de estos, la gran mayoría de pacientes no tenían un perfil inmunoserológico completo.
MetodologíaTipo de estudioEstudio observacional analítico de corte transversal en un único centro.
Población y muestraSe realizó una base de datos de todos aquellos pacientes que han consultado a la Fundación Santa Fe de Bogotá dentro de los años 2013-2023 y que tuvieran el diagnóstico descrito de HAI bajo la clasificación CIE-10, la cual corresponde a la codificación K75.4. Con la consecución de esta base de datos, se consideró realizar una depuración de todos los datos de pacientes que sean repetidos, para así tener el total de pacientes con diagnóstico, CIE-10 K75.4, HAI que han consultado a la institución en dicho periodo.
Posteriormente, se aplicaron los criterios diagnósticos del score HAI, para así confirmar aquellos pacientes que efectivamente tuvieran un diagnóstico de HAI. Dichos criterios diagnósticos se calcularon mediante los primeros valores disponibles en el registro, posterior al resultado de la biopsia de hígado. Una vez aplicados criterios de inclusión al estudio, en donde se incluye el score HAI ≥7puntos, y aplicados los criterios de exclusión, se procedió a la recopilación de los datos en la base de datos.
Variables sociodemográficasSe registró la edad y el sexo de los pacientes.
Características clínicasSe registraron la presencia de cirrosis, la clasificación de Child-Pugh y la presencia de síndrome de superposición. Se identificaron y registraron las variables paraclínicas de importancia: perfil y función hepática, recuento plaquetario, perfil inmunoserológico de enfermedad hepática autoinmune.
Adicionalmente, se registró la presencia de enfermedad autoinmune extrahepática y el perfil inmunoserológico asociado. Es decir, el diagnóstico de enfermedad autoinmune por antecedente patológico que repose en la historia clínica podía estar comprendido por: lupus eritematoso sistémico, artritis reumatoide, síndrome de Sjögren, esclerosis sistémica, vasculitis sistémica, miopatía inflamatoria, enfermedad mixta del tejido conectivo, enfermedad tiroidea autoinmune (enfermedad de Graves, tiroiditis de Hashimoto), enfermedad inflamatoria intestinal (enfermedad de Crohn, colitis ulcerosa), polimialgia reumática, fibromialgia, sarcoidosis, psoriasis, vitíligo, diabetes mellitus tipo1, esclerosis múltiple, enfermedad celiaca, síndrome antifosfolípido. Por otro lado, en cuanto al perfil inmunoserológico, se incluirán los resultados de los siguientes anticuerpos: antiDNA, anti-RO, anti-La, anti-RNP, anti-SM, anti-CCP, factor reumatoide, P-ANCA, C-ANCA, anti-MPO, anti-PR3, anti-SCL-70, anticentrómero.
Finalmente, se describieron los hallazgos histológicos en aquellos pacientes con reporte de patología de biopsia de hígado.
Tamaño de la muestraDada la naturaleza observacional del estudio, se incluyeron todos los pacientes que cumplan criterios de inclusión y exclusión dentro de la fecha del marco del estudio (enero 2013-diciembre 2023).
Criterios de inclusión- •
Pacientes mayores de 18 años de edad que se presentan a la Fundación Santa Fe de Bogotá a los servicios de hospitalización, urgencias o consulta externa entre el periodo de 2013 a 2023 con diagnóstico de HAI por puntaje simplificado HAI igual o mayor a 7puntos.
- •
Datos completos: pacientes cuya información relevante sobre características clínicas, demográficas y perfil de autoinmunidad esté completa en base a su historia clínica (tabla 1).
Tabla 1.Criterios simplificados para el diagnóstico de hepatitis autoinmune
Variable Punto de corte Puntuación ANA o SMA >1:40 1 ANA o SMA >1:80 2* Anti-LKM >1:40 2* Anti-SLA >1:40 2 IgG sérica >Límite superior de la normalidad 1 IgG sérica >1,1 veces el límite superior de la normalidad 2 Histología hepática Compatible** 1 Histología hepática Típica*** 2 Ausencia de hepatitis viral Sí 2
- •
Pacientes menores de 18 años.
- •
Perfil de HAI incompleto.
- •
Puntaje simplificado HAI menor a 7 puntos.
Debido a que la naturaleza del estudio es de tipo observacional descriptivo, no se estableció una hipótesis con relación a la frecuencia de la coexistencia de enfermedades reumatológicas con HAI.
Técnica de recolección de la informaciónSe utilizó una base de datos como instrumento de registro y recopilación de la información. La recolección de la información se realizó por medio de revisión de historias clínicas de los pacientes previamente identificados con diagnóstico de HAI por codificación CIE-10, y esta se almacenó en una base de datos a través del aplicativo REDCAP como único medio autorizado por la fundación Santa Fe de Bogotá para el almacenamiento y análisis de datos. Posteriormente, fueron meticulosamente integrados en una hoja de cálculo en formato Excel, previo anonimización de la información para garantizar la privacidad y la confidencialidad de los pacientes. Dado que en este estudio el número de identificación es el único valor de manera directa que puede aportar la identificación de una persona, una vez recolectada toda la información concerniente al estudio se eliminó este dato, y se asignó un valor numérico que no permitió posteriormente la identificación de los pacientes.
Aspectos estadísticosSe trata de un estudio descriptivo analítico observacional de tipo corte transversal en donde se consideró realizar un análisis de la descripción sociodemográfica determinando variables cualitativas en modo de frecuencia absoluta, relativa y porcentajes con sus respectivos intervalos de confianza. Por otro lado, las variables cuantitativas se determinaron mediante medidas de tendencia central, dispersión e intervalos de confianza al 95%, siendo media y desviación estándar para las de distribución normal, y mediana y rango intercuartil para las de distribución no normal.
Las posibles asociaciones se determinaron por medio del estadístico chi cuadrado o ANOVA, dependiendo el tipo de variable, teniendo en cuenta un nivel de significación del 5% (p<0,05). Todos los análisis descritos previamente se realizaron por medio del software estadístico IBM SPSS Statistics versión 29.0.10
Consentimiento informadoDado que según el artículo 11 de la resolución 8430 de 1993 se considera esta investigación «sin riesgo», no fue necesario consentimiento informado.
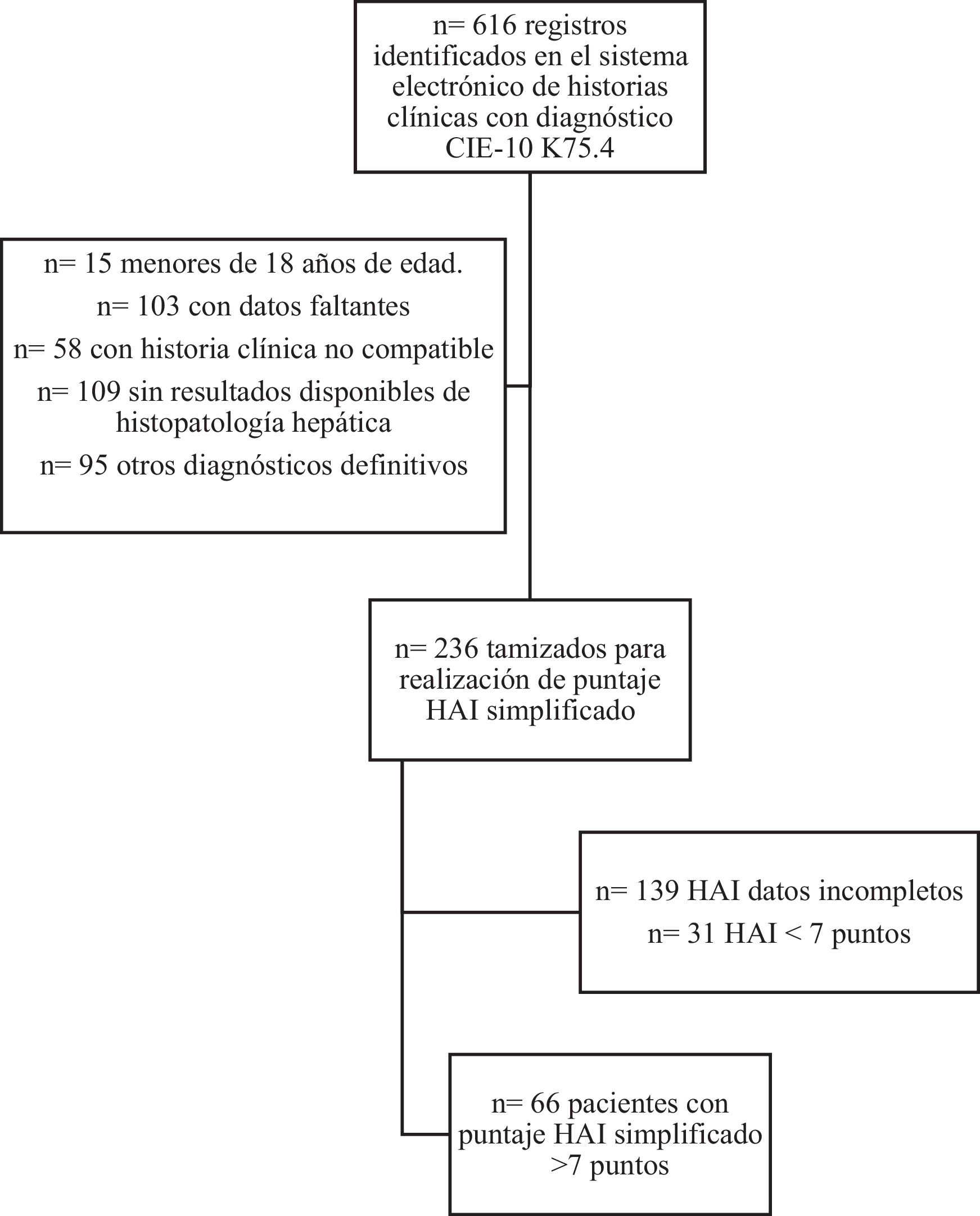
ResultadosUn total de 616 pacientes fueron reportados con diagnóstico CIE-10 K75.4 correspondiente a HAI entre los años 2013 al 2023. Dentro de los 616 pacientes, solo 66 pacientes cumplieron criterios de inclusión para poder continuar con el análisis de datos del estudio (fig. 1).
El 97% de los pacientes eran mujeres, y solo se encontraron 2 pacientes de sexo masculino. Se evidenció una media de edad de 57años, con rango entre 29 y 82años para el momento del diagnóstico de HAI (tabla 2).
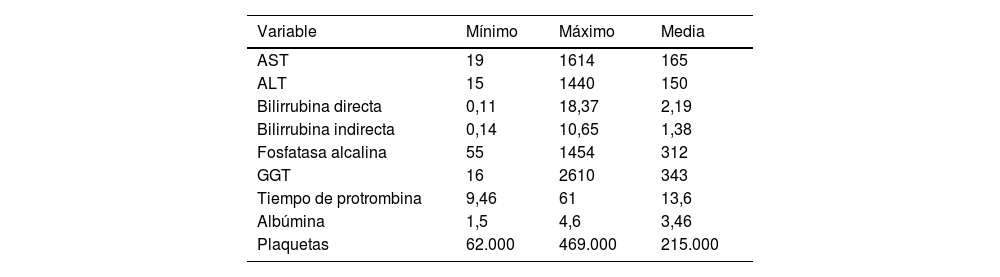
El 84,8% de los pacientes analizados al momento del diagnóstico presentaban cirrosis, siendo la clasificación A y B de la escala Child-Pugh las primordiales, con el 48% y el 41%, respectivamente. Por otro lado, el 8% de los pacientes presentaban un Child-PughC (tabla 3). Dentro de los parámetros paraclínicos se pueden observar unas transaminasas con valores promedio de 165UI/l y 150UI/l de AST y ALT, respectivamente; una fosfatasa alcalina promedio de 312UI/l, y una GGT de 343UI/l. Dentro de los paraclínicos evaluados indicativos de función hepática se observa una albúmina de 3,4mg/dl, un tiempo de protrombina no indicativo de prolongación de INR, unas plaquetas en rangos normales y bilirrubina directa de 2,1 e indirecta de 1,3 en promedio (tabla 4).
Características clínicas de pacientes con HAI (n=66)
| Variable | Mínimo | Máximo | Media |
|---|---|---|---|
| AST | 19 | 1614 | 165 |
| ALT | 15 | 1440 | 150 |
| Bilirrubina directa | 0,11 | 18,37 | 2,19 |
| Bilirrubina indirecta | 0,14 | 10,65 | 1,38 |
| Fosfatasa alcalina | 55 | 1454 | 312 |
| GGT | 16 | 2610 | 343 |
| Tiempo de protrombina | 9,46 | 61 | 13,6 |
| Albúmina | 1,5 | 4,6 | 3,46 |
| Plaquetas | 62.000 | 469.000 | 215.000 |
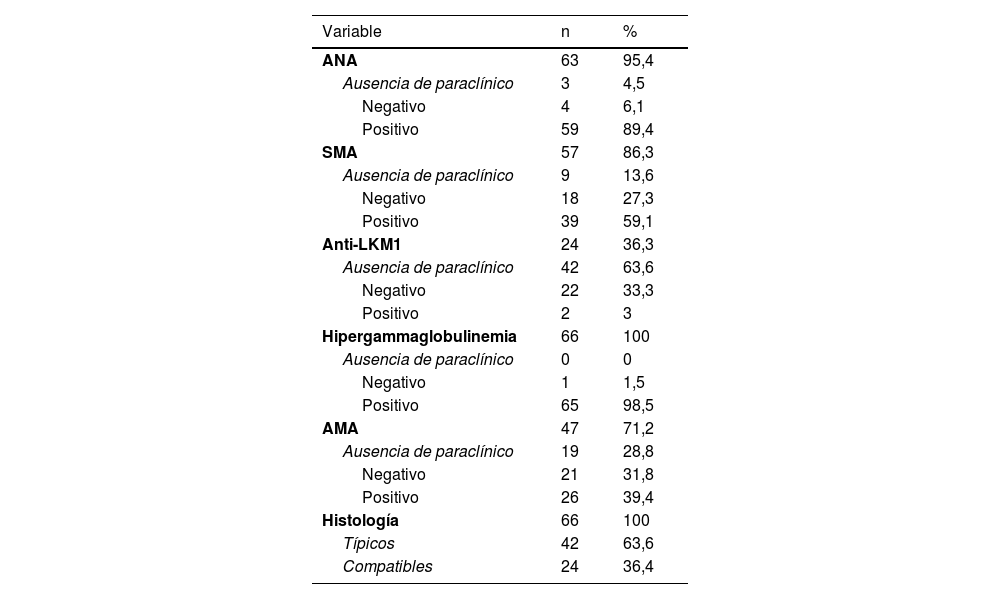
En cuanto a las variables analizadas que hacen parte de los criterios diagnósticos simplificados de HAI, el 63% de los pacientes analizados contaban con hallazgos histopatológicos típicos de HAI, mientras que el 36% restante contaban con hallazgos compatibles (tabla 5). Dentro del perfil inmunoserológico, el 89,4% de los pacientes presentaban anticuerpos antinucleares positivos; el 59,1%, anticuerpos anti-músculo liso presentes, y el 98,1% presentaban hipergammaglobulinemia. Adicionalmente, el 42% de los pacientes no presentaban análisis paraclínico frente anticuerpos tipo1 microsomales de hígado y riñón, con únicamente un 3% de los pacientes con presencia de estos y un 39,4% de los pacientes con presencia de anticuerpos antimicondriales (tabla 5). Por último, el 43,9% de los pacientes presentaban síndrome de sobreposición con cirrosis biliar primaria.
Perfil autoinmune hepático y resultados histopatológicos (n=66)
| Variable | n | % |
|---|---|---|
| ANA | 63 | 95,4 |
| Ausencia de paraclínico | 3 | 4,5 |
| Negativo | 4 | 6,1 |
| Positivo | 59 | 89,4 |
| SMA | 57 | 86,3 |
| Ausencia de paraclínico | 9 | 13,6 |
| Negativo | 18 | 27,3 |
| Positivo | 39 | 59,1 |
| Anti-LKM1 | 24 | 36,3 |
| Ausencia de paraclínico | 42 | 63,6 |
| Negativo | 22 | 33,3 |
| Positivo | 2 | 3 |
| Hipergammaglobulinemia | 66 | 100 |
| Ausencia de paraclínico | 0 | 0 |
| Negativo | 1 | 1,5 |
| Positivo | 65 | 98,5 |
| AMA | 47 | 71,2 |
| Ausencia de paraclínico | 19 | 28,8 |
| Negativo | 21 | 31,8 |
| Positivo | 26 | 39,4 |
| Histología | 66 | 100 |
| Típicos | 42 | 63,6 |
| Compatibles | 24 | 36,4 |
De los 66 pacientes analizados, el 36,4% de ellos presentaban alguna enfermedad autoinmune extrahepática asociada, siendo el síndrome de Sjögren la de mayor prevalencia, seguido de enfermedad tiroidea autoinmune y del lupus eritematoso sistémico (tabla 6). En cuanto al perfil autoinmune de los anticuerpos evaluados, se obtuvo positividad en anti-DNA, anti-Ro, anti-La, factor reumatoide, P-ANCA, MPO y anti-SCL-70, siendo anti-DNA y anti-Ro los de mayor prevalencia (tabla 7).
Tipos de enfermedades autoinmunes en pacientes con hepatitis autoinmune (n=66)
| Variable | n | % |
|---|---|---|
| Sin enfermedad autoinmune extrahepática | 42 | 63,6 |
| Lupus eritematoso sistémico | 5 | 7,1 |
| Artritis reumatoide | 2 | 3 |
| Esclerosis sistémica | 2 | 3 |
| Síndrome de Sjögren | 6 | 9,1 |
| Enfermedad tiroidea autoinmune | 5 | 7,6 |
| Dermatológica | 3 | 4,5 |
| Síndrome de Sjögren + Lupus eritematoso sistémico | 1 | 1,5 |
Análisis estadístico para la asociación entre histología y anticuerpos
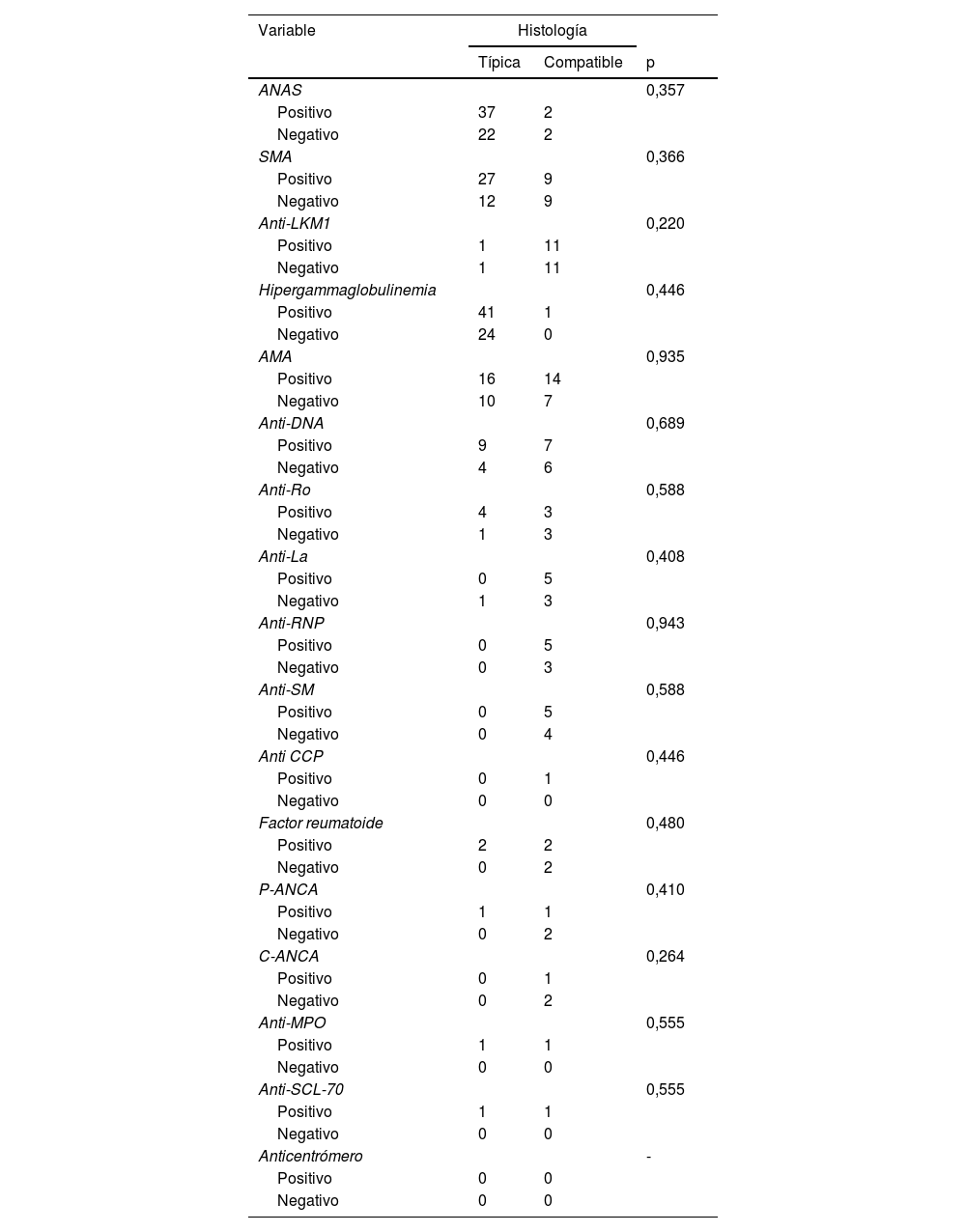
| Variable | Histología | ||
|---|---|---|---|
| Típica | Compatible | p | |
| ANAS | 0,357 | ||
| Positivo | 37 | 2 | |
| Negativo | 22 | 2 | |
| SMA | 0,366 | ||
| Positivo | 27 | 9 | |
| Negativo | 12 | 9 | |
| Anti-LKM1 | 0,220 | ||
| Positivo | 1 | 11 | |
| Negativo | 1 | 11 | |
| Hipergammaglobulinemia | 0,446 | ||
| Positivo | 41 | 1 | |
| Negativo | 24 | 0 | |
| AMA | 0,935 | ||
| Positivo | 16 | 14 | |
| Negativo | 10 | 7 | |
| Anti-DNA | 0,689 | ||
| Positivo | 9 | 7 | |
| Negativo | 4 | 6 | |
| Anti-Ro | 0,588 | ||
| Positivo | 4 | 3 | |
| Negativo | 1 | 3 | |
| Anti-La | 0,408 | ||
| Positivo | 0 | 5 | |
| Negativo | 1 | 3 | |
| Anti-RNP | 0,943 | ||
| Positivo | 0 | 5 | |
| Negativo | 0 | 3 | |
| Anti-SM | 0,588 | ||
| Positivo | 0 | 5 | |
| Negativo | 0 | 4 | |
| Anti CCP | 0,446 | ||
| Positivo | 0 | 1 | |
| Negativo | 0 | 0 | |
| Factor reumatoide | 0,480 | ||
| Positivo | 2 | 2 | |
| Negativo | 0 | 2 | |
| P-ANCA | 0,410 | ||
| Positivo | 1 | 1 | |
| Negativo | 0 | 2 | |
| C-ANCA | 0,264 | ||
| Positivo | 0 | 1 | |
| Negativo | 0 | 2 | |
| Anti-MPO | 0,555 | ||
| Positivo | 1 | 1 | |
| Negativo | 0 | 0 | |
| Anti-SCL-70 | 0,555 | ||
| Positivo | 1 | 1 | |
| Negativo | 0 | 0 | |
| Anticentrómero | - | ||
| Positivo | 0 | 0 | |
| Negativo | 0 | 0 | |
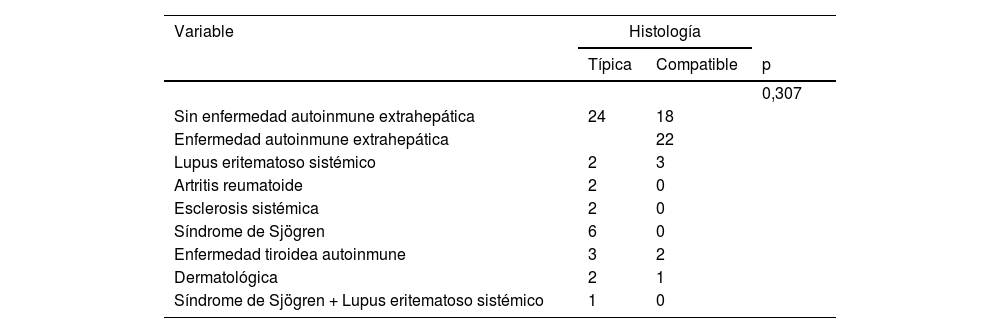
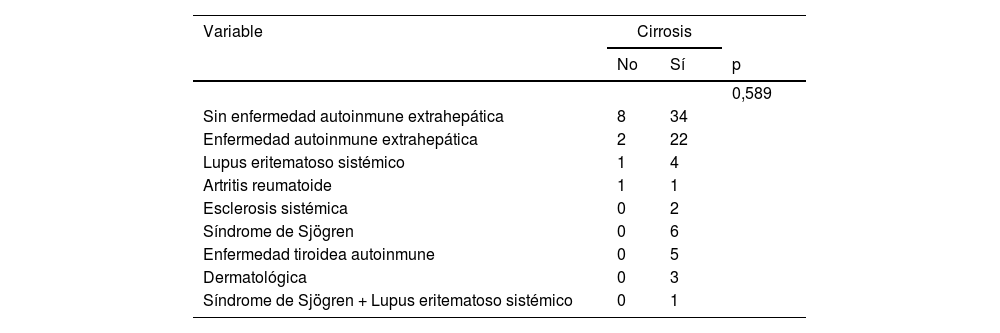
Se realizó análisis estadístico para evaluar por posibles asociaciones los hallazgos histopatológicos y el perfil autoinmune extrahepático, donde no se encontró ninguno tipo de asociaciones (tabla 7). De la misma manera, no se evidenciaron asociaciones entre los hallazgos histopatológicos y las enfermedades autoinmunes extrahepática evidenciadas (tabla 8). Tampoco hubo relación entre los distintos tipos de enfermedad autoinmune y la presencia de cirrosis (tabla 9).
Análisis estadístico para la asociación entre histología y tipo de enfermedad autoinmune
| Variable | Histología | ||
|---|---|---|---|
| Típica | Compatible | p | |
| 0,307 | |||
| Sin enfermedad autoinmune extrahepática | 24 | 18 | |
| Enfermedad autoinmune extrahepática | 22 | ||
| Lupus eritematoso sistémico | 2 | 3 | |
| Artritis reumatoide | 2 | 0 | |
| Esclerosis sistémica | 2 | 0 | |
| Síndrome de Sjögren | 6 | 0 | |
| Enfermedad tiroidea autoinmune | 3 | 2 | |
| Dermatológica | 2 | 1 | |
| Síndrome de Sjögren + Lupus eritematoso sistémico | 1 | 0 | |
Análisis estadístico para la asociación entre cirrosis y tipo de enfermedad autoinmune
| Variable | Cirrosis | ||
|---|---|---|---|
| No | Sí | p | |
| 0,589 | |||
| Sin enfermedad autoinmune extrahepática | 8 | 34 | |
| Enfermedad autoinmune extrahepática | 2 | 22 | |
| Lupus eritematoso sistémico | 1 | 4 | |
| Artritis reumatoide | 1 | 1 | |
| Esclerosis sistémica | 0 | 2 | |
| Síndrome de Sjögren | 0 | 6 | |
| Enfermedad tiroidea autoinmune | 0 | 5 | |
| Dermatológica | 0 | 3 | |
| Síndrome de Sjögren + Lupus eritematoso sistémico | 0 | 1 | |
Se encontraron 616 historias clínicas de pacientes con diagnóstico CIE-10 K75.4 correspondiente a HAI dentro de los 10años analizados. Sin embargo, el 62% de estas no pudieron ser analizadas por los factores mencionados en la figura 1. Llama la atención que 109 de estas historias clínicas no contaron con resultados disponibles de histología hepática, aunque tenían diagnóstico de HAI. Lo anterior sugiere que en la práctica clínica no se aplican el score de diagnóstico para definir la presencia de esta patología. Se encontraron 95 historias clínicas de pacientes que fueron codificados con el diagnóstico CIE-10 de HAI y que sin embargo, después de los estudios de extensión, se encontró otra patología. Adicionalmente, se encontraron 58 historias clínicas que al hacer la revisión exhaustiva y de que tenían el diagnóstico CIE-10, no eran compatibles ni por clínica, ni por paraclínicos ni por histología, no cumpliendo criterios de HAI score, y aun así fueron pacientes catalogados con HAI, por lo que no fueron tenidos en cuenta en el análisis final. Lo anterior puede poner en evidencia que aunque el estudio se realizó con pacientes que fueron estudiados en un centro de referencia de trasplante hepático en Colombia, el diagnóstico de esta patología representa un reto para el especialista.
Se encontró una mayor prevalencia de la enfermedad en mujeres, al igual que un promedio de edad de 57años, lo cual es concordante con la prevalencia reportada a nivel global2,4. Se encontraron 5 pacientes con edad ≥75años, indicando que en estos extremos de la edad no se debe descartar el diagnóstico cuando la clínica y los paraclínicos lo sugieren.
De los pacientes analizados, el 84,8% presentaron cirrosis al momento del diagnóstico, compensada en un 48% (ChildA) y descompensada en un 49% (ChildB yC). Este resultado difiere en gran medida con lo observado en el estudio de Díaz-Ramírez et al.9, donde únicamente el 17% presentaron cirrosis al momento del diagnóstico y ninguno de estos pacientes en ChildC. Esta diferencia consideramos puede deberse a la institución donde se desarrolló el estudio: al ser un centro de referencia en Hepatología, puede recibir pacientes en condiciones más avanzadas que en otras instituciones.
En cuanto a los hallazgos histopatológicos que en este estudio fueron clasificados como típicos y compatibles según el score simplificado de HAI, se encontraron datos muy similares en cuanto a la distribución en comparación con el estudio realizado en Cali por Díaz-Ramírez et al.9. Esto indica que el comportamiento histopatológico de la enfermedad es equivalente en ambas cohortes estudiadas y posiblemente pueda ser extrapolado al resto del territorio nacional.
Según los resultados del perfil autoinmune orientado al diagnóstico de HAI por score simplificado, el diagnóstico se realizó en su mayoría por positividad de ANAS, anti SMA e hipergammaglobulinemia. Cabe resaltar el poco uso de anti-LKM1 en la práctica clínica, lo que puede representar un subregistro de HAI tipo2 en nuestra población.
Se detectó una prevalencia de sobreposición con CBP del 43,9% de los pacientes; sin embargo, este diagnóstico no fue confirmado aplicando los criterios de Paris. Al comparar con lo reportado en la literatura a nivel global, puede significar un posible sobrediagnóstico, dado que se han reportado prevalencias del 2 al 19%10.
Con respecto a la concomitancia de enfermedad autoinmune, 24 de los 66 pacientes presentaron alguna de estas, primordialmente el síndrome de Sjögren (25%), el lupus eritematoso sistémico (20,8%) y la enfermedad tiroidea autoinmune (20,8%). Se reporta un único caso de presencia de síndrome de Sjögren con lupus eritematoso sistémico en un paciente con HAI. Estos hallazgos se correlacionan con otros estudios realizados en Latinoamérica, como el de Paredes Millán et al.11, realizado en Lima, Perú, al igual que el realizado por Díaz-Ramírez et al.9 en Cali, Colombia (11,9).
Si analizamos el perfil serológico autoinmune extrahepático, se observa que la gran mayoría de estos pacientes no cuentan con este tipo de estudios, lo que sugiere que fueron solicitados en caso de sospecha de una condición en particular, no como cribado de alguna otra enfermedad autoinmune. Aunque se evidencia una mayor prevalencia de positividad de anti-DNA y anti-Ro, al realizar el análisis estadístico en búsqueda de asociaciones con hallazgos histopatológicos, estos no sugieren relación entre estas variables, indicando que la práctica actual de solicitar los estudios cuando haya sospecha de enfermedad reumatológica debe mantenerse. De la misma manera, buscamos asociaciones entre el tipo de enfermedad autoinmune extrahepática y los hallazgos histopatológicos, obteniendo un valor de p de 0,307, indicando no asociaciones estadísticamente significativas. Lo anterior implica que los hallazgos histopatológicos no dependen de que haya una mayor o menor carga de autoinmunidad sistémica. De igual forma, tampoco se evidenció relación entre el tipo de enfermedad autoinmune y la presencia de cirrosis al diagnóstico de HAI. No es claro si la concomitancia de enfermedad autoinmune brinda un peor desenlace para la HAI en cuanto a progresión a fibrosis y complicaciones derivadas de la hipertensión portal. Sin embargo, el tener la comorbilidad reumatológica aumenta la morbilidad y empeora la calidad de vida del paciente3. En este estudio no se analizó si la concomitancia aumentaba el riesgo de progresión a cirrosis y sus complicaciones, así como si tenía una implicación pronóstica. Habrá que realizar otros estudios para resolver este interrogante.
Metodológicamente, por el tipo de estudio realizado, existe un sesgo de selección, dado que, por una u otra razón, algunos pacientes con diagnósticos de HAI no están codificados con el código CIE-10 K75.4 en el periodo del estudio, por lo que quedaron excluidos del mismo. Así mismo, como criterio diagnóstico para HAI se utilizó el score simplificado, que aunque tiene una especificidad y una precisión mayores que el score revisado presentado por la IAIHG, este último es más sensible para pacientes con presentación inusual o más compleja, por lo que se pudieron haber excluido pacientes que sí hubieran cumplido criterios diagnósticos por el score revisado6,12. Así mismo, existe un porcentaje de pacientes que pueden tener HAI seronegativa dependiendo de la presentación (<7% en formas agudas y del 1% al 34% en formas crónicas12) y que por nuestros criterios de inclusión no hicieron parte del estudio. Otra de las limitaciones se debe al sesgo de información, dado el carácter retrospectivo del estudio y la revisión de historias clínicas: por su revisión minuciosa se excluyeron 103 pacientes con datos faltantes que hubieran podido representar un mayor número de muestra para analizar en el estudio.
Todavía cabe señalar lo mencionado previamente respecto al síndrome de sobreposición con CBP, en donde no se verificaron los criterios de Paris para confirmar el diagnóstico de overlap, lo que puede suponer un posible sobrediagnóstico en comparación con lo reportado en la literatura.
Habría que decir también que aunque es un estudio en un único centro, se trata de un centro de referencia en enfermedades hepáticas en Colombia, y los resultados mencionados anteriormente son muy similares a lo encontrado en la literatura, otorgando algún tipo de validez externa al estudio.
Dentro de las fortalezas del estudio cabe resaltar que, en nuestro conocimiento, es el segundo estudio a nivel de Colombia en donde se realiza una caracterización de los pacientes con HAI, lo que es importante porque añade conocimiento respecto a esta condición en nuestra región. Así mismo, es la primera vez a nivel de Colombia que se describe el perfil autoinmune extrahepático de estos pacientes. En particular, dentro de lo revisado en la literatura, esta es la primera investigación en donde se busca algún tipo de asociación entre los hallazgos histopatológicos y la presencia de cirrosis al diagnóstico en aquellos pacientes con HAI y enfermedades autoinmunes extrahepáticas concomitantes.
ConclusionesEn conclusión, la frecuencia de la coexistencia de HAI con enfermedades reumatológicas en pacientes adultos es del 36,4% para la cohorte estudiada, encontrándose en el rango de lo ya reportado a nivel global, donde se ha descrito una prevalencia del 14 al 44%13. Dentro de las características sociodemográficas estudiadas hay una similitud frente a lo reportado en la literatura a nivel global en cuanto al sexo predominante y a la edad promedio de presentación. Sin embargo, a diferencia de otras cohortes, se encontró mayor prevalencia de cirrosis al momento de la presentación, en estadios de descompensación más avanzados, probablemente relacionado con la realización del estudio en un centro de referencia en Hepatología. Por otro lado, aunque no se encontró relación entre el tipo de enfermedades autoinmunes extrahepáticas y el perfil inmunoserológico con la presencia de cirrosis o los hallazgos histopatológicos, es la primera vez se estudian este tipo de asociaciones, lo que otorga información novedosa y confirma que no se debe realizar de rutina estudio inmunoserológico a todo paciente con HAI a menos que se sospeche una entidad reumatológica en particular. Se sugiere continuar en la búsqueda de otras posibles asociaciones que puedan llegar a impactar en el pronóstico y la sobrevida de los pacientes con HAI.