El proyecto SUMAR estableció una definición de remisión que incorpora la perspectiva del paciente (la valoración global del dolor y el HAQ) en la definición de la remisión en artritis reumatoide (AR). Esta nueva definición debe ser evaluada en la práctica clínica. El objetivo principal del estudio Remisión-AR es estimar durante un seguimiento de 2 años la proporción de pacientes en remisión sostenida según la definición SUMAR. Este manuscrito detalla los objetivos y la metodología del estudio.
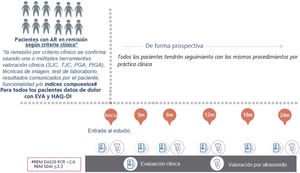
Materiales y métodosSe trata de un estudio longitudinal, prospectivo, observacional y multicéntrico, con la participación de 10 centros. Se incluirán los pacientes con AR que hayan alcanzado remisión clínica en los últimos 6 meses según juicio clínico de su reumatólogo. Se realizarán visitas de seguimiento a los 3, 6, 12, 18 y 24 meses. En cada centro participante, un reumatólogo experto en ecografía, ciego al resto de hallazgos del estudio, valorará la señal Power Doppler (PD) para 30 articulaciones y 6 regiones tendinosas. Se emplearán las definiciones de remisión según SUMAR, PD e índices de actividad. Se considerará remisión sostenida para cada una de las definiciones, cuando el paciente en remisión en la visita basal la mantenga durante todas las visitas de seguimiento. Para estimar la proporción de pacientes que mantienen la remisión a los 2 años con una exactitud de al menos un 6% se necesitarán 180 pacientes.
Discusión y conclusionesLa principal fortaleza del diseño es el empleo de la evaluación ecográfica como patrón oro para valorar la actividad inflamatoria.
The SUMAR project established a definition for remission that includes the patient's perspective (global assessment of pain and HAQ) in the definition of remission in rheumatoid arthritis (RA). This new definition needs to be assessed on clinical practice. The main objective of the RA-Remission study is to estimate the proportion of patients in sustained remission according to SUMAR definition through 2-year follow-up, among patients in SUMAR remission at baseline. This manuscript describes the objectives and methodology of the study.
Materials and methodsThis is a longitudinal, prospective, observational and multicentre study, involving 10 centres. Patients with RA who have achieved clinical remission in accordance to their attending rheumatologist clinical judgement within the last 6 months will be included. Follow-up visits will take place at 3, 6, 12, 12, 18 and 24 months. Ultrasound assessment of the power Doppler (PD) signal for 30 joints and 6 tendon regions will be performed at each participating centre by an expert blinded to all other study findings. Definitions of remission according to SUMAR, PD and activity indices will be used. Sustained remission will be considered for each of the definitions when the patient in remission at the baseline visit maintains it during all follow-up visits. To estimate the proportion of patients maintaining remission at two years with an accuracy of at least 6%, 180 patients will need to be recruited.
Discussion and conclusionsThe main strength of the design is the use of ultrasound assessment as the gold standard for assessing inflammatory activity.
El objetivo terapéutico en la artritis reumatoide (AR) es alcanzar la remisión, la cual se define como la ausencia de evidencia clínica y analítica de actividad de la enfermedad y de progresión de daño estructural articular1. Los índices compuestos, tales como el Disease Activity Score (DAS), su variante para 28 articulaciones (DAS28) y los índices Simplified Disease Activity Index (SDAI) y el Clinical Disease Activity Index (CDAI), han sido los más usados en práctica clínica para medirla. Sin embargo, entre los índices hay diferencias en cuanto a validez, ya que los pacientes son considerados en remisión con más frecuencia al usar el DAS28 que usando el SDAI y los pacientes que cumplen los criterios por DAS28 pueden tener actividad residual significativa2,3. Además, se ha observado que un valor considerado como remisión por el SDAI<3,3, tenía una sensibilidad del 57% y una especificidad del 74% para predecir la ausencia de señal Power Doppler (PD) en la evaluación ecográfica articular como definición de remisión4. Esto significa que los pacientes en remisión clínica muestran un bajo nivel de inflamación que no siempre es fácilmente detectable mediante examen clínico o no aparece en los resultados de laboratorio. Por otro lado, algunos pacientes no considerados en remisión con los índices, muestran ausencia de inflamación articular en ultrasonido, lo que puede llevar a una innecesaria intensificación o cambio del tratamiento.
En vista de la heterogeneidad para medir la remisión, en 2011 se publicaron los criterios de ACR/EULAR, que definen la remisión utilizando 2 opciones. Un criterio booleano con 4 variables (articulaciones dolorosas, inflamadas, PCR y valoración global del paciente) o por medio del SDAI. Sin embargo, estos criterios, que se utilizan para los ensayos clínicos, no son muy utilizados en la práctica clínica5.
La valoración global del paciente (VGP) es la única medida proveniente directamente del paciente que se incluye en los diferentes índices. En la práctica clínica, a menudo los pacientes proporcionan una puntuación de VGP mayor que la que cabría esperar de acuerdo con la actividad clínica de la enfermedad observada. Esto indicaría que la VGP no está exclusivamente vinculada a la actividad de la enfermedad, como sí ocurre con el recuento de articulaciones tumefactas (NAT), el recuento de articulaciones dolorosas (NAD) y los reactantes de fase aguda6. Se ha observado que muchos pacientes no logran cumplir con los criterios de remisión solo porque su puntuación VGP es superior a 1 (en una escala de 0-10) y recientemente se ha propuesto que aumentando el límite de la VGP a 2, aumentaría el número de pacientes clasificados en remisión y el acuerdo con otras variables como la valoración global del médico, sin modificar su efecto en la progresión radiológica o la discapacidad7. A pesar de este cambio, algunos autores sostienen la exclusión de la VGP de la definición de remisión, ya que proporcionaría unos resultados más relacionados con desenlaces importantes, como la progresión radiológica o el deterioro funcional8,9.
Sin embargo, la incorporación de la perspectiva del paciente en la definición de la remisión es relevante, ya que cada vez es más importante en la toma de decisiones, no solo terapéuticas, y cuenta con un amplio abanico de herramientas de medición disponibles10–12.
El proyecto SUMAR ha buscado una definición de remisión que, tomando en cuenta la literatura existente y el consenso de un grupo multidisciplinar de profesionales implicados en la atención de los pacientes con AR, incorpore la perspectiva del paciente a los instrumentos que permiten medir la actividad de la enfermedad, de ahí el nombre de SUMAR, por la colaboración de distintos profesionales sanitarios en la realización de la definición. La definición de remisión proporcionada por SUMAR incluye 3 variables: la remisión de acuerdo con uno de los índices compuestos de actividad inflamatoria (DAS-28<2,6 o SDAI≤3,3), la evaluación global del dolor y el HAQ-DI13. Sin embargo, esta nueva definición de remisión para la AR debe ser evaluada en práctica clínica para comprobar su utilidad y relevancia. La hipótesis es que los pacientes que cumplan la remisión SUMAR van a tener una remisión más real, ya que incluye de manera específica variables derivadas del paciente como el dolor y la discapacidad y esto se va a traducir en una persistencia de la remisión mayor que los pacientes que no la cumplen.
Por último, los estudios que examinan la remisión sostenida son escasos, muchos de ellos con mantenimientos de la remisión limitados a un año o menos y muestran porcentajes de mantenimiento muy variables14–18. Queda justificado un estudio con un seguimiento de 2 años que permita estimar la proporción de pacientes que mantienen remisión a lo largo de este tiempo e identificar factores predictores de dicho mantenimiento.
El objetivo del presente manuscrito es detallar los objetivos y la metodología del estudio Remisión-AR, sobre impacto de la inclusión de la valoración global del dolor y la capacidad funcional en la definición de remisión y su mantenimiento en la AR.
Objetivos del estudio Remisión-ARObjetivo primario- 1.
Estimar durante un seguimiento de 2 años la proporción de pacientes en remisión sostenida según la definición SUMAR en un grupo de pacientes en remisión, también según definición SUMAR, al inicio del estudio.
- 1.
Estimar la proporción de pacientes en remisión detectada por PD al inicio del estudio y a los 2 años de seguimiento en un grupo de pacientes en remisión según definición SUMAR al inicio del estudio.
- 2.
Estimar la proporción de pacientes en remisión sostenida durante un seguimiento de 2 años considerando diferentes definiciones de remisión.
- 3.
Comparar la proporción de pacientes en remisión PD al inicio del estudio y a los 2 años de seguimiento entre un grupo de pacientes en remisión SUMAR y un grupo de pacientes en remisión no SUMAR al inicio del estudio.
- 4.
Comparar la proporción de pacientes que mantienen remisión PD a lo largo de 2 años entre un grupo de pacientes en remisión SUMAR y un grupo de pacientes en remisión no SUMAR, pero en remisión según DAS28-PCR, al inicio del estudio.
- 5.
Comparar la proporción de pacientes que mantienen remisión PD a lo largo de 2 años entre un grupo de pacientes en remisión SUMAR y un grupo de pacientes en remisión no SUMAR, pero en remisión según SDAI, al inicio del estudio.
- 6.
Estimar la proporción de pacientes en remisión SUMAR sostenida utilizando DAS28-PCR<2,6 en la definición de remisión, a lo largo de 2 años de seguimiento.
- 7.
Estimar la proporción de pacientes en remisión SUMAR sostenida utilizando SDAI≤3,3 en la definición de remisión, a lo largo de 2 años de seguimiento.
- 8.
Identificar los factores predictivos de la remisión SUMAR sostenida durante un seguimiento de 2 años.
- 9.
Comparar la tasa de brotes de la enfermedad durante los 2 años de seguimiento entre los pacientes en remisión SUMAR y los pacientes en remisión según otros criterios al inicio del estudio.
- 10.
Comparar la puntuación del cuestionario Rheumatoid Arthritis Impact of Disease (RAID) al inicio del estudio, a los 12 meses y a los 2 años de seguimiento entre los pacientes en remisión SUMAR y los pacientes en remisión según otros criterios al inicio del estudio.
- 11.
Comparar la puntuación del cuestionario Work Productivity and Activity Impairment Questionnaire (WPAI) al inicio del estudio, a los 12 meses y a los 2 años de seguimiento entre los pacientes en remisión SUMAR y los pacientes en remisión según otros criterios al inicio del estudio.
- 12.
Comparar el uso de los recursos sanitarios a lo largo de un seguimiento de 2 años entre los pacientes en remisión SUMAR y los pacientes en remisión según otros criterios al inicio del estudio.
Estudio longitudinal, prospectivo, observacional, multicéntrico (fig. 1). La selección de centros participantes se realizó mediante convocatoria pública entre los socios de la Sociedad Española de Reumatología (SER) y se basó en la capacidad de inclusión de pacientes. Se seleccionaron hospitales públicos, con al menos una enfermera asignada a reumatología y un reumatólogo con experiencia en la valoración ecográfica de los pacientes con AR; se valoró también la existencia de una consulta monográfica de AR/biológicos.
Población de estudio. Criterios de selecciónCriterios de inclusión- –
Pacientes de ≥18 años con AR, que cumplan los criterios de clasificación 2010 ACR/EULAR o ACR1987 y hayan alcanzado remisión clínica en los últimos 6 meses según juicio clínico del reumatólogo tratante. Es decir, los pacientes deben estar en remisión clínica en el momento del reclutamiento y la duración de la remisión debe ser de ≤6 meses.
- –
Pacientes en clase funcional II o superior19.
- –
Pacientes con discapacidad funcional o dolor crónico por causa diferente de AR.
- –
Dificultad para comprender los cuestionarios del estudio.
- –
Pacientes que están participando en un proyecto de investigación diferente si esta situación puede entorpecer una adecuada participación en este estudio.
- –
Cualquier otro problema de salud que en opinión del investigador pueda dificultar una adecuada participación del paciente en este estudio, así como un seguimiento prospectivo.
Los pacientes que cumplan los criterios de selección serán invitados a participar en el estudio durante una cita médica de rutina.
El estudio se llevará a cabo de acuerdo con los principios de la Declaración de Helsinki en su última revisión y ha sido aprobado por el Comité de Ética de la Investigación (CEI) del Hospital Universitario La Paz (centro del investigador principal), así como el CEI de cada centro participante que así lo ha solicitado.
Se solicitará a los pacientes que firmen un consentimiento informado, lo cual será un requisito esencial para su participación en el estudio.
Visitas de estudio y variables (tabla 1)El seguimiento durará 24 meses y constará de una visita basal y visitas de seguimiento realizadas a los 3, 6, 12, 18 y 24 meses (fig. 1):
- –
Variables sociodemográficas y de estilo de vida: edad, sexo, nivel de estudios y consumo de tabaco.
- –
Variables antropométricas: altura y peso.
- –
Comorbilidades y manifestaciones extraarticulares de la AR.
- –
Fecha de diagnóstico de la AR.
- –
Fecha de inicio de la remisión.
- –
Existencia de remisiones previas a la remisión actual (Sí/No).
- –
Factor reumatoide y ACPA.
- –
Daño estructural de las articulaciones debido a AR (existencia de estrechamiento del espacio articular y/o erosión ósea marginal en al menos una articulación metacarpofalángica, interfalángica proximal, carpiana o articulación metatarsofalángica en radiografía reciente de manos y pies).
- –
Número de articulaciones dolorosas. Número de articulaciones tumefactas.
- –
Test de laboratorio: VSG, PCR.
- –
Valoración global de la enfermedad por parte del paciente el día de la visita (escala visual numérica, de 0=muy buena a 100=muy mal).
- –
Valoración global de la actividad de la enfermedad por parte del médico (escala visual numérica, de 0=muy bien a 10=muy mal).
- –
Índices de actividad de la enfermedad: DAS28, SDAI, CDAI.
- –
Valoración global del dolor el día de la visita (escala visual numérica, de 0=sin dolor a 100=el peor dolor imaginable).
- –
HAQ-DI20.
- –
Impacto de la AR: cuestionario RAID21.
- –
Cuestionario WPAI: para valorar el deterioro en la productividad laboral y actividades diarias22.
- –
Evaluación ecográfica articular. Será realizada en cada centro participante por un reumatólogo experto en ecografía, ciego al resto de hallazgos del estudio. La señal PD se establecerá para 30 articulaciones (carpos, metacarpofalángicas (1.a a 5.a MCF), interfalángicas proximales (1.a a 5.a IFP) y metatarsofalángicas (2.a a 5.a MTF)) y 6 regiones tendinosas (tendones extensores del carpo (2.°, 4.° y 6.° compartimento extensor)), usando un método de puntaje semicuantitativo consistente en una escala de 0 a 323.
Variables y visitas de estudio
| Variables | V1 / basal | V2 / a los 3 meses | V3 / a los 6 meses | V4 / a los 12 meses | V5 / a los 18 meses | V6 / a los 24 meses |
|---|---|---|---|---|---|---|
| Sociodemográficas y de estilo de vida | X | |||||
| Antropométricas | X | |||||
| Comorbilidades | X | |||||
| Fecha de diagnóstico de AR | X | |||||
| Fecha de inicio de la remisión | X | |||||
| Factor reumatoide y ACPA | X | |||||
| Daño estructural articular por AR | X | |||||
| N° articulaciones dolorosas. N° articulaciones tumefactas. | X | X | X | X | X | X |
| Valoración global de enfermedad del paciente | X | X | X | X | X | X |
| Test laboratorio | X | X | X | X | X | X |
| Índices de actividad de la enfermedad | X | X | X | X | X | X |
| N° de brotes desde última visita | X | X | X | X | X | |
| Valoración global del dolor | X | X | X | X | X | X |
| Cuestionario HAQ-DI | X | X | X | X | X | X |
| Valoración global de la actividad de la enfermedad por médico | X | X | X | X | X | X |
| Valoración ecográfica articular | X | X | X | X | ||
| Tratamiento | X | X | X | X | X | X |
| Cambios en tratamiento entre visitas | X | X | X | X | X | |
| Cuestionario RAID | X | X | X | |||
| Cuestionario WPAI | X | X | X | |||
| Visitas no programadas a Reumatología entre visitas | X | X | X | X | X | |
| Admisiones en urgencias entre visitas | X | X | X | X | X | |
| Intervenciones quirúrgicas entre visitas | X | X | X | X | X | |
| Ingresos hospitalarios no quirúrgicos |
- –
0 indica ausencia de señal PD.
- –
1 indica hasta 3 señales PD aisladas, 1 confluente y 2 aisladas o 2 confluentes.
- –
indica señal PD> grado 1, pero que ocupa menos del 50% del área intraarticular.
- –
indica señal PD en más del 50% del área intraarticular.
- –
0 indica ausencia de señal PD.
- –
1 indica señal PD focal peritendinosa dentro de la vaina sinovial (es decir, señales en una sola zona de la vaina), observada en 2 planos perpendiculares, excluidos los vasos de alimentación normales.
- –
Indica señal PD multifocal peritendinosa dentro de la vaina observada en 2 planos perpendiculares, excluyendo los vasos normales de alimentación.
- –
Indica señal PD difusa peritendinosa dentro de la vaina sinovial ensanchada (es decir, señales que rellenan la vaina ensanchada), vista en 2 planos perpendiculares, excluyendo los vasos de alimentación normales.
- –
Presencia de erosiones en la evaluación ecográfica de la visita basal. Se considerará erosión la existencia de una solución de continuidad de la cortical ósea visible en 2 planos perpendiculares24.
- –
Tratamiento en el momento de la visita basal. Si es agente biológico, línea de tratamiento durante la cual se ha alcanzado remisión.
- –
Cambios en el tratamiento entre visitas.
- –
Número de brotes desde la visita previa. Se considerará brote en caso de DAS28-PCR>3,2 y un incremento de >0,6 en DAS28-PCR25.
- –
Visitas ambulatorias en reumatología no programadas desde la visita previa.
- –
Admisiones en urgencias desde la visita previa.
- –
Intervenciones quirúrgicas desde la visita previa.
- –
Ingresos hospitalarios no quirúrgicos por causas relacionadas con la AR desde la visita previa.
Se emplearán las siguientes definiciones de remisión:
- –
Según SUMAR:
- •
En los pacientes sin daño estructural: DAS28-PCR<2,6 o SDAI≤3,3, dolor (escala numérica; 0-10) ≤2 y HAQ-DI≤0,5.
- •
En los pacientes con daño estructural: DAS28-PCR<2,6 o SDAI≤3,3, aumento del dolor desde visita previa ≤1 e incremento en HAQ-DI desde visita previa ≤0,25.
- •
- –
Según PD: sumatorio de la señal PD de todas las articulaciones y tendones explorados ≤ 123.
- –
Según índices de actividad: DAS28-PCR<2,6 o SDAI≤3,3.
Se considerará remisión sostenida para cada una de las definiciones, cuando el paciente en remisión de acuerdo con esa definición en la visita basal mantenga dicha remisión durante todas las visitas de seguimiento.
Control de calidadDesde la Unidad de Investigación de la SER se realizará una monitorización online de todos los pacientes introducidos en la base de datos, lo que permitirá comprobar que no haya inconsistencias o falten valores relevantes. Además, el monitor de la Unidad de Investigación de la SER visitará todos los centros participantes para llevar a cabo una monitorización in situ del 50% de pacientes incluidos en cada centro, seleccionados aleatoriamente.
Análisis estadísticoTamaño muestral: De acuerdo con el objetivo primario y en base a la proporción variable de remisión sostenida hallada en la literatura14–18, para estimar la proporción de pacientes que mantienen la remisión a los 2 años con una exactitud de al menos un 6% se necesitarán 180 pacientes, lo cual proporcionará la siguiente exactitud para un nivel de confianza del 95%:
- –
4,4% de exactitud si la proporción de pacientes que mantienen remisión a los 2 años es del 10%.
- –
5,8% de exactitud si la proporción de pacientes que mantienen remisión a los 2 años es del 20%.
Suponiendo un 10% de pérdidas de seguimiento, deberán incluirse 200 pacientes. Un total de 10 centros participarán en este estudio.
Análisis de resultadosLas proporciones se estimarán con un intervalo de confianza del 95%.
La comparación entre proporciones se hará mediante la prueba Chi-cuadrado.
Se usará regresión logística múltiple para analizar las variables predictivas en la visita basal (variables demográficas, clínicas y de tratamiento) de la remisión SUMAR sostenida a lo largo de un seguimiento de 2 años. La selección de variables se basará en las recomendaciones de Hosmer DW et al., comenzando con regresión logística simple y considerando aquellas con valor p por debajo de 0,20, incluyendo también las variables en base a interpretación/ intereses clínicos26. El procedimiento utilizado en la regresión logística múltiple sería similar a la selección hacia delante, ya que se introducen las variables una a una y se comprueban los resultados. En la selección también se tendrá en cuenta el principio de parsimonia que proporcionará un modelo explicativo útil y simple. El umbral de valor p usado en la regresión logística múltiple será 0,05.
Para evaluar el efecto de la remisión SUMAR al inicio del estudio en variables de resultado a lo largo de las múltiples visitas de seguimiento, se usará regresión longitudinal múltiple logística, lineal o de Poisson. Serán tomadas en consideración las variables potenciales de confusión (identificadas entre las diferentes variables demográficas, clínicas y de tratamiento al inicio del estudio). La selección de estas variables se realizará de acuerdo con las recomendaciones de Hosmer DW et al. comenzando con regresión simple y considerando aquellas variables con valores p por debajo de 0,20, incluyendo también las variables en base a interpretación/ intereses clínicos26. El procedimiento utilizado sería similar a la selección hacia delante, ya que se introducen las variables una a una y se comprueban los resultados. La selección también tendrá en cuenta el principio de parsimonia que proporcionará un modelo explicativo útil y simple. El umbral de valor p usado en la regresión múltiple será 0,05.
DiscusiónEl presente manuscrito detalla los objetivos y la metodología del estudio Remisión-AR, que pretende evaluar en práctica clínica la definición de remisión establecida por consenso de un grupo multidisciplinar en el proyecto SUMAR (SUMAR aportaciones por distintos profesionales sanitarios y los pacientes implicados en el cuidado de pacientes con AR). La principal aportación de esta nueva definición estaría en una mayor contribución de la perspectiva del paciente, al incorporar la valoración global del dolor y el HAQ.
Para ello, se incluirá una cohorte de pacientes en remisión de corta duración (≤6 meses) de acuerdo con el juicio clínico de su reumatólogo, a la que se seguirá durante un período de 2 años. Este período de seguimiento permitirá evaluar la remisión sostenida durante un tiempo mayor que el considerado en la mayoría de estudios14–18.
La principal fortaleza del diseño de este estudio es el empleo de la evaluación ecográfica como patrón oro para valorar la actividad inflamatoria, ya que las pruebas de diagnóstico por imagen han sido descritas como un método más preciso que el uso de solo la evaluación clínica para dicha valoración1. En cada uno de los centros, las evaluaciones ecográficas serán realizadas por un único reumatólogo experto en la realización de la prueba, que permanecerá ciego al resto de información recogida en el estudio.
Por otro lado, el plan de monitorización, tanto online como in situ en todos los centros participantes, buscará garantizar la calidad de los datos recogidos.
Como limitación del diseño, destacar que en relación con los puntos de corte en la evaluación global de dolor y el HAQ-DI a emplear en la definición de remisión, en el proyecto SUMAR se propuso usar diferentes umbrales para los pacientes con y sin daño estructural, ya que es sabido que el daño estructural es una alteración permanente que podría impedir la normalización de parámetros como el dolor y la incapacidad. Sin embargo, los valores concretos no fueron definidos.
Los puntos de corte empleados en el presente estudio han sido seleccionados tras revisión narrativa de la literatura. Se ha publicado que el mejor punto de corte para definir un nivel de dolor «aceptable» en la AR es ≤227. Para el HAQ-DI, se ha considerado funcionalidad adecuada un valor ≤0,528,29. Estos valores de corte serán usados en pacientes sin daño estructural. La gran variedad de pacientes con daño estructural hace que establecer un solo punto de corte resulte complicado, así que en el proyecto SUMAR se estableció como umbral la ausencia de progresión. Teniendo en cuenta el concepto de empeoramiento mínimo clínicamente importante, estos umbrales serán progresión del dolor desde visita previa ≤1 y progresión en HAQ-DI desde visita previa ≤0,2527,30,31.
FinanciaciónEl estudio Remisión-AR ha sido financiado por AbbVie, que ha hecho aportaciones al protocolo del estudio. No ejercerá ningún papel en la recolección, el análisis y la interpretación de los datos que se recojan en el estudio. No ha participado en la redacción del presente artículo o en la decisión de enviar el artículo para su publicación.
Conflicto de interesesMarta Domínguez-Álvaro, Daniel Seoane-Mato y Javier Bachiller-Corral declaran no tener conflicto de intereses.
Virginia Ruiz-Esquide ha recibido apoyo para asistencia a congresos, honorarios por ponencias y consultoría por Abbvie, Lilly, UCB y Galapagos. Alejandro Balsa ha recibido honorarios de Abbvie, BMS, Lilly, Galapagos, Pfizer, UCB, Novartis, Janssen, Nordic, Sanofi y Sandoz. Mercedes Alperi ha recibido honorarios de Abbvie, BMS, Galápagos, Gebro Pharma, Janssen, Lilly, Nordic, Pfizer, Sanofi y UCB. Federico Díaz-González ha recibido honorarios por ponencias y asesoría científica de Abbvie, AlphaSigma, MSD, BMS, Novartis, Lilli, Janssen, Celgene, Hospira, Biogen/Samsung Bioepic. También ha recibido honorarios de MSD, Abbvie, ROCHE, Pfizer y Novartis.
A Irene Monjo del Servicio de Reumatología del Hospital Universitario La Paz, por su asesoría en la definición del procedimiento para la exploración ecográfica.
Paloma Vela, Alejandra Bermúdez, Irene Calabuig Salas, Irene Notario Ferreira, Rocío Caño, Silvia Gómez (Hospital General Universitario Dr. Balmis); Veronica García Garcia, Jesús Loarce Martos, Carlos Guillén, Javier Domínguez, Marina Hernández (Hospital Universitario Ramón y Cajal); Ana Ortiz, Esther Vicente (Hospital Universitario de La Princesa); Marta Loredo (Hospital Universitario Central de Asturias); Irene Monjo Henry, Chamaida Plasencia, Marta Novella (Hospital Universitario La Paz); Andrés Ponce (Hospital Clínic de Barcelona); Ana Lois, Jesus Carlos Fernández (Hospital Universitario de A Coruña); Dolores Mendoza, M. Dolores Ruiz Montesino, Manuel Maqueda López, Carmen Lopez (Hospital Universitario Virgen Macarena); Eduard Graell, Menna Rusiñol, Anna Carreras, Clara Feliu (Parc Taulí Hospital Universitari) y Lourdes Mateo, Susana Holgado Pérez, Anika Nack, Rodrigo Duran (Hospital Universitario Germans Trias i Pujol).