La neumonitis por metotrexato es una complicación grave (mortalidad: 13-20%)1 aunque poco frecuente (0,3-7,5%)2,3 del tratamiento con este antagonista del ácido fólico en pacientes con artritis reumatoide (AR) y otras enfermedades. Típicamente inicia como un cuadro agudo de tos seca, disnea y fiebre, dentro del primer año de tratamiento, con mayor frecuencia en los primeros meses (media: 36-78 semanas)4, y con independencia de la dosis pautada, el tabaquismo y el sexo del paciente. Como factores de riesgo se han identificado la edad avanzada, manifestaciones extraarticulares de artritis reumatoide (sobre todo afectación pulmonar), diabetes y creatinina elevada5. Si se sospecha, debe suspenderse el metotrexato de inmediato e iniciar tratamiento de soporte respiratorio y esteroides sistémicos a dosis medias-altas; además, se recomienda asociar antibiótico de amplio espectro, cubriendo Pneumocystis jirovecii6, hasta que se descarte el origen infeccioso1.
Presentamos el caso de una paciente de 68 años, que en febrero de 2013 se diagnosticó de artritis reumatoide seronegativa en el contexto de hipertensión arterial y diabetes mellitus tipo II con polineuropatía axonal sensitivo-motora secundaria. Iniciamos tratamiento con prednisona 30mg/día oral y metotrexato 10mg/semana oral. En 8 semanas se constata mejoría parcial, por lo que se aumenta metotrexato a 15mg/semana y se reduce la dosis de esteroides.
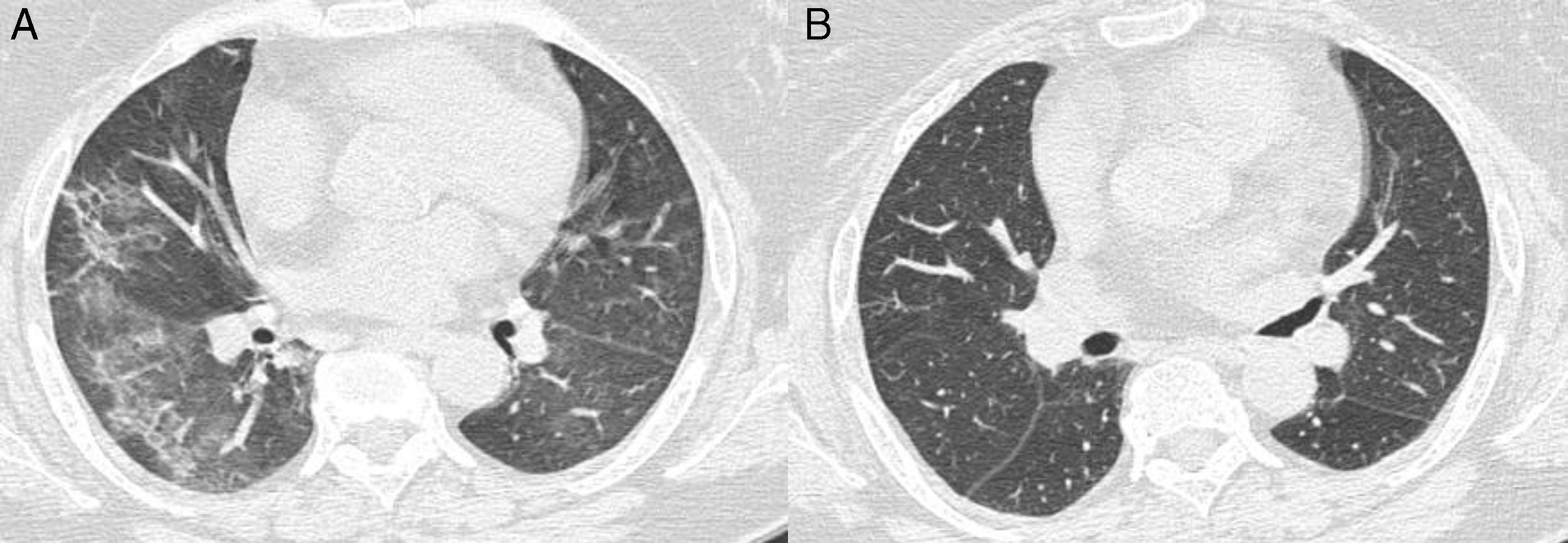
Dos meses después, la paciente acude al servicio de urgencias de nuestro hospital con disnea, tos, sudoración, náuseas, fiebre y mareo, de 24h de evolución. Exploración física: TA 92/56mmHg, FC 110lpm, SaO286%, T.ª 38,4¿C, glucemia digital 178mg/dl, índice de Glasgow 15/15, maniobras meníngeas negativas, dolor a la palpación abdominal. De las pruebas complementarias destacaba: ECG: taquicardia sinusal 100lpm con extrasistolia ventricular aislada; ecografía abdominal: normal; Rx de tórax: condensación alveolar difusa bilateral y cardiomegalia (radiografía previa al inicio de tratamiento reportada como normal); hemograma: hemoglobina 11,4g/dl, hematocrito 34,4%, VCM 104fl; coagulación: índice de Quick 51%, dímero D: 5.109ng/ml; gasometría: ácido láctico 5,8mmol/l, pH7,52; creatinina: 1,8mg/dl (previas normales); procalcitonina 0,11ng/ml; pro-BNP: 9.130pg/ml; sedimento de orina: normal. La paciente ingresa en la Unidad de Cuidados Intensivos, donde se inicia terapia de soporte respiratorio (Mk-reservorio 12lpm y, posteriormente, CPAP) y antibiótico empírico con imipenem, junto con dosis bajas de noradrenalina y metilprednisolona iv; el metotrexato fue suspendido. Los hemocultivos seriados y el cultivo de orina fueron negativos, y la ecocardiografía normal. No se realizó lavado bronquioalveolar7. Tras 48h su estado y los parámetros analíticos mejoraron, por lo que pasó a planta, donde 2 días después estaba asintomática y sin precisar oxigenoterapia. Se realizó TC pulmonar (fig. 1A) en la que se confirma la presencia de patrón bilateral extenso en vidrio deslustrado de predominio periférico, asociado a mínimas condensaciones subpleurales en el lóbulo inferior derecho; el parénquima pulmonar preservado era normal. La paciente fue dada de alta con tratamiento esteroideo oral (0,5mg/kg) para control en consultas externas; añadimos sulfasalazina oral que se abandonó a las pocas semanas por caída del cabello, dolor abdominal y púrpura palpable en abdomen y raíz de miembros. Así pues, continuamos tratamiento solo con prednisona oral en pauta descendente hasta 7,5mg/d de mantenimiento. En unas semanas, la paciente estaba completamente recuperada.
Tras 10 meses se realizó una tomografía axial computarizada de alta resolución de control (fig. 1B), donde se evidencia un parénquima pulmonar normal, con desaparición del patrón en vidrio deslustrado. Actualmente, la paciente continúa en remisión clínica de su AR y ha recuperado por completo sus actividades habituales.
Dada la rareza de esta situación, pero su potencial gravedad, se insta al lector a sospecharlo ante un paciente en tratamiento con metotrexato que consulte por cuadro compatible con infección respiratoria y/o insuficiencia cardiaca.