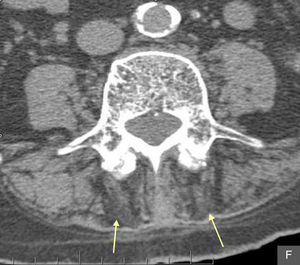
Varón de 86 años, independiente para las actividades de la vida diaria, con antecedentes patológicos de cardiopatía isquémica, fibrilación auricular crónica, diabetes mellitus tipo I e hipotiroidismo. Consultó por dolor lumbar de características mecánicas e inestabilidad de la marcha, sin antecedente traumático previo. Se acompañaba de una cifosis armónica progresiva, reducible con la bipedestación y el decúbito. En la exploración física destacaba el aumento de la curvatura anteroposterior del raquis que condicionaba el contacto de las costillas con la pelvis y que se reducía con el decúbito (fig. 1), ligera flexión de las rodillas y retroversión de la pelvis. El resto de la exploración física resultó anodina. Se realizó radiografías de columna dorsal y lumbar (anteroposterior y perfil) que no mostraron alteraciones significativas a excepción de signos degenerativos. Con la sospecha diagnóstica de camptocormia, se solicitó una tomografía computarizada de columna lumbar donde se observó una atrofia muscular selectiva paravertebral posterior (fig. 2), compatible con la orientación diagnóstica inicial. Se inició tratamiento analgésico y rehabilitación.
La camptocormia o «síndrome de la columna doblada» (bent spine syndrome) es una alteración postural adquirida, incapacitante, que se caracteriza por la flexión de la columna dorsolumbar, retroversión de la pelvis y flexión de las rodillas para conseguir que el centro de gravedad se mantenga sobre los pies. El término deriva del griego «camptos» que significa doblar, y «cormós», que hace referencia al tronco1. Fue descrito por primera vez por Brodie en 1818, quien sugirió que la etiología del dolor lumbar y la curvatura anormal de la columna tenía un origen psicógeno. Años más tarde, en 1915, Souques y Rosanoff utilizaron el término de camptocormia para denominar este trastorno2.
A pesar de que los primeros casos descritos sugerían una etiología psicógena, varios estudios con posterioridad han demostrado causas orgánicas como: lesiones que afectan al núcleo lenticular3, enfermedad de Parkinson4, distonía y alteraciones neuromusculares5, síndromes paraneoplásicos, fármacos6 y enfermedad de Graves7. En un estudio retrospectivo con 16 pacientes se describió en un 69% de los pacientes una enfermedad de Parkinson, en un 25% distonías y en un paciente, un síndrome de Gilles de Tourette8.
Es un trastorno infrecuente del que existen pocos datos epidemiológicos. La prevalencia en un análisis que incluía a 275 pacientes diagnosticados de enfermedad de Parkinson fue del 6,9%. El desarrollo de esta entidad se relacionaba con la gravedad de la enfermedad neurológica1.
La media de edad al diagnóstico es de 65 años. Respecto de la clínica, se caracteriza por una flexión involuntaria y pronunciada del tronco como consecuencia de la debilidad progresiva de la musculatura vertebral extensora de la columna. En limitados casos, cursa con dolor lumbar, siendo la mayoría de las veces asintomática. Un porcentaje elevado de los pacientes presentan espondiloartrosis, lo que sugiere que la camptocormia pueda ser un factor de riesgo para su desarrollo1,3.
El diagnóstico es clínico, apoyado por las pruebas complementarias, como la tomografía computarizada de la columna dorso lumbar donde se observa hipodensidad y atrofia de los músculos paravertebrales que se interpreta como una involución de la grasa. Teniendo en cuenta la etiología heterogénea de este trastorno, se realizarán otras exploraciones como un electromiograma; estudio hormonal, del metabolismo óseo y de enzimas musculares; tomografía computarizada craneal y/o resonancia para estudio de ganglios basales que pueden estar afectados en pacientes con enfermedad de Parkinson y camptocormia1 o incluso biopsia muscular.
El tratamiento es limitado y, por lo general, poco efectivo. Combina la rehabilitación y el tratamiento farmacológico sintomático. En algunos casos se han utilizado medidas más invasivas como la cirugía.
Un estudio prospectivo de 15 pacientes diagnosticados de camptocormia evalúa la efectividad de la ortesis de distracción anterior toracopélvica asociada a fisioterapia, consiguiendo aumentos en la calidad de vida en más del 90% de los casos9. Las inmunoglobulinas han demostrado ser efectivas en aquellos casos con miopatía inflamatoria. La L-dopa en pacientes con enfermedad de Parkinson no suele dar grandes resultados. La inyección de toxina botulínica en los músculos rectos abdominales y en músculo iliopsoas ha sido eficaz en algunos casos recogidos en la literatura1,10.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
A la Dra. Ana Carreras, jefa de Servicio de Urgencias de Hospital Germans Trias i Pujol por las imágenes y el caso.