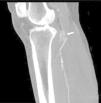
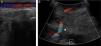
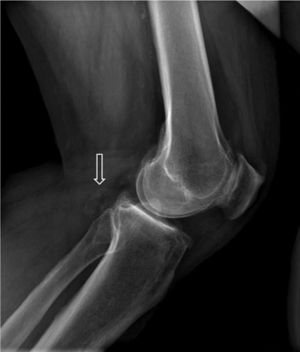
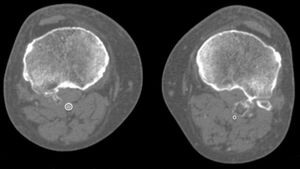
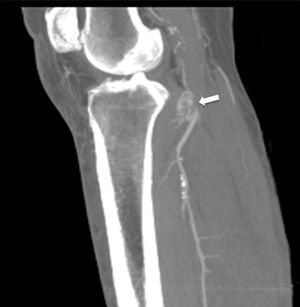
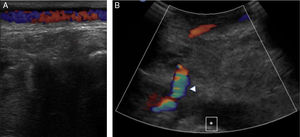
Varón, 67 años, obeso, hipertenso y dislipémico, acude a urgencias por dolor, frialdad e impotencia funcional del miembro inferior izquierdo de 24h de evolución. En la anamnesis cuenta dolor crónico intermitente en rodilla izquierda de larga duración. Una antigua placa simple de rodilla muestra un osteocondroma (fig. 1). Presenta pulso femoral con ausencia de poplíteo y distal. La exploración arterial es normal en la extremidad contralateral. Se solicita angio-TC de miembros inferiores que muestra trombosis de arteria poplítea adyacente al osteocondroma (figs. 2 y 3). Se opta por revascularización con injerto femoropoplíteo de vena safena «in situ» (fig. 4) evitando la tunelización anatómica. Hasta el momento actual, tras 3 años de seguimiento con eco-Doppler el bypass sigue permeable con índice tobillo-brazo 0,9, no objetivando lesión sobre vena poplítea.
El osteocondroma representa la lesión seudotumoral más frecuente del hueso. La característica radiológica patognomónica de este tumor es la continuidad cortical y medular de las lesiones con el hueso del que surgen1. Pueden ser solitarios o múltiples2. Entre las complicaciones más frecuentes se encuentra la presencia de deformidad ósea, fracturas1, compromiso vascular3 y neurológico4, formación de bursa5 y malignización6. El diagnóstico puede ser realizado con una radiografía, aunque otros métodos de imagen como la ecografía, la TC y la RM pueden ser de utilidad en casos dudosos, ante la aparición de sintomatología o en localizaciones poco habituales1. El compromiso vascular se puede producir por desplazamiento de vasos (arterias y venas), estenosis, oclusión y formación de seudoaneurismas, siendo estos últimos más frecuentes a nivel de rodilla7, involucrando a la arteria poplítea o presentarse como trombosis arterial8,9, como el caso mostrado. Se ha descrito su presentación como síndrome del opérculo torácico en el caso de lesiones costales10.
El conocimiento del espectro de hallazgos radiológicos permite realizar un correcto diagnóstico que ayude a dirigir el manejo del paciente hacia una terapéutica correcta.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.