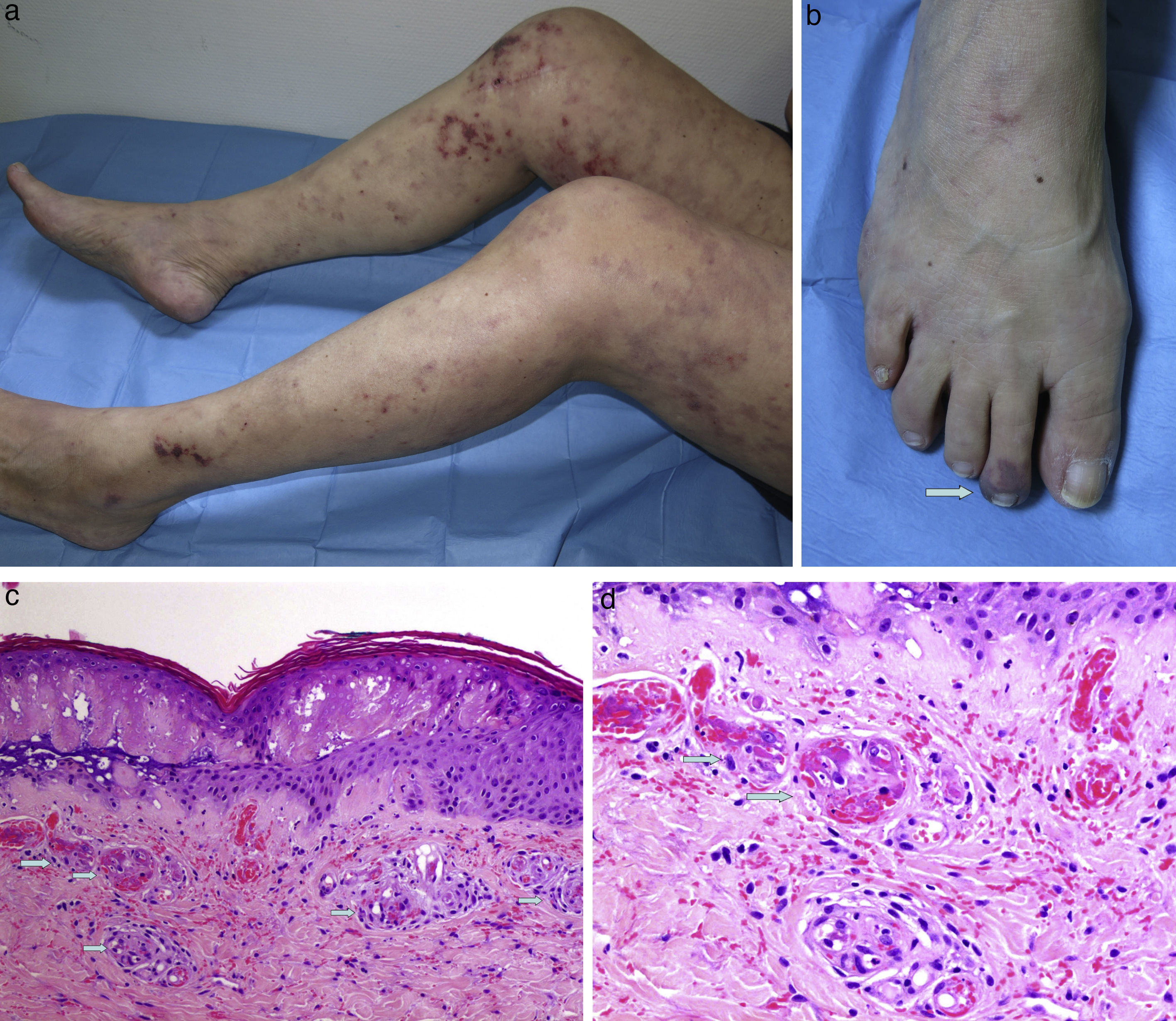
Mujer de 54 años sin antecedentes de interés que consultó por lesiones pruriginosas de un año de evolución, de comienzo en piernas y extensión a muslos, glúteos y miembros superiores, las cuales se acompañaban de febrícula y artralgias. A la exploración presentaba máculas reticuladas violáceas irregulares y difusas que en algunas zonas se habían vuelto purpúricas, muy sugestivas de livedo reticular racemosa (fig. 1a). También presentaba púrpura distal en el segundo dedo del pie derecho (fig. 1b). Se plantearon los diagnósticos diferenciales de crioglobulinemia, poliarteritis nodosa, vasculopatía livedoide, embolismo por cristales de colesterol en el contexto de arteriosclerosis, policitemia vera, trombocitopenia esencial, mixoma auricular… La biopsia cutánea demostró trombos hialinos en los vasos de dermis papilar, sin infiltrado inflamatorio en la pared vascular (fig. 1c,d). Se detectó un anticuerpo anticoagulante lúpico positivo, el cual se confirmó 12 semanas después. Inició tratamiento con ácido acetilsalicílico, cloroquina y prednisona, con desaparición de la clínica sistémica, resolución completa de la lesión purpúrica distal y atenuación de la livedo racemosa, que dejó de ser tan evidente.
a)Livedo reticular en su variante racemosa en toda la extensión de miembros inferiores. b)Mácula purpúrica en el segundo dedo del pie. c)Piel con necrosis epidérmica y presencia de trombos hialinos en las luces de dermis papilar (hematoxilina-eosina, ×100). d)Mayor detalle de los trombos (hematoxilina-eosina, ×20).
El síndrome antifosfolípido (SAF) es un estado protrombótico caracterizado por la presencia de anticuerpos antifosfolípido (anticuerpos anticardiolipina, anticoagulante lúpico o anti beta2 glucoproteínai), y además se requiere para su diagnóstico trombosis arterial, venosa o de microcirculación o pérdidas fetales recurrentes1-3. Las manifestaciones cutáneas del SAF son frecuentes (hasta un 40-50% de los pacientes las presentan), y en ocasiones son la primera manifestación de la enfermedad, siendo la más frecuente de ellas la livedo reticular4,5. Otras posibles lesiones son úlceras cutáneas, lesiones purpúricas, necrosis cutáneas, tromboflebitis superficiales y lesiones tipo atrofia blanca6-8. Es importante conocer estas manifestaciones para realizar un diagnóstico lo más precoz posible y prevenir posibles complicaciones de la enfermedad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.