Varón de 49 años con antecedentes de hiperlipemia e ingesta enólica importante. En mayo de 2004 acude a consulta por referir desde hace 10 años episodios de monoartritis recurrente de 3 días de duración, que afectaba de forma sucesiva bien a rodilla izquierda, tarso izquierdo, codo izquierdo o primera metatarsofalángica bilateral, sin otra sintomatología acompañante. A la exploración física, presentaba semiología de derrame en rodilla izquierda con limitación a la flexión a 90° y evidencia de tofos en olécranon izquierdo.
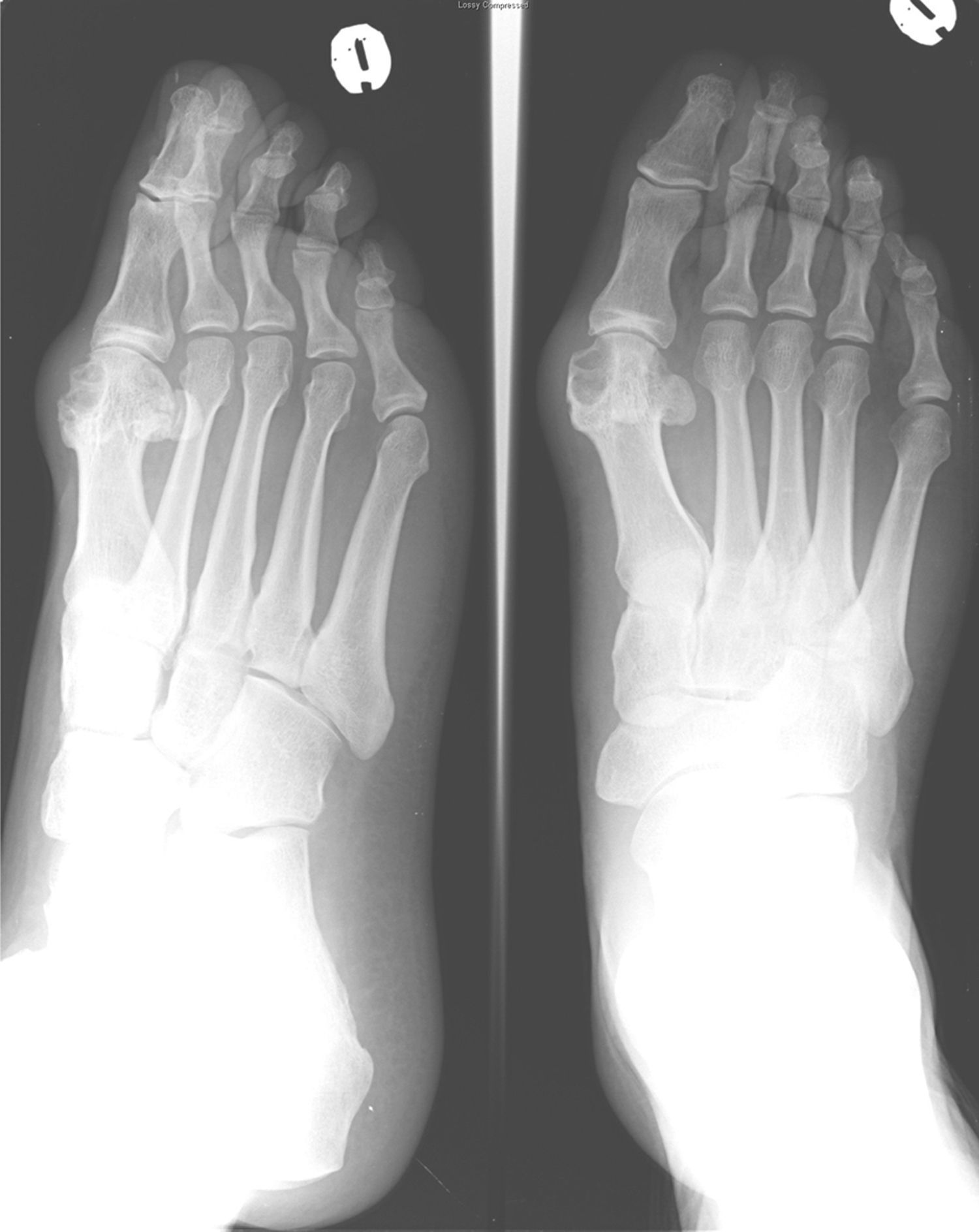
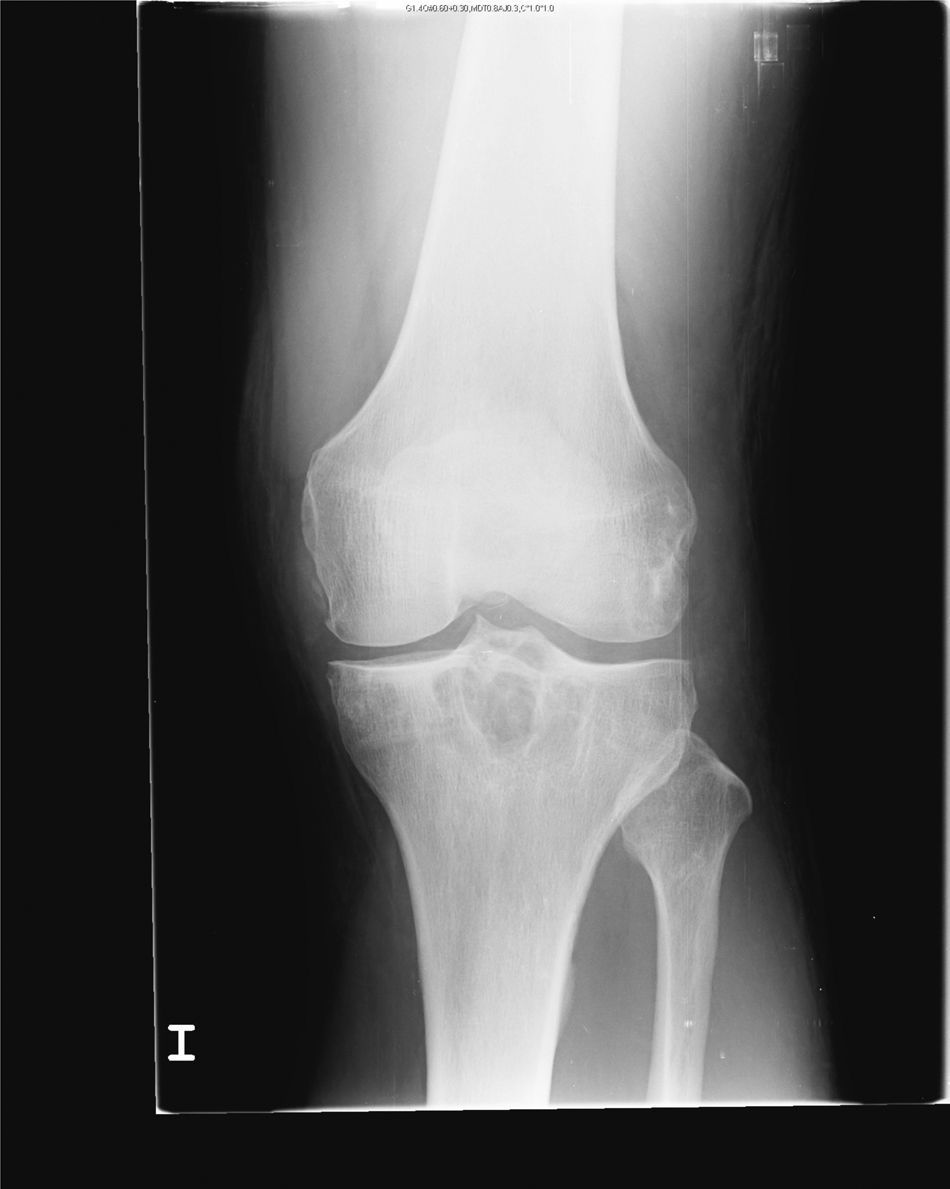
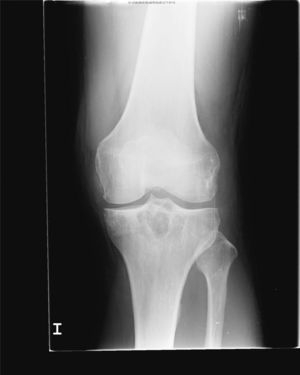
En la analítica se objetivó una uricemia de 9,4mg/dl y GGT 166 U/dl. El resto de los parámetros (hemograma, TSH, CPK, Factor reumatoide, HLA B27, anticuerpos antipéptido cíclico citrulinado, inmunoglobulinas, orina y uricosuria de 24h) fueron normales. Se realizó radiografía de pie izquierdo (fig. 1) que mostró erosiones marginales de bordes bien delimitados en la cabeza del primer metatarsiano, con aumento de partes blandas adyacente. La radiografía de rodilla izquierda (fig. 2) presentaba lesiones líticas de bordes bien delimitados en epífisis tibial y cambios degenerativos incipientes a nivel femorotibial. Se realizó artrocentesis de la rodilla izquierda. Con visualización de cristales de urato monosódico en el líquido sinovial (LS). El cultivo del LS fue negativo.
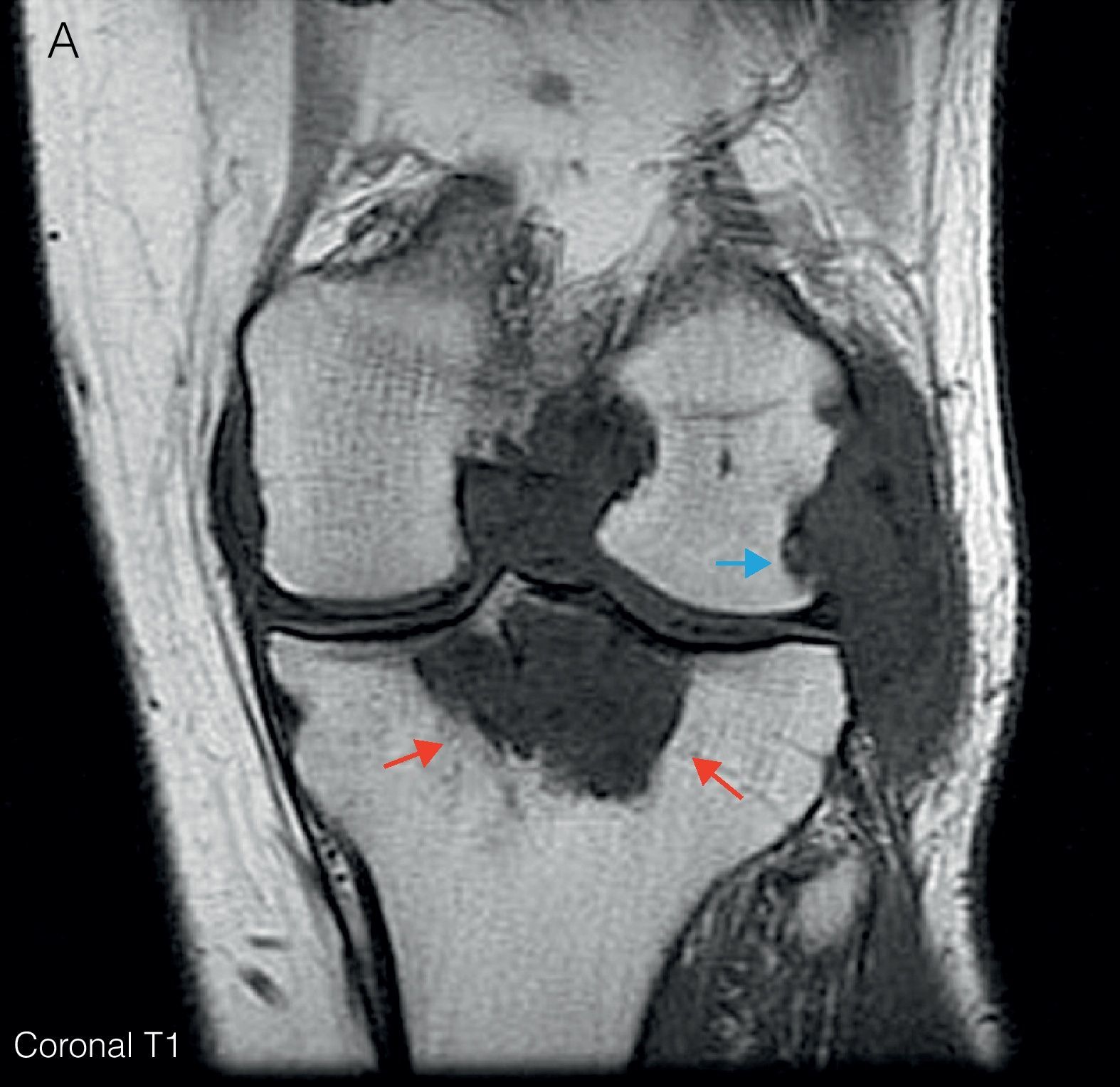
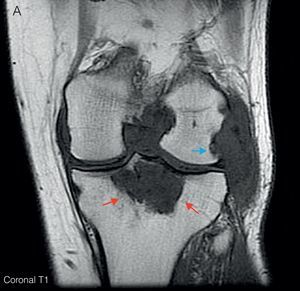
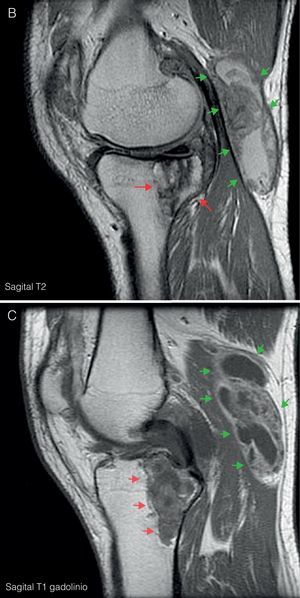
Ante las lesiones radiológicas de la rodilla izquierda, se completó el estudio con una RM de rodilla izquierda (fig. 3) en la que se objetivó proliferación sinovial difusa hipointensa en T1, con erosiones óseas en el margen posterolateral del cóndilo femoral. Un gran quiste de Baker con zonas de alta y baja señal en T2. y lesión lítica hipointensa en T1, con señal heterogénea en T2 a nivel de la epífisis proximal tibial con un diámetro máximo de 5cm, que tras administración de gadolinio mostraba realce, imagen característica de depósitos tofáceos.
A) RM de rodilla izquierda corte coronal en T1. Muestra proliferación sinovial difusa hipointensa, con erosiones óseas en el margen posterolateral del cóndilo femoral (flecha azul) y en escotadura intercondílea. Lesión lítica hipointensa en epífisis proximal tibial con un diámetro máximo de 5cm (flechas rojas). B) Corte sagital en T2. Se observa un aumento heterogéneo de señal a nivel de la lesión lítica en epífisis tibial (flechas rojas); junto con un gran quiste de Baker situado por detrás del vientre muscular del gemelo interno (flechas verdes), con zonas de alta y baja señal, correspondientes a hipertrofia sinovial. C) Corte sagital en T1 con Gd. Tras la administración de gadolinio se objetiva realce periférico a nivel de la lesión lítica tibial (flechas rojas) y del quiste de Baker (flechas verdes).
Sobre la base de todo lo anterior, el paciente fue diagnosticado de artritis gotosa crónica con tofos intraóseos e intraarticulares. Se iniciaron medidas dietéticas y tratamiento médico con alopurinol (300mg/d) y colchicina 1mg al día. Ante la persistencia de clínica y uricemia de 6,2mg/dl, se añadió benzobromarona (hasta dosis de 100mg al día), con lo que el paciente se encuentra asintomático. Los niveles actuales de uricemia son 3,6mg/dl y ha habido una leve disminución del tamaño del tofo intraóseo tibial.
DiscusiónSe estima que la prevalencia de la artritis gotosa en la población general es de 1,4%1 y representa aproximadamente el 5% de las monoartritis que se atienden en consulta. El tofo es una masa nodular compuesta por sales sódicas de urato y una reacción inflamatoria crónica circundante con abundante vascularización. Es una complicación tardía de la hiperuricemia mantenida, y sólo la presentan una minoría de los pacientes. Suele formarse en regiones yuxtaarticulares, aunque virtualmente puede formarse en cualquier tejido2. No es infrecuente la formación de tofos intraóseos en la artropatía úrica evolucionada, llegando a aparecer en el 13,3% de los pacientes en alguna serie de casos3. Para su diagnóstico definitivo se necesita confirmación histopatológica, pero las pruebas de imagen pueden ser de gran utilidad en el mismo. En la radiografía simple se puede observar calcificaciones yuxtaarticulares e intraóseas, así como erosiones en la superficie articular, planteando problemas de diagnóstico diferencial con el osteocondroma y la necrosis avascular4. La presencia de erosiones óseas es un marcador de tofo intraóseo5. Cuando existen tofos, pueden visualizarse como una masa en partes blandas o intraósea. El espacio articular suele respetarse y puede aparecer formación de nuevo hueso perióstico así como colapso subcondral. Es una herramienta útil para determinar la gravedad de la afectación, existiendo métodos estandarizados como la escala de Sharp/Van der Heijde6. La ecografía es una herramienta de gran utilidad por su bajo coste, ausencia de radiación y rapidez de aplicación, utilizándose además para guiar técnicas invasivas. Tiene una alta sensibilidad para detectar depósitos de urato monosódico, incluso en pacientes con hiperuricemia asintomática. Es capaz de apreciar de forma más precoz erosiones óseas que la radiografía simple. Por otra parte, es la única técnica estandarizada para la medición de tofos y puede demostrar actividad inflamatoria subclínica mediante el Doppler captando áreas hipervascularizadas alrededor de los depósitos de urato monosódico. Los hallazgos típicos en la gota con esta técnica son: signo del doble contorno, agregados puntiformes hiperecogénicos tisulares, apariencia del líquido sinovial en «tormenta de nieve», áreas hiperecogénicas y edema en tejidos blandos; además de las ya mencionadas erosiones óseas, hipervascularización y tofos6–8. La tomografía computarizada (TC) es muy útil en el reconocimiento de depósitos de urato monosódico. Estos depósitos presentan una atenuación de aproximadamente 160 unidades Hounsfield (HU), en tanto que los cristales cálcicos presentan una atenuación de 450 HU —propios del tejido óseo y de calcificaciones en tofos antiguos8. Proporciona imágenes más específicas que la ecografía o la resonancia magnética, a la vez que ayuda en el diagnóstico de complicaciones —tofos extra e intraóseos, erosión ósea— y puede guiar en la aspiración de articulaciones6. La resonancia magnética (RM) es una herramienta que, si bien no es específica y tiene ciertas limitaciones —como definición subóptima de alteraciones intraóseas, coste elevado y mala disponibilidad—, es el método de elección para evaluar tejidos blandos —ligamentos, músculos y tejidos yuxtaarticulares— y la cavidad articular —derrame y proliferación sinovial, anormalidades del cartílago—, gracias a una resolución espacial muy superior al resto de pruebas de imagen. En concreto, tiene una gran utilidad en el diagnóstico etiológico de limitación funcional de causa no aclarada en la articulación de la rodilla en pacientes con gota2,6. Es importante señalar que la membrana sinovial es demasiado delgada para ser apreciada con este método de imagen, de forma que sólo puede ser vista cuando se encuentra aumentada de tamaño por algún proceso patológico. Este engrosamiento sinovial plantea diagnóstico diferencial con la artritis reumatoide de larga evolución, la artropatía por pirofosfato, la sinovitis villonodular, la artropatía hemofílica, la artropatía amiloidea, la condromatosis sinovial y con procesos granulomatosos crónicos tales como la artritis tuberculosa o fúngica2,6,9. En la gota es frecuente encontrar pannus sinovial y derrame sinovial. El tofo se aprecia como una lesión amorfa, excéntrica y asimétrica, con una intensidad variable dependiendo de su composición: proteínas, tejido fibroso, cristales, hemosiderina y calcio —este último infrecuente y característico de lesiones muy antiguas. Es habitual observar uno de estos patrones morfológicos: masa amorfa, depósitos cristalinos lineales o lesiones quísticas en la bursa yuxtaarticular. Los tofos intraóseos aparecen hipointensos o de intensidad intermedia en T1, con aspecto heterogéneo —desde hiper hasta hipointenso— en T2, dependiendo de la cantidad de calcio presente en el tofo —a más calcio, menos intenso. Suele realzarse tras la administración de contraste, traduciendo hipervascularización y siendo un predictor de erosión ósea. Asimismo, es frecuente que se acompañe de hallazgos yuxtaarticulares tales como: erosiones, edema de tejidos blandos, edema de médula ósea y tofos extraarticulares2,3,6,9–11. Los tofos aislados puede plantear problemas de diagnóstico diferencial con tumores tales como el xantofibroma y tumores fibroblásticos benignos, pero es infrecuente encontrar en estos edema circundante10.
En definitiva, la gota tofácea crónica plantea una constelación de hallazgos clínicos y radiológicos que es importante conocer para su correcto diagnóstico diferencial y ulterior tratamiento. Si bien la RM no es una prueba específica para el diagnóstico de gota, pero nos va a permitir la detección temprana de tofos intraóseos e intraarticulares y erosiones óseas en pacientes con gota, de manera que nos ayuda al reconocimiento de esta entidad y puede evitar una biopsia ósea en pacientes seleccionados. Por tanto, la RM puede desempeñar un papel especial en la identificación de las complicaciones clínicas, así como monitorizar la respuesta al tratamiento.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.