Paciente masculino de 44 años, con diagnóstico de granulomatosis con poliangeítis (Wegener) (GPA) y recaída 6 años después, con el signo de la media luna creciente en la tomografía. Siete años después del diagnóstico, el paciente presentó otro episodio con empeoramiento de la enfermedad cavitaria pulmonar y altos niveles de anticuerpos antiproteinasa 3, lo que sugirió actividad de la enfermedad; adicionalmente, la biopsia transbronquial informó tuberculosis pulmonar (Tb). La asociación entre Tb y GPA es rara, aunque estas 2 enfermedades tienen características clínicas similares y se acompañan de anticuerpos antiproteinasa 3 que se han asociado a tratamiento antifímico.
Granulomatosis with polyangiitis (Wegener) (GPA) was diagnosed in a 44 year-old-man who had a relapse 6 years after diagnosis with the “air crescent” sign on chest CT. Seven years after his diagnosis the patient presented a new relapse with cavitary lung disease, and high levels of anti-proteinase 3 antibodies, suggesting disease activity; however, a transbronchial biopsy showed histological findings of tuberculosis (TB). The association between TB and GPA is rarely informed; moreover TB and GPA have similar findings including both clinical and anti-proteinase 3 antibodies.
La asociación de tuberculosis pulmonar con granulomatosis con poliangeítis (Wegener) (GPA) es rara. Ambas enfermedades tienen características clínicas semejantes que incluyen la enfermedad cavitaria pulmonar. Describimos el caso clínico de un paciente con características clínicas, así como hallazgos de laboratorio e imagen correspondientes a ambas enfermedades, lo que representa un reto de diagnóstico y tratamiento.
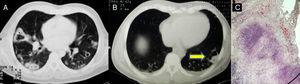
Caso clínicoPaciente masculino de 44 años, con GPA diagnosticada en abril de 2003 ante pérdida de peso, tos, episodios recurrentes de escleritis nodular, mononeuritis múltiple, nódulos cavitados en la TC de tórax (fig. 1A), proteinuria (50mg/dl), eritrocituria dismórfica y anticuerpos anticitoplasma de neutrófilo (cANCA) positivos. Recibió glucocorticoides y 7 bolos de ciclofosfamida, con metotrexato como terapia de mantenimiento.
En julio de 2009 tuvo una recaída, con tos productiva sin hemoptisis, mononeuritis múltiple, proteinuria (50mg/dl), hematuria dismórfica y elevación de la proteína C reactiva (16,7mg/dl). La tomografía de tórax mostró una imagen sugerente del signo de la media luna (fig. 1B), característico de aspergiloma1. Para descartar la infección, se realizó la biopsia de la lesión, que informó granulomas no caseosos (actividad de la enfermedad). Los cultivos y las tinciones descartaron infección micobacteriana y micótica (fig. 1C). Recibió nuevamente ciclofosfamida (7 ciclos), metilprednisolona, y de mantenimiento, azatioprina.
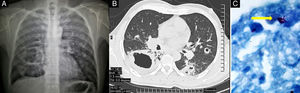
En octubre de 2010, el paciente requirió hospitalización por pérdida de peso e historia de 4 semanas con tos y hemoptisis, leucocitosis (11×103/μl), anemia (11,8g/dl), trombocitosis (603×103/μl), títulos altos de anticuerpos antiproteinasa 3 (130,7 U/ml) y elevación de proteína C reactiva (11,74mg/dl). La radiografía mostró múltiples nódulos bilaterales, algunos cavitados, y una gran cavitación en el lóbulo inferior derecho (fig. 2A); la tomografía ratificó los hallazgos, con paredes gruesas (más de 5mm) e irregulares de la cavitación mayor (fig. 2B). El PPD fue negativo. Se realizaron una broncoscopia y una biopsia con fórceps, en la que se demostró la presencia de bacilos ácido-alcohol-resistentes (fig. 2C); la reacción en cadena de la polimerasa informó de complejo Mycobacterium tuberculosis.
DiscusiónEl diagnóstico diferencial de la enfermedad cavitaria pulmonar en este paciente con terapia inmunosupresora incluía tanto actividad de la enfermedad, como un proceso infeccioso y, en última instancia, cáncer. Los títulos altos de anticuerpos antiproteinasa 3 y la presencia de nódulos se relacionan con actividad de la enfermedad2. Dentro de los factores asociados a infecciones graves destaca el uso de ciclofosfamida y glucocorticoides, indispensables para el manejo y remisión de la GPA3. En los países en vías de desarrollo, la enfermedad infecciosa pulmonar cavitaria por excelencia es la tuberculosis, que tiene características clínicas y radiológicas semejantes a la GPA4,5. Adicionalmente, hay informes que destacan la presencia de cANCA en el 40% de los pacientes con tuberculosis6–8; sin embargo, la positividad a anticuerpos antiproteinasa 3 puede deberse al tratamiento antifímico, como lo puntualizan Esquivel-Valerio et al.9. Debido a que nuestro paciente no había recibido tratamiento contra la tuberculosis, el contexto integral del paciente sugería actividad de la GPA. Por otro lado, la biopsia diagnosticó tuberculosis pulmonar.
ConclusionesLa GPA y la tuberculosis pulmonar tienen características clínicas semejantes. Por un lado, la afectación pulmonar con cavidades, la hemoptisis, la fiebre y la pérdida de peso, y por otro lado, los pacientes con tuberculosis en tratamiento pueden presentar positividad para anticuerpos antiproteinasa 3. Hay pocos casos informados de la asociación de GPA y tuberculosis10. Nuestro paciente reviste interés, ya que ante un cuadro semejante, la primera biopsia descartó el diagnóstico de enfermedad infecciosa y la segunda confirmó la presencia de tuberculosis; además, el paciente tuvo niveles altos de anticuerpos antiproteinasa 3, que sugieren también actividad de la enfermedad. Enfatizamos la obligación de investigar siempre un proceso infeccioso en pacientes con enfermedades reumáticas en tratamiento inmunosupresor, a pesar de que las características clínicas y paraclínicas sugieran actividad del padecimiento.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.